膝关节后外侧复合体(posterolateral complex,PLC)具有复杂、多变的静态和动态稳定结构,但其主要结构包括三大核心韧带,即腘肌-腘肌腱复合体 (popliteus popliteal tendon,PT)、腘腓韧带(popliteofibular ligament,PFL)、外侧副韧带(lateral collateral ligament,LCL)。 近年PLC备受运动创伤学术界的关注,其基础研究主要集中在解剖和生物力学,而临床研究主要集中在三大核心韧带的重建技术[1]。随着研究的逐渐深入,PLC重建历经了非解剖重建、部分解剖重建、解剖重建的过程。然而,由于PT具有动力和静力稳定的双重特点,且PFL依赖于腘肌-腘肌腱应力链的完整性发挥作用,因此无法做到真正的解剖重建。目前所谓的解剖重建,无非是最大程度地模拟三大核心韧带的静力结构进行功能重建或加强。2012年7月至2014年7月,我科采用部分腓骨长肌腱模拟三大核心韧带功能重建PLC,基本再现三根韧带的走形,治疗Fanelli[2] B型或C型膝关节后外侧复合体损伤,取得满意临床疗效。
1 资料与方法 1.1 临床资料纳入2012年7月至2014年7月本科收治患者24例,包括男性17例,女性7例,年龄18~50岁,平均34.5岁。其中急性损伤17例,陈旧性损伤7例;均为复合韧带损伤,其中合并前交叉韧带损伤1例,后交叉韧带损伤12例,前、后交叉韧带损伤8例,合并前、后交叉韧带和内侧副韧带损伤3例;7例陈旧性损伤患者术前拍摄双下肢全长力线片,均无力线异常。拍摄内翻应力位片,伸膝0°位Ⅱ度11例,Ⅲ度13例。屈膝30°位Ⅱ度9例,Ⅲ度15例。纳入标准:①急性Fanelli B型或C型PLC损伤,且韧带于实质部断裂者;②陈旧性Fanelli B型或C型PLC损伤,且下肢力线正常或软组织性膝内翻者;③可配合术后康复锻炼。排除标准:①多发关节松弛;②陈旧性损伤下肢力线有骨性异常者;③严重骨关节炎患者;④腓骨小头撕脱骨折者;⑤腘肌腱peel off 损伤者;⑥LCL股骨止点撕脱骨折或peel off 损伤者;⑦合并腘动脉损伤者。患者术前常规签署手术同意书。
患者术前均进行麻醉下检查。采用屈膝30°胫骨外旋试验(Dial-test)评估膝关节后外旋转不稳定的程度。根据国际膝关节评分委员会(International Knee Documentation Committee,IKDC)-2000中膝关节外旋程度分级标准[3],侧侧差值≤5°为A级,6°~10°为 B级,11°~20°为C级,>20°为D级。其中C级21例,D级3例。
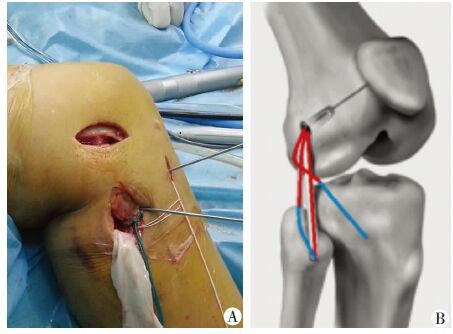
1.2 手术方法椎管内麻醉,患者仰卧位,大腿根部上止血带。(1)诊断性关节镜检查及合并伤的处理:先行诊断性关节镜检查,处理关节内损伤。重点重建PCL,先固定股骨端,胫骨端暂不固定。对于合并ACL损伤的患者,通常一期不做重建;其中1例患者为PLC合并ACL损伤,一期行ACL重建。合并半月板损伤者,根据术中情况行成型或缝合手术。3例合并内侧副韧带损伤者均为Ⅰ~Ⅱ度,术中未做特殊处理。(2)PLC移植物获取及准备:下胫腓联合水平腓骨后外侧作一长约1 cm纵行切口,挑出腓骨长肌腱,将其分成两半,对前侧半进行编织,切断远端,用闭环取腱器取出腓骨长肌腱前侧半,通常长度大于26 cm,两端编织备用,测量单股及折叠成3股移植物的直径。(3)PLC胫骨隧道的制备:于腓骨小头外侧做长4~5 cm切口,游离并保护腓总神经,在腓肠肌外侧头前方向内侧钝性分离,直至可触及腘肌腱切迹。于Gerdys结节做长1~2 cm切口,自其下1 cm处平行于矢状面并垂直于胫骨纵轴,用克氏针向腘肌腱切迹钻孔,根据单股移植物的直径扩钻,建立PLC胫骨隧道(图 1A、2A)。此步可徒手钻,也可使用ACL胫骨定位器钻孔,注意保护后方神经血管。(4)PLC腓骨头隧道制备:显露腓骨头前外侧茎突,从前外侧茎突向后内侧茎突钻4.5 mm隧道,方向与矢状面成45°~60°夹角,隧道出口位于腓骨小头的后内侧面(图 1A、2B)。(5)PLC股骨隧道的制备:从体表触及股骨外上髁做长3~4 cm切口,准确定位股骨外上髁,以股骨外上髁的远后侧5~10 mm为股骨隧道入口的中心点,向内侧钻入克氏针,根据3股移植物直径扩钻,粗隧道深度2.0 cm,细隧道直径4.5 mm钻通对侧骨皮质,建立股骨隧道(图 1A、2C)。(6)移植物的植入及固定:先将移植物穿过腓骨隧道,经髂胫束的深面从股骨切口处拉出。将用于固定PLC重建结构股骨端的聚乙烯带对折穿过股骨隧道。先将腓骨长肌腱前侧半的近端绑扎于聚乙烯带上,随后将另一端穿过聚乙烯带并反折,在股骨隧道处形成3股移植物,并将其拉入股骨隧道,植入深度约2 cm,股骨端采用悬吊固定。再将移植物反折后的游离端穿过髂胫束的深面,送至腘肌腱切迹的隧道口处,拉入胫骨隧道(图 1B)。在屈膝30°旋转中立位拉紧肌腱,于胫骨隧道外口悬吊固定。最后固定PCL胫骨端。
|
| A:手术切口及克氏针所示的隧道方向;B:移植物植入示意图 图 1 手术切口及移植物植入示意图 |
|
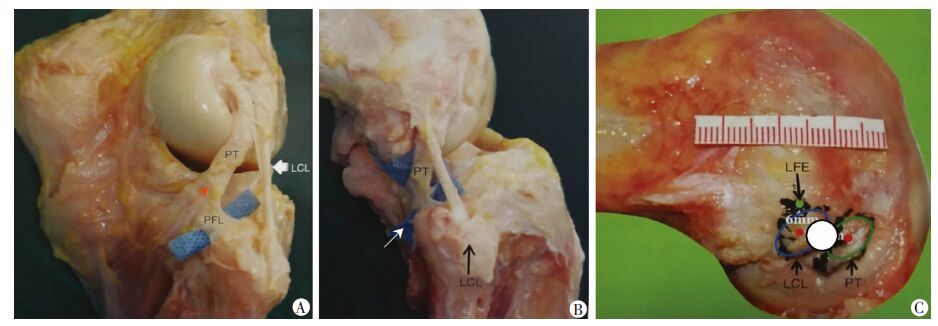
| A:胫骨隧道定位红箭头:腘肌腱切迹;B:腓骨隧道定位黑箭头:腓骨小头前外侧茎突;白箭头:腓骨后内侧茎突;C:股骨隧道定位 LFE:股骨外上髁;蓝色椭圆:LCL股骨止点;绿色椭圆:PT股骨止点 图 2 膝关节后外侧复合体的解剖及隧道定位 |
1.3 术后康复
术后使用铰链式膝关节支具将膝关节固定于伸膝0°位,小腿后方使用衬垫托起,防止胫骨后沉;术后24 h 拔除引流管,并开始进行股四头肌等长收缩、直腿抬高训练和推髌骨锻炼。术后支具佩戴6周,3周开始在康复师指导下进行被动屈膝锻炼。屈膝锻炼的要求:术后8周屈膝达到90°,术后12周达到120°。在膝关节屈曲锻炼过程中,应避免腘绳肌主动收缩和膝关节外旋。术后3个月内患肢免负重,3~4个月开始部分负重,负重由足尖点地开始逐渐增加,直至4个月后完全负重。
1.4 术后检查及评估分别在术后1、3、6、12个月对患者进行随访,第12个 月复诊时进行膝关节临床检查,包括膝关节活动度、 Dial-test、X线内翻应力像、负重位全长片及IKDC评分。
2 结果 2.1 手术前后对比情况24例患者均获随访,术后无1例发生医源性神经血管损伤,切口甲级愈合。随访时间12~19个月,平均15.2个月。末次随访时膝关节活动度:所有病例无伸膝受限,1例屈膝受限30°,患者不要求进一步处理;6例屈膝受限约15°,其余病例屈膝受限均在0°~10°。手术前后内翻应力试验结果见表 1。Dail-test结果:本组患者术前胫骨外旋增加角度均大于10°,其中C级21例,D级3例;术后A级19例,B级5例。IKDC评分:24例患者术前IKDC评分均为D级,终末随访时患者均认为手术后改善或明显改善,A级9例,B级15例。所有患者下肢力线无异常。
2.2 典型病例
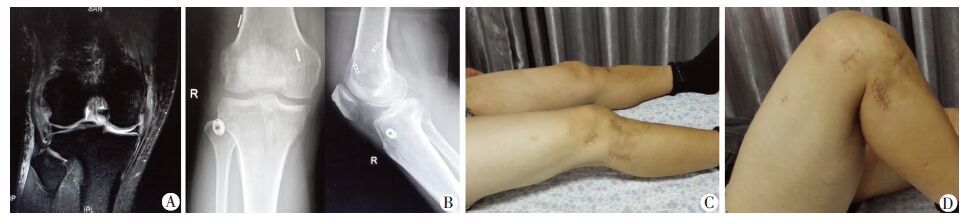
患者,男性,42岁,外伤致右膝跛行,活动受限3个 月入院。查体:ROM:0°~125°;内翻:伸膝0°位Ⅱ度,终点硬;屈膝30°位Ⅲ度;Dial-test:侧侧差值15°,根据IKDC-2000中膝关节外旋程度分级C级;IKDC评分D级。入院诊断右膝ACL陈旧性断裂,右膝PLC陈旧性损伤(Fanelli C型)。入院后采用部分腓骨长肌腱功能重建PLC,自体腘绳肌腱重建ACL。1年后随访:ROM:0°~135°;内翻:伸膝0°位及屈膝30°位均为阴性;Dial-test:侧侧差值<5°,外旋程度分级A级;IKDC评分A级(图 3)。
|
| A:术前MRI显示PT和LCL损伤;B:术后1年X线片表现;C:术后1年伸膝;D:术后1年屈膝 图 3 Fanelli C型PLC患者手术前后观察 |
3 讨论
PLC手术重建的目的包括纠正膝关节过度外旋及外侧直向不稳定,最大程度恢复膝关节功能[4]。随着对PLC的解剖和生物力学研究的逐渐深入,PLC重建技术取得了长足进步。目前临床上常用重建技术很多,比如Clancy术式、Larson术式、Laprade术式等,但尚没有一个统一的标准,其主要的区别在于重建的韧带不同、隧道定位点的不同、移植物的选择不同。因此,临床治疗上存在较大的争议[4]。基于解剖和生物力学研究,我们采用部分腓骨长肌腱模拟三大核心韧带功能重建PLC,基本再现三根核心韧带的走形,临床随访取得满意的疗效。
3.1 重建韧带的选择关于重建哪些韧带,争论的焦点主要集中于PT和PFL的重建,而对于LCL的重建学者们意见较为一致。由PLC的解剖特点可知,LCL能够做到真正意义上的解剖重建,而PFL只能做到功能性的加强,PT只能重建其静力部分。尽管解剖与生物力学研究都一致认为腘肌腱和腘腓韧带是控制膝关节外旋的主要结构,但对于二者各自在控制外旋中的重要性仍然有较多的争议,由此而衍生的重建方式也有较大的差异。目前主要有3种观点:一种观点认为,腘肌腱控制外旋的作用更大,因此强调重建腘肌腱部分,以达到控制外旋的目的[5-7]。另一种观点认为,腘腓韧带的等长性好,而且控制外旋的力臂大于腘肌腱,生物力学效能更强,因此主张重建腘腓韧带[8-10]。而主张解剖重建者认为三大核心韧带成一体共同发挥作用,不能忽略其中的任何一个结构,建议同时重建三根韧带[11-13]。笔者认为,PLC的三大核心韧带呈三维立体结构,相对LCL+PT或LCL+PFL的二维平面结构具有更好的旋转、外直向稳定作用;重建的PFL同时具有限制内翻的作用,可以减轻LCL的承受应力;重建的PT还有限制胫骨后沉的作用,可以减轻PCL的承受应力。三根韧带同时重建,与PCL一起协同发挥作用,共同控制胫骨的后沉、外旋和内翻。这即是本组资料手术设计的生物力学依据。本组患者随访结果也证明,术后内翻和胫骨外旋得以良好的控制;术前胫骨外旋C级21例、D级3例转变为A级19例,B级5例;以外旋侧侧差值>10°为阳性评估,术前均为阳性,而术后全部转阴。伸膝0°位内翻术前均大于Ⅱ度,而术后只有2例为Ⅰ度,临床客观评估效果满意。
3.2 隧道定位点的选择理想的移植物附着点应保证移植物的长度在膝关节屈伸过程中变化最小,以达到移植物的等距性。解剖研究表明,PLC三大核心韧带不存在绝对的等距点,只在一定的屈膝范围内存在生理等距点。
股骨隧道:LCL在股骨外髁足印区的中心点位于股骨外上髁定点正后方平均6 mm处,而PT的足印区中心点位于股骨外上髁顶点远侧10 mm,后侧7 mm,二者相距10 mm[13](图 2C)。由于两个中心点相距非常近,因此可以考虑用一个较大的骨隧道来覆盖PT、LCL的两个中心点。基于此种考虑,我们用一个较粗的股骨隧道作为LCL和PT的股骨附着点,隧道的中心点位于PT、LCL的两个中心点之间,即股骨外上髁的远后侧5~10 mm为股骨隧道入口的中心点。术中我们采用腓骨长肌腱的前侧半作为移植物,在股骨隧道处,肌腱反折成三股,其直径一般在8~9 mm,几乎能够覆盖PT、LCL的中心点(图 2C,红色圆)。尽管该点不是PT、LCL的解剖止点,但PLC也做不到真正意义上的解剖重建。此为本组资料股骨隧道定位点选择的解剖学基础。
腓骨隧道:LCL在腓骨小头的止点,大部分纤维直接附着于腓骨头前外侧茎突(图 2B,黑色箭头)。而PFL的腓骨止点在腓骨后内侧茎突,而在腓骨后内侧茎突处难以建立隧道,因此,在重建PFL时,将定位点下移,定位于腓骨小头的后侧面[14](图 2B,白色箭头)。术中以腓骨小头前外侧茎突为进针点,平行于上胫腓关节,出针点刚好位于腓骨小头的后侧面。此为本组资料腓骨隧道定位点选择的解剖学基础。
胫骨隧道:胫骨隧道是用于重建PT,然而PT不是等长结构,因此可以将隧道口点位于胫骨平台后外侧角的腘肌腱切迹内(图 2A)。
术中我们发现,在屈膝90°以内,重建的PLC具有较好的等长性,但屈膝超过90°,等长性受到影响。因此,在术后康复过程中,我们控制在8周内不超过90°,早期保护移植物以防被拉长。
3.3 移植物的选择重建PLC移植物的选择,不同术式各有不同。可以为自体半腱肌肌腱、股二头肌腱,异体肌腱等。但是如果采用单根肌腱条同时重建3个核心韧带,对移植物的长度有较高的要求,按照移植物在隧道最小长度为2.0 cm计算,移植物长度不应小于26 cm,因此欲采用自体肌腱重建,只有半腱肌和腓骨长肌腱能满足长度的要求。本组患者半腱肌主要用于重建PCL,而采用腓骨长肌腱的前侧半作为PLC的移植物,其长度一般>26 cm,能够满足要求。研究表明,腓骨长肌腱的最大形变、极限拉伸强度与后交叉韧带比较差异无统计学意义[15],能够满足PLC重建的要求,且切取1/2后对踝关节功能影响小[16]。
3.4 单根游离肌腱条模拟重建PLC三大核心韧带的风险及疗效分析本重建方法术中最大的风险是PT胫骨隧道的钻取,需要游离并保护腓总神经,手指触及腘肌腱切迹,徒手钻孔。笔者早期常用手指作为后方的保护,以确保手术的安全。但在随后的手术中,发现合并PCL损伤的患者可以在关节镜监视下用ACL胫骨定位器作为导向进行钻孔,克氏针的尖端可以用一较大的刮匙保护,更加安全、精准,并可以减少术者的职业暴露。本组患者术后无1例发生医源性神经血管损伤。
本组患者全部获随访,最短随访时间为12个月。随访发现均存在轻度的屈膝受限,最大屈膝受限为30°。在屈膝受限的病例中,往往存在胫骨外旋角度的减小(与对侧比),但患者无自觉症状,考虑为术后康复锻炼不足。本组患者均为多发韧带损伤,术后康复方案较赵金忠等[17]报道的方案温和,但屈膝活动度相似。术后2例患者残留Ⅰ度内翻不稳定,但对行走步态无明显影响。患者均认为术后关节功能均有明显改善,IKDC评分A级9例,B级15例。
综上所述,本组患者在解剖学和生物力学的基础上,采用部分腓骨长肌腱模拟重建PLC三大核心韧带,基本再现了三根韧带的走形,能够较好地纠正膝关节过度外旋及外侧直向不稳定,基本恢复了膝关节功能,疗效满意。
| [1] | Crespo B, James E W, Metsavaht L, et al. Injuries to posterolateral corner of the knee: a comprehensive review from anatomy to surgical treatment[J]. Rev Bras Ortop,2014, 50 (4) : 363 –370. DOI:10.1016/j.rboe.2014.12.008 |
| [2] | Fanelli G C. Surgical treatment of lateral posterolateral instability of the knee using biceps tendon procedures[J]. Sports Med Arthrosc,2006, 14 (1) : 37 –43. DOI:10.1097/00132585-200603000-00007 |
| [3] | Johnson D S, Ryan W G, Smith R B. Does the Lachman testing method affect the reliability of the International Knee Documentation Committee (IKDC) Form?[J]. Knee Surg Sports Traumatol Arthrosc,2004, 12 (3) : 225 –228. |
| [4] | Djian P. Posterolateral knee reconstruction[J]. Orthop Traumatol Surg Res,2015, 101 (1 Suppll) : S159 –S170. DOI:10.1016/j.otsr.2014.07.032 |
| [5] | Panzica M, Janzik J, Bobrowitsch E, et al. Biomechanical comparison of two surgical techniques for press-fit reconstruction of the posterolateral complex of the knee[J]. Arch Orthop Trauma Surg,2015, 135 (11) : 1579 –1588. DOI:10.1007/s00402-015-2319-2 |
| [6] | Feng H, Hong L, Geng X S, et al. Posterolateral sling reconstruction of the popliteus tendon: an all-arthroscopic technique[J]. Arthroscopy,2009, 25 (7) : 800 –805. DOI:10.1016/j.arthro.2008.12.019 |
| [7] | Geiger D, Chang E Y, Pathria M N, et al. Posterolateral and posteromedial corner injuries of the knee[J]. Magn Reson Imaging Clin N Am,2014, 22 (4) : 581 –599. DOI:10.1016/j.mric.2014.08.001 |
| [8] | Frosch K H, Akoto R, Drenck T, et al. Arthroscopic popliteus bypass graft for posterolateral instabilities of the knee: A new surgical technique[J]. Oper Orthop Traumatol,2015, 61 (4) : 636 –642. |
| [9] | Thaunat M, Pioger C, Chatellard R, et al. The arcuate ligament revisited: role of the posterolateral structures in providing static stability in the knee joint[J]. Knee Surg Sports Traumatol Arthrosc,2014, 22 (9) : 2121 –2127. DOI:10.1007/s00167-013-2643-4 |
| [10] | Fanelli G C. Fibular Head-Based Posterolateral Reconstruction of the Knee: Surgical Technique and Outcomes[J]. J Knee Surg,2015, 28 (6) : 455 –463. DOI:10.1055/s-0035-1564594 |
| [11] | LaPrade R F, Johansen S, Engebretsen L. Outcomes of an anatomic posterolateral knee reconstruction: surgical technique[J]. J Bone Joint Surg Am,2011, 93 (Suppl 1) : 10 –20. DOI:10.2106/JBJS.J.01243 |
| [12] | Laprade R F, Griffith C J, Coobs B R, et al. Improving outcomes for posterolateral knee injuries[J]. J Orthop Res,2014, 32 (4) : 485 –491. DOI:10.1002/jor.22572 |
| [13] | Capito N, Gregory M H, Volgas D, et al. Evaluation and management of an irreducible posterolateral knee dislocation[J]. J Knee Surg,2013, 26 (Suppl 1) : 136 –141. DOI:10.1055/s-0033-1341577 |
| [14] | 赵金忠. 膝关节重建外科学[M]. 2版 郑州: 河南科学技术出版社, 2015 : 164 -166. |
| [15] | 左立新, 高雁卿, 杨卫兵. 正常人前后交叉韧带与腓骨长肌腱的解剖学形态、力学特性对比[J]. 中医正骨,2007, 19 (10) : 5 –6. DOI:10.3969/j.issn.1001-6015.2007.10.003 |
| [16] | 李丁峰, 皇甫小桥, 赵金忠. 腓骨长肌腱前半部作为自体移植材料的临床研究[J]. 中华骨科杂志,2014, 34 (3) : 285 –291. DOI:10.3760/cma.j.issn.0253-2352.2014.03.006 |
| [17] | 赵金忠. 股二头肌长头腱重建膝关节后外侧角韧带结构[J]. 中华骨科杂志,2004, 24 (3) : 141 –145. DOI:10.3760/j.issn:0253-2352.2004.03.004 |



