超声引导神经阻滞技术在四肢手术的麻醉中发挥重要作用。研究提示,同传统的刺激器引导神经阻滞技术相比,超声具有无创性、实时性、直观性等特点,能使外周神经阻滞更加精准[1]。Kirchmair等[2]指出超声下能较好定位腰丛神经及其周围的解剖结构。腰丛神经位于躯干深部,采用何种超声引导方法是影响腰丛扫描显像效果的重要因素[3-5]。目前临床上最常采用超声引导下短轴平面内法腰丛神经阻滞技术[6-7],该法将低频探头置于背部,超声波束穿过横突间隙定位腰丛神经,此法容易受到骨性结构遮挡而使神经显影缺失造成穿刺不便。近年来,Sauter等[8]介绍了三叶草法超声引导腰丛神经阻滞,与短轴平面内法同属于平面内技术,且能较好避开骨性结构显影,因超声下能清晰显示腰大肌、竖脊肌、腰方肌、横突组成典型“三叶草”超声图像而得名,但目前尚未在临床广泛采用。
多学科交叉已成为现代医学的特点,麻醉医师也开始独立采用超声引导穿刺,超声定位的图像质量极其重要,目前较少研究关注超声引导定位方法的成像质量。因此,本研究拟比较超声引导下三叶草法腰丛神经阻滞与超声引导下短轴平面内法腰丛神经阻滞的超声扫描显影效果,旨在为腰丛神经阻滞麻醉寻找更优超声定位方法。
1 对象与方法 1.1 研究对象选择2015年6-12月第三军医大学西南医院30例择期行单侧半月板膝关节镜下成形术患者,ASA分级Ⅰ~Ⅱ,男女不限,分为三叶草法组和短轴平面内法组,每组15例。该研究已通过西南医院伦理委员会批准。纳入标准:①年龄为15~75周岁;②志愿参加研究;③术前签署知情同意书。排除标准:①怀孕和哺乳期妇女;②凝胶过敏;③扫描部位皮肤感染;④合并神经系统疾患、脊柱疾病、畸形。
1.2 方法 1.2.1 药品及仪器医用消毒超声耦合剂[注册证号:鲁食药监械(准)字2014第2230201号, 济宁博联生物科技有限公司]。彩色多普勒超声仪(日本日立HI VISION Preirus),凸阵探头频率为2~5 MHz。
1.2.2 超声扫描患者于术前半小时进入预麻室,常规监测心电图、氧饱和度、无创血压。取侧卧位,患侧在上, 充分暴露躯干部。给予患者静脉注射1 mg咪达唑仑镇静、50μg枸橼酸芬太尼注射液镇痛。
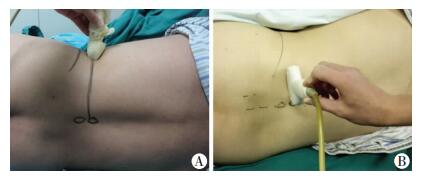
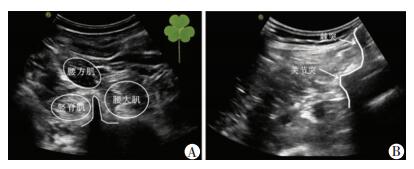
三叶草法组(图 1A)选择凸阵超声探头,探头长轴水平置于腋中线髂前上棘头侧,寻找由腰大肌(横突腹侧)、竖脊肌(横突背侧)、腰方肌(横突外侧)组成的典型“三叶草”图像(图 2A),腰大肌内后四分之一象限可见条状高回声影像即为腰丛。
|
| A:三叶草法;B:短轴平面内法 图 1 两种超声引导腰丛神经阻滞技术的超声探头放置位置 |
短轴平面内法组(图 1B)选择凸阵超声探头,探头长轴平行置于背旁正中线,自头端向骶部滑动,显示骶骨后向头侧回移探头,依次确定L5、L4、L3横突。于L3-4横突间隙水平旋转探头90°,使探头与脊柱垂直,显像由关节突和棘突(图 2B)。再向头端稍微滑动探头避开横突,于关节突下1.5~2 cm处可见腰丛神经的条状高回声影。
|
| A:三叶草法(三叶草征);B:短轴平面内法 图 2 两种超声引导腰丛神经阻滞技术的超声成像 |
所有超声定位操作由同一名麻醉医师完成。超声评分由另一名超声医师完成,该超声医师不参与课题设计与执行。
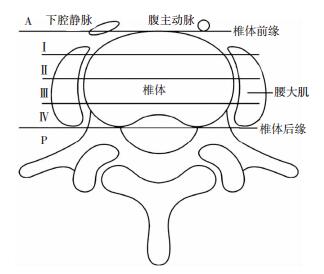
1.3 观察指标①图像定位时间:自将探头放置于患者皮肤开始计时,直至确认腰丛神经即为定位时间。②腰丛深度:确认腰丛后,超声测量腰丛神经距离皮肤的垂直距离即为腰丛深度。③超声成像评分:利用数字4分法对腰丛显像效果进行评分[5, 9](ultrasound visibility score,UVS):0分为无法显示;1分为显示欠佳;2分为显示尚好;3分为显示非常好。④超声显像区域数量:根据Moro法[10](图 3)将腰椎旁区域超声图像分为A、Ⅰ、Ⅱ、Ⅲ、Ⅳ、P六区,即:椎体前缘前方定义为A区、椎体后缘后方定义为P区,超声下确认腰丛神经后记录显像区域数量。
|
| 图 3 Moro法腰椎旁区域分区 |
1.4 统计学分析
采用SPSS 19.0统计软件,计量资料以x±s表示,组间比较采用独立样本t检验,以P < 0.05为差异有统计学意义。
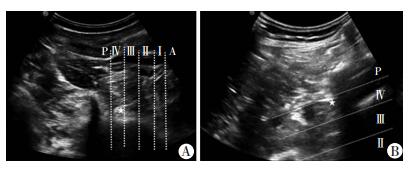
2 结果所纳入的30例患者全部完成本次临床研究。2组患者的年龄、性别、体质量比较差异均无统计学意义(P > 0.05, 表 1)。三叶草法组的图像定位时间显著短于短轴平面内法组(P < 0.01);通过两种方法所测得的腰丛深度大致相等(P > 0.05, 表 2);三叶草法组的腰丛超声成像评分明显高于短轴平面内法组(P < 0.01, 表 2),三叶草法组的超声显像区域数量(图 4A)明显高于短轴平面内法组(P < 0.01, 表 2)。
|
| A:三叶草法;B:短轴平面内法 *:腰丛神经;按照Moro法将腰椎旁区域由椎体前缘前方至椎体后缘后方依次分为 A、Ⅰ、Ⅱ、Ⅲ、Ⅳ、P区 图 4 两种超声引导腰丛神经阻滞技术的超声显像范围 |
| 组别 | 年龄(岁) | 身高(cm) | 体质量(kg) |
| 三叶草法组 | 40.0±12.4 | 161.1±10.0 | 64.0±13.4 |
| 短轴平面内法组 | 41.7±14.3 | 159.2±8.5 | 60.1±7.1 |
| 组别 | 图像定位 时间(s) | 腰丛深度 (cm) | 超声评分 (分) | 超声显像区域 数量(个) |
| 三叶草法组 | 35.9±20.1a | 8.3±1.3 | 2.8±0.4a | 5.9±0.5a |
| 短轴平面内法组 | 53.7±21.2 | 5.0±0.5 | 2.1±0.8 | 3.5±0.6 |
| a:P < 0.01,与短轴平面内法组比较 | ||||
3 讨论
由于神经阻滞麻醉操作简便、安全有效、对患者影响较小[11-12],麻醉医师在下肢手术更多采用腰丛神经阻滞麻醉[13]。以往定位腰丛依靠体表绘图法和神经刺激法,对于深部神经不但成功率不高[14],而且容易导致肾脏损伤、腹膜后血肿等[15]。超声在腰丛神经阻滞麻醉中的应用,使腰丛及周围组织可视化,提高了穿刺成功率也降低了麻醉风险[16-17]。
腰丛位于躯干深部[23],超声扫描方法对于成像效果有极其关键的作用。2002年Kirchmair等[18]首次描述了短轴平面内法腰丛神经阻滞,将超声探头水平放置于背旁正中线以探测腰丛的位置与深度。该法一直是国内临床腰丛神经阻滞超声定位的最常用方法但由于超声波被横突阻挡,该法的扫描深度受限于腰椎间隙平面,关节突始终遮挡其腹侧的组织,影响显像效果。2013年Sauter等[8]发表了三叶草法腰丛神经阻滞,将超声探头放置于患者侧腹部扫描腰丛,其超声图像明显不同于短轴平面内法,扫描区域无骨性结构遮挡超声波,显像更广泛,重要结构可视化程度明显提高[19-20],但这一方法目前仍未在国内临床上得到推广。
本研究结果表明,相对于短轴平面内法,三叶草法腰丛神经阻滞具有以下3个优势:①人体背正中线因有脊柱等骨性结构,短轴平面内法将探头置于背旁正中线时,无法通过加压探头来进一步缩短与靶区域之间的距离。横突、关节突等骨性结构遮挡深部组织成像,难以获得完整的腰丛神经超声图像,并且获得最佳超声切面耗时较多。三叶草法将超声探头置于侧腹部,有效避开骨骼对超声波的遮挡,无需过多的调整探头位置即可直接扫描到腰大肌后内四分之一象限,该区域高回声条状影像即为腰丛神经,超声成像评分明显高于短轴平面内法组。②虽然从解剖结构上来看,侧腹部距腰丛神经距离较远,但因侧腹部无骨性结构,三叶草法可通过探头加压减小至腰丛距离[21],因此,两种方法探及腰丛的深度大致相等。③短轴平面内法所有区域为叠加显像,位于腹侧的区域显像逐渐减弱,三叶草法脊柱旁区域均是在同一深度横向排列显像,所有的范围可以同时显像,并且都具有相同的显像效果。
Kadam、Lin等[20, 22]证明除特别肥胖的患者由于距腰丛深度明显增加而导致成像质量降低之外,三叶草法适用于大部分患者腰丛超声定位。本研究中三叶草法组有1例患者因腹部大量积气,导致脊柱前方(A区)显像缺失,但腰丛仍能清晰显像,所以我们建议患者在侧卧位、肠道中的气体积于上部时,通过调节患者倾斜度来改变积气位置以减少对超声波的散射。
随着可视化技术的发展,超声技术在麻醉领域的运用越来越重要,已有很多超声引导操作由麻醉医生独立完成。超声扫描下精确定位是完成麻醉的关键,本研究结果提示:相对于目前临床常用的短轴平面内法腰丛神经阻滞,三叶草法腰丛神经阻滞能有效节约麻醉医生图像定位时间,提高腰丛的超声显像效果,有助于提高腰丛穿刺的安全性,有较高的临床推广价值。
| [1] | 吴赤球, 余丹, 高坚, 等. 周围神经干的超声定位[J]. 中国医学影像技术,2008, 24 (12) : 2017 –2019. DOI:10.13929/j.1003-3289.2008.12.063 |
| [2] | Karmakar M K, Ho A M, Li X, et al. Ultrasound-guided lumbar plexus block through the acoustic window of the lumbar ultrasound trident[J]. Br J Anaesth,2008, 100 (4) : 533 –537. DOI:10.1093/bja/aen026 |
| [3] | Lin J A, Lu H T, Chen T L. Ultrasound standard for lumbar plexus block[J]. Br J Anaesth,2014, 113 (1) : 188 –189. DOI:10.1093/bja/aeu213 |
| [4] | Bendtsen T F, Pedersen E M, Haroutounian S, et al. The suprasacral parallel shift vs lumbar plexus blockade with ultrasound guidance in healthy volunteers—a randomised controlled trial[J]. Anaesthesia,2014, 69 (11) : 1227 –1240. DOI:10.1111/anae.12753 |
| [5] | Karmakar M K, Li J W, Kwok W H, et al. Ultrasound-guided lumbar plexus block using a transverse scan through the lumbar intertransverse space: a prospective case series[J]. Reg Anesth Pain Med,2015, 40 (1) : 75 –81. DOI:10.1097/AAP.0000000000000168 |
| [6] | 郑萍, 赵达强, 王爱忠, 等. 超声引导下腰丛神经阻滞在全髋关节置换术中的应用:短轴平面内对长轴平面外技术[J]. 上海医学,2012, 35 (12) : 991 –993. |
| [7] | Ilfeld B M, Loland V J, Mariano E R. Prepuncture ultrasound imaging to predict transverse process and lumbar plexus depth for psoas compartment block and perineural catheter insertion: a prospective, observational study[J]. Anesth Analg,2010, 110 (6) : 1725 –1728. DOI:10.1213/ANE.0b013e3181db7ad3 |
| [8] |
Sauter A R, Ullensvang K, Bendtsen T F, et al. The "Shamrock method": a new and promising technique for ultrasound-guided lumbar plexus block[J/OL]. Br J Anaesth, 2013, E-letter[2016-02-02]. |
| [9] | 喻玲, 王亚丽, 胡建群. 不同年龄人群腰段脊柱超声成像的差异[J]. 南京医科大学学报:自然科学版,2011, 31 (8) : 1227 –1230. |
| [10] | Moro T, Kikuchi S, Konno S, et al. An anatomic study of the lumbar plexus with respect to retroperitoneal endoscopic surgery[J]. Spine (Phila Pa 1976),2003, 28 (5) : 423 –428. |
| [11] | Amiri H R, Zamani M M, Safari S. Lumbar plexus block for management of hip surgeries[J]. Anesth Pain Med,2014, 4 (3) : e19407 . DOI:10.5812/aapm.19407 |
| [12] |
Xia Y, Kaufmann H. and Guo X F. 2002. Differential SAR Interferometry Using Corner Reflectors//IEEE 2002 International Geoscience and Remote Sensing Symposium, Washington, USA:IEEE computer society, 1243-1246. |
| [13] | Capdevila X, Coimbra C, Choquet O. Approaches to the lumbar plexus: success, risks, and outcome[J]. Reg Anesth Pain Med,2005, 30 (2) : 150 –162. DOI:10.1016/j.rapm.2004.12.007 |
| [14] | Awad I T, Duggan E M. Posterior lumbar plexus block: anatomy, approaches, and techniques[J]. Reg Anesth Pain Med,2005, 30 (2) : 143 –149. DOI:10.1016/j.rapm.2004.11.006 |
| [15] | Aida S, Takahashi H, Shimoji K. Renal subcapsular hematoma after lumbar plexus block[J]. Anesthesiology,1996, 84 (2) : 452 –455. |
| [16] | Marhofer P, Harrop-Griffiths W, Willschke H, et al. Fifteen years of ultrasound guidance in regional anaesthesia: Part 2-recent developments in block techniques[J]. Br J Anaesth,2010, 104 (6) : 673 –683. DOI:10.1093/bja/aeq086 |
| [17] | van-Geffen G J, Rettig H C, Koornwinder T, et al. Ultrasound-guided training in the performance of brachial plexus block by the posterior approach: an observational study[J]. Anaesthesia,2007, 62 (10) : 1024 –1028. DOI:10.1111/j.1365-2044.2007.05192.x |
| [18] | Kirchmair L, Entner T, Kapral S, et al. Ultrasound guidance for the psoas compartment block: an imaging study[J]. Anesth Analg,2002, 94 (3) : 706 –710. |
| [19] | Wadhwa A, Kandadai S K, Tongpresert S, et al. Ultrasound guidance for deep peripheral nerve blocks: a brief review[J]. Anesthesiol Res Pract,2011, 2011 : 262070 . DOI:10.1155/2011/262070 |
| [20] | Kadam V R. Ultrasound-guided quadratus lumborum block as a postoperative analgesic technique for laparotomy[J]. J Anaesthesiol Clin Pharmacol,2013, 29 (4) : 550 –552. DOI:10.4103/0970-9185.119148 |
| [21] | Karmakar M K, Li X, Kwok W H, et al. Sonoanatomy relevant for ultrasound-guided central neuraxial blocks via the paramedian approach in the lumbar region[J]. Br J Radiol,2012, 85 (1015) : e262 –e269. DOI:10.1259/bjr/93508121 |
| [22] | Lin J A, Lee Y J, Lu H T. Finding the bulging edge: a modified shamrock lumbar plexus block in average-weight patients[J]. Br J Anaesth,2014, 113 (4) : 718 –720. DOI:10.1093/bja/aeu330 |
| [23] | Chin K J, Perlas A. Ultrasonography of the lumbar spine for neuraxial and lumbar plexus blocks[J]. Curr Opin Anaesthesiol,2011, 24 (5) : 567 –572. DOI:10.1097/ACO.0b013e32834aa234 |



