2. 521021 广东 潮州,广东省潮州市解放军188医院骨科
2. Department of Orthopaedics, No. 188 Hospital of PLA, Chaozhou, Guangdong Province, 521021, China
在发展中国家结核感染有上升的趋势[1]。我国仍是结核病高发国[2]。胸椎脊柱结核是常见的肺外结核,严重影响病变部位的稳定性,致畸率、致残率高,故稳定性的重建至关重要。随着内固定技术的日趋完善,一般对前路手术方式比较认可[3-4],因为前路术式可以在直视下清除病灶、完成结构性植骨融合内固定。前路术式已成为脊柱结核手术治疗的经典术式[5]。前后路联合术式也逐渐被更多的学者认可[6],而对于单纯后路病灶清除、植骨融合内固定术式[7],很多学者还存有疑虑。但随着前路术式的广泛开展,前路术式在后凸畸形矫正及矫正维持上的不足突现出来,许多学者尝试后路术式治疗脊柱结核取得良好疗效。Guven等[3]首先采用后路术式行内固定植骨融合治疗早期的脊柱结核,而不行前路病灶清除,治疗脊柱结核可以获得满意的疗效。Lee等[4]早期采用一期后路病灶清除联合植骨融合椎弓根螺钉内固定术治疗椎体破坏程度及后凸畸形较轻的胸腰椎结核病例,术后患者神经功能明显改善,后凸畸形得以矫正,随访丢失仅4.55°。我国学者也陆续报道单纯后路病灶清除,联合植骨融合内固定术治疗脊柱结核,均获得满意的疗效[8]。Pu等[9]进行前后路术式治疗胸腰椎结核的回顾性对比研究,发现后路术式可以有与前路术式同样的临床疗效。脊柱结核病变部位、范围及骨质破坏程度的不同等决定了脊柱结核的多样性、复杂性。同一部位、同样病变程度的脊柱结核采用不同手术入路治疗的对照比较研究意义重大[10]。本研究回顾性分析2006年5月至2013年7月本科采取前路和后路两种术式治疗的56例单节段胸椎结核患者临床资料,对两种术式的临床及影像学资料进行对比分析。
1 资料与方法 1.1 临床资料与分组2006年5月至2013年7月,本科室共收治986例脊柱结核患者,本研究纳入56例获得良好随访的单节段胸椎结核患者。纳入标准:①诊断明确(临床表现、影像学表现或病理学)的活动性单节段胸椎结核,椎体破坏局限于单节段,破坏椎体数不超过一个运动单元患者;②有明确手术指征[11],在我科行一期前路或后路结核病灶清除、椎体间结构性植骨融合内固定术治疗;③年龄18~76岁,依从性良好的患者。排除标准:①术后复发的胸椎脊柱结核患者;②合并重度的骨质疏松患者;合并有肿瘤、椎间盘退变等情况,影响临床疗效评估的患者;④合并肺、肾等其他脏器及部位严重结核,营养状况差,影响结核治愈疗效的患者。
共纳入56例患者,包括男性29例,女性27例,年龄18~76(38.7±14.4)岁,病程2~36(10.5±8.4)个月,主要表现为脊椎前柱破坏重,伴随着椎前、椎旁及腰大肌脓肿形成。术前根据椎体病变位置,脓肿范围,有无脊髓、神经压迫,有无后凸或侧凸畸形等情况,选择合适的手术入路方式。其中前路术式组26例,接受一期前路病灶清除、结构性植骨融合内固定术;后路术式组30例,接受一期后路病灶清除、结构性植骨融合内固定术。两组患者一般情况比较差异无统计学意义(P>0.05,表 1),其术前影像学表现见图 1、2。
| 分组 | n | 性别(男/女) | 病变节段 | 融合节段 | 后凸畸形 | 植骨融合时间(月) | 手术时间(min) | 术中出血量(mL) | 平均住院时间(d) |
| 前路术式组 | 26 | 10/16 | 26 | 39 | 23 | 7.3±1.7 | 313.8±77.6 | 683.5±245.1 | 26.2±9.8 |
| 后路术式组 | 30 | 19/11 | 30 | 36 | 20 | 6.9±1.8 | 328.0±66.0 | 641.7±194.8 | 25.0±7.2 |
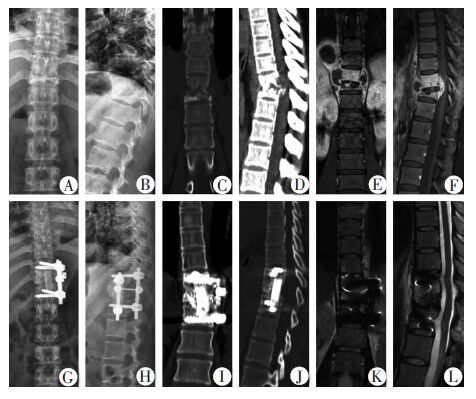
|
| A、B:术前X线正、侧位 示胸10-11椎体骨质破坏,胸椎段后凸畸形;C、D:术前CT三维重建冠状位、矢状位 示胸10-11骨质破坏,后凸畸形;E、F:术前MRI冠状位、矢状位 示胸10-11骨质、椎间隙破坏,胸10-11节段脊髓受压,双侧椎旁脓肿形成,左侧较多;G、H:术后1周X线正、侧位 示内固定、椎间融合器位置良好,胸椎后凸畸形得到纠正;I、J:术后9个月时胸椎CT三维重建冠状位、矢状位 示胸椎骨性融合良好,可见有后凸及侧凸矫正角度丢失;K、L:术后1年MRI冠状位、矢状位 示椎管通畅,椎旁、腰大肌等未见结核病灶影像 图 1 行前路术式胸10-11椎体结核患者影像学表现 |

|
| A、B:术前X线正、侧位 示胸10-11椎体骨质破坏,胸椎后 凸畸形;C、D:术前CT三维重建冠状位、矢状位 示胸10-11椎骨质破明显,胸椎后凸畸形;E、F:术前MRI冠状位、矢状位 示 胸10-11椎骨质破坏,胸10-11椎间盘破坏明显,椎旁、椎前脓肿形成;G、H:行后路手术策略仅融合胸10-11节段,术后X线正、侧位 示内固定位置良好,纠正后凸畸形;I、J:术后9个月腰椎CT三维重建冠状位、矢状位 示骨质融合情况良好,未见明显纠正丢失;K、L:术后1年MRI冠状位、矢状位 示椎管通畅,椎旁、腰大肌等未见结核病灶影像 图 2 行后路术式胸10-11椎体结核患者影像学表现 |
1.2 术前准备
患者入院后行常规检查、检验,如红细胞沉降率 (erythrocyte sedimentaon rate,ESR)、C反应蛋白(C-reactive protein,CRP)、血常规、肝肾功、心电图、胸片等,并行腰椎正侧位X线、CT三维重建,以及MRI检查,明确骨质破坏、后凸畸形、椎管受压、脓肿部位等情况。部分无法明确诊断为结核的患者,术前需行CT引导下穿刺活检予以明确。患者术前需抗结核化疗2周以上,抗结核化疗方案为异烟肼0.3 g,口服,1次/d; 利福平0.45 g,口服,1次/d;乙胺丁醇0.75 g,口服,1次/d;吡嗪酰胺0.5 g,口服,3次/d,并在住院期间使用左氧氟沙星0.2 g,静滴,2次/d,同时行营养支持治疗,纠正贫血、低蛋白血症。血沉<40 mm/h,方可予以 手术治疗,有进行性截瘫的患者,血沉可放宽到60 mm/h。
1.3 手术方案 1.3.1 前路术式组气管插管全身麻醉成功后,患者取侧卧位,采用侧前方胸膜外入路,从病变严重侧进入,采取肋骨横突切除术[12],充分暴露病灶区域,彻底清除结核脓肿、死骨、肉芽组织以及坏死的间盘。对脊髓受压者要进行椎管扩大减压,作植骨槽。大量生理盐水、双氧水冲洗术区。测量缺损区大小,选择大小合适的椎间融合器、钛网或自体、异体管状骨置入,其内填充混合抗结核药(异烟肼0.2 g,利福霉素0.3 g)的自体骨颗粒。术中C臂透视下完成钛合金钉棒系统或钉板系统固定、矫正畸形,放置引流管后按解剖层次逐层缝合切口。
1.3.2 后路术式组气管插管全身麻醉成功后,患者取俯卧位,C臂下定位病变节段并做标记。采用后正中切口,沿棘突剥离双侧椎旁肌肉直至暴露双侧椎板及关节突关节。采用经椎间孔及椎旁入路清除病变部位结核病灶、脓肿、肉芽组织、死骨以及坏死的间盘组织。根据病灶的范围切除双侧关节突。病灶清除完成后用大量生理盐水以及双氧水冲洗术区。结合病椎置钉,尽量减少植骨融合及内固定范围。与前路术式一样完成结构性植骨、钉棒系统内固定、矫正畸形,部分行Smith-Peterson截骨,脊柱后路“V”型截骨(SPO)矫形术。常规放置横连接以及行后方融合。双侧术区留置引流管后,逐层关闭切口。
对于合并较大流注性脓肿患者,单纯后路手术无法彻底清除时,则需行前方小切口经腹膜外脓肿清除术。
1.4 术后处理患者术后常规检测生命体征、双下肢感觉活动,并给予预防感染、抗结核治疗,及时纠正贫血及低蛋白血症。术区引流持续<10 mL/d时拔出引流管。术后5~7 d时佩戴外固定支具下地活动,在影像学提示骨融合前,要求患者坐位及下床活动时严格佩戴外固定支具3~6个月。术后口服抗结核药物12~18个月(化疗方案同术前,可根据药敏结果调整)。患者术中清除的脓肿均行结核杆菌基因芯片直接检测、培养及药敏实验[13],术中清除的病变组织术后均常规行病理检查。根据药敏结果调整化疗方案。术后1、3、6、9、12、18、24个月来院随访,复查血沉、血常规、C反应蛋白、肝肾功能,行X线检查,根据情况必要时行CT三维重建或MRI检查。
1.5 评价指标统计两组患者手术时间、出血量、住院时间、随访期间植骨融合时间,结核活动情况以ESR及CRP监测,美国脊髓损伤协会损伤分级(american spinal injury association,ASIA)用于比较手术前后神经功能恢复情况。比较两组后凸及侧凸畸形矫正度数、矫正率、丢失度数、丢失率。数据通过影像学测量(胸椎后凸角及侧凸角分别于失状位及冠状位时病椎的上缘和下缘各画一条线,两线延长的夹角为该测量的角度),融合标准参照Lee等[14]的标准。
1.6 统计学处理采用SPSS 19.0统计软件,手术时间、出血量、平均住院时间、植骨融合时间等比较采用独立样本t检验,ESR、CRP、后凸及侧凸畸形比较采用单因素方差分析,术前及末次ASIA等级评分及并发症比较采用非参数检验,以P <0.05为差异有统计学意义。
2 结果 2.1 一般情况本研究56例患者手术前后均常规病理检查为结核,术后随访24~56(29.1±6.5)个月。两组患者手术时间、术中出血量、平均住院时间差异无统计学意义(P>0.05)。前路术式组平均融合节段(1.5个)>后路术式组(1.2个)。末次随访时,两组植骨均获得融合,前路术式组植骨融合时间为(7.3±1.7)个月,后路术式组为(6.9±1.8)个月,两组比较差异无统计学意义(P>0.05,表 1)。
前路术式组23例、后路术式组20例伴有后凸畸形,且合并不同程度侧凸(表 2及图 1、2)。两组后凸角、侧凸角术后与术前比较差异均有统计学意义(P <0.05)。末次随访时,前路术式组侧凸角>后路术式组(P <0.05)。在后凸矫正角度丢失方面,前路术式组丢失(6.3±5.5)°,而后路术式组仅丢失(1.4±1.7)°,两组比较差异有统计学意义(P=0.002),两组丢失率差异有统计学意义(P=0.002)。在侧凸矫正角度丢失方面,前路术式组丢失(2.3±1.7)°,后路术式组丢失(0.5±0.5)°两组比较差异有统计学意义(P <0.001),两组丢失率差异有统计学意义(P=0.002)。术前两组后凸角度、侧凸角度差异无统计学意义(P>0.05),术后两组后凸和侧凸角度、后凸和侧凸矫正角度、后凸和侧凸矫正率差异无统计学意义(P>0.05),末次随访两组后凸角度比较差异无统计学意义(P>0.05,表 2)。
| 组别 | n | 术前角度(°) | 术后角度(°) | 术后矫正角度(°) | 术后矫正率(%) | 末次随访角度(°) | 末次随访丢失角度(°) | 末次随访丢失率(%) |
| 前路术式组 | 26 | |||||||
| 后凸角 | 26.3±7.4 | 11.7±4.1 | 14.6±5.7 | 55.1±13.1 | 17.2±7.6 | 6.3±5.5 | 26.0±24.0 | |
| 侧凸角 | 4.9±2.6 | 1.7±1.3 | 3.2±2.3 | 61.8±23.7 | 4.0±2.4 b | 2.3±1.7 | 51.4±35.1 | |
| 后路术式组 | 30 | |||||||
| 后凸角 | 26.3±9.9 | 10.8±6.0 | 15.5±9.7 | 57.3±23.6 | 11.5±6.0 | 1.4±1.7a | 5.2±3.2a | |
| 侧凸角 | 3.9±3.7 | 0.8±0.6 | 3.0±3.3 | 72.0±16.8 | 1.2±0.8a | 0.5±0.5a | 17.6±31.5a | |
| a:P <0.01,与前路术式组比较 | ||||||||
检测ESR及CRP数据显示,两组术后1周与术前相比均稍有增高,但差异无统计学意义(P>0.05)。术后3个月降至正常,与术后1周比较差异有统计学意义(P <0.05),但两组比较差异无统计学意义(P>0.05,表 3)。
| 组别 | n | ESR(mm/h) | CRP(mg/L) | ||||
| 术前 | 术后1周 | 术后3个月 | 术前 | 术后1周 | 术后3个月 | ||
| 前路术式组 | 26 | 41.6±24.1 | 51.6±24.3 | 16.1±10.6a | 16.4±9.0 | 25.3±12.2 | 6.9±4.9a |
| 后路术式组 | 30 | 45.7±30.6 | 52.6±26.5 | 11.6±8.2a | 23.9±16.2 | 29.5±15.0 | 5.8±3.0a |
| a: P <0.05,与术后1周比较 | |||||||
2.2 两组神经功能恢复情况
术前前路术式组神经功能损伤患者11例,ASIA分级均为D级;后路术式组神经功能损伤患者15例,ASIA分级B级2例、C级3例、D级10例。术后前路 术式组11例患者全部恢复正常,后路术式组除2例B级、1例C级恢复至D级外,其余恢复至正常;两组神经功能恢复术后与术前相比差异均有统计学意义(P <0.05),但两组间比较差异无统计学意义(P>0.05)。
2.3 两组手术并发症比较末次随访时,前路术式组共5例(19.23%)出现并发症。其中2例术后出现胸腔积液,经闭式引流保守治疗治愈;1例术后出现单侧下肢麻木症状,保守治疗3月后麻木症状消失;1例于术后3个月窦道形成,经穿刺冲洗保守治疗痊愈;有1例于术后6个月发现单侧腰大肌脓肿形成,行单纯脓肿清除术后治愈。后路术式组共4例(13.33%)出现并发症,其中有1例术后肌力下降,保守治疗后3个月恢复正常;1例出现脑脊液漏,经保守治疗治愈;1例于术后6月发现椎旁及右侧腰大肌脓肿,通过穿刺冲洗引流保守治疗痊愈;1例术后6月发现窦道形成,经再次手术治愈。两组比较差异无统计学意义(P>0.05)。
2.4 典型病例病例1:患者男性,23岁,因胸背部疼痛1年加重1个月入院。诊断:胸10-11椎体结核伴双下肢不全瘫(ASIA分级:D级),正规抗结核治疗2周以上后行经侧前方入路胸10-11椎体结核病灶清除、植骨融合内固定术。术后继续抗结核治疗1年,获得临床治愈,术后2年以上随访无复发。
病例2:患者女性,26岁,因胸痛半年,加重15 d入院。诊断:胸10-11椎体结核伴椎旁脓肿(ASIA分级:D级),正规抗结核治疗2周以上后行经后路胸10-11椎体结核病灶清除、植骨融合内固定术。术后继续抗结核治疗1年,获得临床治愈,术后2年以上随访无复发。
3 讨论 3.1 前路术式治疗脊柱结核尚存不足及后路术式的可行性、可比性外科手术已成为治疗脊柱结核的重要手段。杨学军等[15]认为前路术式可直视下行彻底病灶清除,解除脊髓压迫,直接重建破坏的前中柱结构。最初,治疗胸腰椎结核多采用前路术式[3-4, 16]。随着前路手术方式的广泛开展及其他手术入路方式的出现,前路手术方式的不足不断凸现。乔宁宁等[17]报道采用前路手术治疗胸腰椎结核在后凸矫形维持上尚存在着一些不足。脊柱结核行矫形丢失的重要原因之一可能是骨性终板已经被结核破坏,无法做到类似于腰椎退变性疾病的椎间处理后保留,支撑性植骨的两端多位于椎体内松质骨,在患者负重后容易产生下沉。
Guven等[3]首先采用后路内固定植骨融合,不行前路病灶清除治疗早期的脊柱结核,可以获得满意的疗效。Lee等[4]早期采用一期后路病灶清除联合植骨融合椎弓根螺钉内固定术治疗椎体破坏程度、后凸畸形较轻的胸腰椎结核患者,术后患者神经功能明显改善,后凸畸形得以矫正,随访丢失仅4.55°。我国学者也陆续报道了单纯后路病灶清除,联合植骨融合内固定术治疗脊柱结核,均获得满意的疗效[18-19]。但是目前对于单纯后路术式治疗胸腰椎结核始终还存在一些疑虑,主要是部分操作不能在直视下进行,是否能彻底清除结核病灶、影响结核愈合及导致日后复发?后路手术操作破坏了原本正常的脊柱后柱结构,内固定系统是否能稳定脊柱?后路操作将前方结核病灶引入后方,是否增加后方结核感染风险?
Pu等[9]报道了前后路手术治疗胸腰椎结核的对比研究,发现后路手术治疗胸腰椎结核可以获得与前路手术相当的疗效,同样可以促使结核愈合,矫正畸形,稳定脊柱。Garg等[20]对比观察70例胸腰椎结核患者接受前路或后路手术治疗,发现后路手术在畸形矫正方面优于前路手术,并且并发症率更低。Yang等[13]通过Meta分析291成年人脊柱结核病例,发现前路术式与后路术式治疗脊柱结核在畸形矫正、矫正丢失以及植骨融合率、并发症率方面差异均无统计学意义。他们认为在治疗成年人脊柱结核时后路内固定系统可能与前路系统获得相同的临床疗效。这些研究回答了后路术式在脊柱结核治疗的可行性、可比性,但缺乏在同一病变程度、同一基线水平两种术式的对比研究。目前对脊柱结核病变程度还缺乏科学、合理的分级。本研究只讨论单节段胸椎结核,病变只累积一个运动节段,病变严重程度大致相同,并排除腰椎生理性前凸的干扰。
3.2 后路术式治疗单节段胸椎结核在矫形及维持的特点及优势本研究回顾性观察56例单节段胸椎结核患者,发现后路术式组在后凸畸形矫正丢失度及丢失率明显小于前路术式组,在后凸矫形的维持上要好于前路术式组。末次随访时,后路术式组后凸畸形矫正仅丢失(1.4±1.7)°。Wang等[6]研究发现,胸椎后路术式组畸形矫正丢失为(1.7±0.8)°。Kim等报道前路病灶清除植骨融合内固定术治疗脊椎结核21例,末次随访时矫正丢失达83%(9.4°)。本研究前路术式组末次随访时后凸矫正丢失(6.3±5.5)°。这可能与本研究只讨论单节段胸椎结核有关,排除了多节段严重病变的干扰;胸椎有胸廓保护,稳定性要好于颈、腰椎。而本研究中前路与后路术式组经过病灶清除后,均在病椎的骨缺损中行结构性植骨。因此,本研究中两组矫形丢失均低于文献报道。但本研究结果表明在后凸矫正丢失方面后路术式组要明显优于前路术式组。分析其原因,可能是后路术式采用椎弓根螺丝钉经椎弓根三柱固定,椎弓根是椎骨强度最大的部分,后路固定矫形更有力,维持矫形的力量也更强。而前路固定为椎体固定或单侧椎弓根固定,椎体以松质骨为主,而结核一般累及椎体前中柱,容易引起累及椎体的骨质疏松,故维持矫形的效果较后路差。本研究纳入患者均获得2年以上随访,最长随访56个月,在长时间随访时,后路术式组后凸矫正丢失仅1.4°,而前路术式组矫正丢失6.3°,后路术式组矫正维持的优势得到体现。
在2年以上的随访中,我们发现前路术式组的侧凸畸形矫正丢失角度及丢失率大于后路术式组。末次随访时,丢失角度前路术式组>后路术式组,丢失率前路术式组>后路术式组。在侧凸矫形的维持上后路术式组仍优于前路术式组。在行前路术式时,我们一般从骨质破较严重的凹侧进入,行病灶清除、支撑植骨融合内固定,同时行矢状位及冠状位的矫形,末次随访时侧凸角度丢失大多在植钉的对侧。分析其原因,一方面可能是植钉侧有坚强内固定支撑,从侧前方入路可行单侧椎弓根植钉。椎弓根为皮质骨,为椎骨强大部分,对椎弓根钉有强大的把持作用和支撑作用,可减少螺钉对钉道的切割,故丢失的少。而对侧缺少坚强的支撑,且脊柱结核椎体多有骨质疏松,而病椎的骨性终板已经被结核破坏,支撑性植骨的两端多位于椎体内松质骨,在患者负重后容易产生下沉。故植钉对侧丢失较多。另一方面可能是前路术式组在行病灶清除时往往要切除病变区域的部分肋骨,切断部分肌肉、肋横突韧带及节段神经,椎旁肌为节段神经支配,可能会出现失神经支配现象,因而手术一侧的肌肉“张力带”强度较对侧下降,这可能是冠状位角度对侧丢失较多的一个原因。虽然前路术式组侧凸畸形矫正丢失仅2.31°,对患者形体及生活不会产生较大影响,但冠状位角度的丢失往往会加重矢状位后凸矫正角度的丢失[21],这也许是前路术式组后凸矫正角度丢失比后路术式组严重的一个原因。
结合病椎固定是减少融合范围的有效方法[22]。脊椎结核以破坏脊柱的前、中柱为主,椎弓根很少累及,病变椎骨的椎弓根通常允许植入椎弓根螺钉,可有效减少融合及固定范围,而前路术式往往难以实现,需要延长融合节段。本研究中前路术式组平均融合了1.5个节段,而后路术式组平均融合了1.2个节段,后路术式有效减少了融合节段。Ghiselli等[23]随访215例接受腰椎后外侧融合术的患者,邻椎病10年发生率可达36.1%。Mahar等[24]认为,在骨折伤椎植入螺钉可减少整个内固定系统的螺钉应力,同时增加内固定轴向承载能力、抗屈曲能力、抗旋转能力。所以后路内固定的矫形维持能力明显优于前路,这一点在本研究中也得到证实。但在胸椎节段活动度小,且有胸廓保护,故临椎病发生的概率较小。
3.3 两种术式治疗单节段胸椎结核的一般情况及技术特点的比较本研究中两组手术时间、出血量、住院时间、ESR、CRP、植骨融合时间差异无统计学意义。两组中合并神经功能损害的患者截至末次随访时,后路术式组除2例ASIA B级、1例ASIA C级患者恢复至ASIA D级外,其余均恢复正常,两种手术方式均可获得良好的神经减压效果,以及较好的临床疗效。
Garg等[20]认为前路术式并发症相对较多,而Yang等[13]通过Meta分析发现两种术式并发症率差异无统计学意义,在本研究中也得到证实。从入路的手术特点来看,前路经肋骨横突切除入路行病灶清除、椎管前 外侧减压及植骨融合常需切断大量肌肉,切除2~ 3段部分肋骨,当清除对侧病灶时,位置加深,显露困难,容易撕破胸膜,出现胸腔积液;切口对侧病灶难以彻底清除,仍有复发的可能;手术视野相对较小,在暴露、减压时仍有损伤血管及脊髓的风险。后路病灶清除、椎体间植骨融合内固定术也存在一些不足,如清除病灶时在非直视下进行,操作空间相对狭小,手术技术要求相对较高,术者需经较长时间的学习才能熟练掌握,初学者易致硬脊膜破裂,形成脑脊液漏,还有病灶清除不彻底的可能,是日后复发的重要因素。为了有效地清除结核病灶,手术常需经双侧椎间孔进行操作,另外当患者合并前方流注性脓肿时需变换体位操作,手术时间较长,出血较多。本研究显示前路术式组平均手术时间、出血量均小于后路术式组,但差异无统计学意义,这也许是两组病变都为胸椎单节段,病变程度相差不大,基线相对较齐的原因。
综上所述,后路病灶清除、椎体间结构性植骨融合内固定术治疗单节段胸椎结核可以与前路术式获得相同的结核病灶治愈效果,在后凸畸形矫正及侧凸畸形矫正的维持上要好于前路术式。并且解剖入路相对简便、肌肉等组织创伤小、安全性好,更具可选择性。
| [1] | Lee T C, Lu K, Yang L C, et al. Transpedicular instrumentation as an adjunct in the treatment of thoracolumbar and lumbar spine tuberculosis with early stage bone destruction[J]. J Neurosurg,1999, 91 (2 Suppl) : 163 –169. |
| [2] | 许建中. 规范脊柱结核治疗, 为我国结核病防治做出更大贡献[J]. 中华骨科杂志,2014, 34 (2) : 97 –101. DOI:10.3760/cma.j.issn.0253-2352.2014.02.001 |
| [3] | Guven O, Kumano K, Yalcin S, et al. A single stage posterior approach and rigid fixation for preventing kyphosis in the treatment of spinal tuberculosis[J]. Spine (Phila Pa 1976),1994, 19 (9) : 1039 –1043. |
| [4] | Lee S H, Sung J K, Park Y M, et al. Single-stage transpedicular decompression and posterior instrumentation in treatment of thoracic and thoracolumbar spinal tuberculosis: a retrospective case series[J]. J Spinal Disord Tech,2006, 19 (8) : 595 –602. |
| [5] | Benli I T, Kaya A, Acaroglu E, et al. Anterior instrumentation in tuberculous spondylitis: is it effective and safe?[J]. Clin Orthop Relat Res,2007, 460 : 108 –116. DOI:10.1097/BLO.0b013e318065b70d |
| [6] | Wang X, Pang X, Wu P, et al. One-stage anterior debridement, bone grafting and posterior instrumentation vs. single posterior debridement, bone grafting, and instrumentation for the treatment of thoracic and lumbar spinal tuberculosis[J]. Eur Spine J,2014, 23 (4) : 830 –837. DOI:10.1007/s00586-013-3051-7 |
| [7] | Pang X, Shen X, Wu P, et al. Thoracolumbar spinal tuberculosis with psoas abscesses treated by one-stage posterior transforaminal lumbar debridement, interbody fusion, posterior instrumentation, and postural drainage[J]. Arch Orthop Trauma Surg,2013, 133 (6) : 765 –772. DOI:10.1007/s00402-013-1722-9 |
| [8] | 陈宣维, 林建华, 陈雷, 等. 一期后路病灶清除植骨融合内固定治疗胸椎结核[J]. 中国修复重建外科杂志,2011, 25 (10) : 1172 –1175. |
| [9] | Pu X, Zhou Q, He Q, et al. A posterior versus anterior surgical approach in combination with debridement, interbody autografting and instrumentation for thoracic and lumbar tuberculosis[J]. Int Orthop,2012, 36 (2) : 307 –313. DOI:10.1007/s00264-011-1329-0 |
| [10] | 谢申, 祝少博. 不同术式治疗脊柱结核疗效评价及预后[J]. 中国矫形外科杂志,2015, 23 (21) : 1943 –1946. DOI:10.3977/j.issn.1005-8478.2015.21.06 |
| [11] | Jain A K. Tuberculosis of the spine: a fresh look at an old disease[J]. J Bone Joint Surg Br,2010, 92 (7) : 905 –913. |
| [12] | 郭春生, 柳盛春, 陈凯, 等. 采用经肋横突入路术式一期治疗老年胸椎结核合并截瘫患者的疗效分析[J]. 中国防痨杂志,2015, 37 (3) : 266 –270. DOI:10.3969/j.issn.1000-6621.2015.03.009 |
| [13] | Yang P, He X, Li H, et al. Clinical efficacy of posterior versus anterior instrumentation for the treatment of spinal tuberculosis in adults: a meta-analysis[J]. J Orthop Surg Res,2014, 9 (1) : 1 –6. DOI:10.1186/1749-799x-9-10 |
| [14] | Lee C K, Vessa P, Lee J K. Chronic disabling low back pain syndrome caused by internal disc derangements. The results of disc excision and posterior lumbar interbody fusion[J]. Spine (Phila Pa 1976),1995, 2 (3) : 356 –361. |
| [15] | 杨学军, 霍洪军, 肖宇龙, 等. 胸腰椎结核一期病灶清除重建脊柱前中柱功能[J]. 中国修复重建外科杂志,2010, 24 (1) : 37 –40. |
| [16] | He Q, Xu J. Transpedicular closing wedge osteotomy in the treatment of thoracic and lumbar kyphotic deformity with different etiologies[J]. Eur J Orthop Surg Traumatol,2013, 23 (8) : 863 –871. DOI:10.1007/s00590-012-1089-6 |
| [17] | 乔宁宁, 唐毓金, 谢克恭, 等. 不同入路手术治疗脊柱结核的对比研究[J]. 右江医学,2015, 43 (5) : 541 –545. DOI:10.3969/j.issn.1003-1383.2015.05.004 |
| [18] | 赵晨, 蒲小兵, 周强, 等. 后路病灶清除、椎间植骨融合内固定治疗复杂性胸、腰椎结核[J]. 中华骨科杂志,2014, 34 (2) : 109 –115. DOI:10.3760/cma.j.issn.0253-2352.2014.02.003 |
| [19] |
陈筱.单纯后路术式与前后路联合术式在脊柱结核治疗中的临床应用及相关研究[D]. 长沙: 中南大学, 2011. |
| [20] | Garg B, Kandwal P, Nagaraja U B, et al. Anterior versus posterior procedure for surgical treatment of thoracolumbar tuberculosis: A retrospective analysis[J]. Indian J Orthop,2012, 46 (2) : 165 –170. DOI:10.4103/0019-5413.93682 |
| [21] | Faldini C, Di-Martino A, Borghi R, et al. Long vs. short fusions for adult lumbar degenerative scoliosis: does balance matters?[J]. Eur Spine J,2015, 24 (7) : 887 –892. DOI:10.1007/s00586-015-4266-6 |
| [22] | 王骞, 金卫东, 王自立, 等. 患椎间短椎弓根螺钉在单节段腰骶椎结核稳定性重建中的临床研究[J]. 脊柱外科杂志,2015, 13 (1) : 1 –6. DOI:10.3969/j.issn.1672-2957.2015.01.001 |
| [23] | Ghiselli G, Wang J C, Bhatia N N, et al. Adjacent segment degeneration in the lumbar spine[J]. J Bone Joint Surg Am,2004, 86 . |
| [24] | Mahar A, Kim C, Wedemeyer M, et al. Short-segment fixation of lumbar burst fractures using pedicle fixation at the level of the fracture[J]. Spine (Phila Pa 1976),2007, 32 (14) : 1503 –1507. DOI:10.1097/BRS.0b013e318067dd24 |



