2. 400016 重庆,重庆医科大学生物医学工程系,省部共建超声医学工程国家重点实验室,超声医学工程重庆市市级重点实验室
2. Key Laboratory of Ultrasound Engineering in Medicine Cofounded by Chongqing and Ministry of Science and Technology, College of Biomedical Engineering, Chongqing Medical University, Chongqing, 400016, China
迄今为止,在关于不育和反复流产患者的研究中,子宫发育不完全常被认为是原因之一。发育异常中纵隔子宫是最常见的,其中大多数为不完全纵隔子宫[1]。不完全纵隔子宫妊娠早期由于中隔改变了宫腔的形态,干扰了正常生育功能,导致不孕、早期流产、反复流产等的发生率有所增高[2]。超声检查因其快捷、安全的特点早已成为妊娠前后的常规检查手段。因此超声如果能对不完全纵隔子宫进行早期诊断,则有利于妇产科临床的进一步处置。大多数不完全纵隔子宫在妊娠前常因外形正常而不易诊断,超声检查对其诊断敏感性低,而妊娠后由于孕囊内羊水的衬托使得纵隔易于显示。本研究通过我院超声诊断和(或)临床诊断为不完全性纵隔子宫妊娠的42例患者(孕前超声检查均未发现子宫形态异常)的超声图像进行分析,探讨总结不完全纵隔子宫早期妊娠的超声声像图特征,以提高诊断的准确性并指导临床处理。
1 资料与方法 1.1 一般资料收集我院2012年9月至2015年9月的超声诊断和(或)临床诊断为不完全性纵隔子宫早期妊娠的42例患者为研究对象(妊娠前常规超声检查均未发现子宫异常)。年龄18~40(28.51±1.5)岁。40例有确切停经史,初次来我院就诊时停经5~14周不等,尿或血HCG均为阳性;2例无确切停经史,尿或血HCG未查。16例有不同程度阴道流血史,8例有下腹部疼痛,18例无明显临床症状。
1.2 仪器与方法采用Siemens ACUSON Antares及Siemens X300彩色超声诊断仪,经腹探头频率3.5 MHz,经阴道探头频率7.5~10 MHz。经腹部超声或阴道超声全方位多切面扫查盆腔,经腹检查时嘱患者适当充盈膀胱,观察子宫外形是否异常,测量子宫3个径线大小,尤其是横径,观察宫腔回声和子宫内膜分布情况,宫腔内有无带状分隔,以及分隔向宫颈内口方向延伸的程度;重点观察宫内有无妊娠,判断妊娠囊的位置。彩色多普勒超声观察纵隔内部及妊娠囊周边血流信号。
1.3 诊断标准不完全纵隔子宫的诊断采用1988年美国生育协会(American Fertility Society,AFS,即现在的美国生殖协会,American Society for Reproductive Medicine,ASRM)提出的AFS标准,文献报道宫腔镜与腹腔镜联合应用是目前诊断不完全纵隔子宫最好的方法,但此法毕竟是有创手段,单以诊断为目的,无创影像学检查MRI完全可以代替。故本研究选取的是以术后或产后宫腔镜和(或)MRI诊断结果为金标准[3]。
2 结果 2.1 超声检查的准确性本组42例患者均为早期妊娠(<14周),孕前常规超声检查中均未发现子宫外形异常,孕后超声诊断不完全纵隔子宫妊娠39例,35例经宫腔镜手术证实或追踪随访临床证实为不完全纵隔子宫妊娠(纵隔右侧宫腔妊娠15例,纵隔左侧宫腔妊娠20例),超声诊 断不完全纵隔子宫妊娠正确率83.33%(35/42)。假阳性4例,其中3例过早宫内妊娠被误诊为不完全纵隔子宫妊娠,1例经手术及病理证实为宫角妊娠;假阳性率9.52%。假阴性3例,其中2例超声诊断为可疑宫内早孕,1例超声诊断为宫角妊娠,假阴性率7.15%。
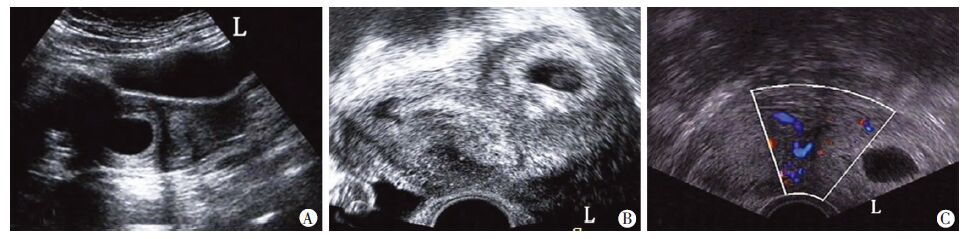
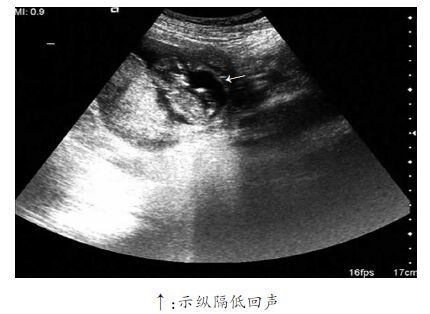
2.2 不完全纵隔子宫早期妊娠的声像图表现35例超声正确诊断不完全纵隔子宫早期妊娠(<14周)超声图像表现为2种类型:(1)妊娠10周以内(30例)的超声图像:子宫增大,宫底增宽,宫底部轻度凹陷,宫腔内可见一个与宫底肌层相连的低回声纵隔,纵隔均止于宫颈内口上方(长径10~68 mm,平均42 mm),纵隔将宫腔分为左右2个,一侧宫腔内见增厚的内膜回声或/和宫腔积液,另一侧宫腔内见妊娠囊回声(图 1A),其中18例妊娠囊内可见胚芽和卵黄囊,12例妊娠囊内可见原始心血管或胎心搏动。多切面观察见宫腔因妊娠囊及纵隔的影响而呈不对称的“Y”字形(图 1B)。彩色多普勒超声显示妊娠囊绒毛环状血流信号及纵隔血供(图 1C)。(2)妊娠10~14周(8例)的超声图像:子宫明显增大(长径95~130 mm,平均102.5 mm,横径60~86 mm,平均75 mm),宫底呈弧形,羊膜囊羊水无回声区内见一带状低回声分隔,分隔基底部较宽,与宫底肌层回声相连续,多数纵行,少数斜行。此隔将部分羊膜囊分为左、右不等大两部分,羊膜囊内见胎儿回声(头臀长45~83 mm,平均63.5 mm),均可见胎心胎动,部分胎儿位于较大的一侧羊膜腔内,部分胎儿横跨分隔(图 2)。
|
| A:经腹超声宫底横切面;B:经阴道超声宫底横切面;C:经阴道超声宫底横切面上的纵隔血流信号 图 1 不完全纵隔子宫早期妊娠(≤10周)声像图表现 |
|
| 图 2 不完全纵隔子宫早期妊娠(10~14周)声像图表现 |
2.3 妊娠结局
超声正确诊断35例与漏诊的3例不完全纵隔子宫早期妊娠中胚胎停育12例,患者要求早期终止妊娠16例,妊娠至34周以上10例:其中早产4例,胎膜早破5例,脐带缠绕8例,前置胎盘4例,妊娠晚期胎位异常8例(5例臀位、3例横位),分娩方式剖宫产 8例、顺产2例。
3 讨论 3.1 不完全纵隔子宫形成机理胚胎早期发育过程中,双侧子宫副中肾管(mullerian duct)先融合形成中隔,正常情况下在12周末中隔吸收消失形成正常的单腔子宫,若受外界因素干扰中隔吸收不完全,终止于宫颈内口上方任何部位形成的子宫就是不完全纵隔子宫[4]。发病率约占35%,是最常见的子宫发育异常[4-5]。
3.2 不完全纵隔妊娠早期声像图特点分析本组资料,对不完全纵隔子宫早期妊娠的超声诊断要点总结如下:①停经10周以内的不完全纵隔子宫合并早期妊娠时的诊断要点:首先宫底增宽,随停经时间增加,其底部的“凹陷”或“切迹”越明显,且“凹陷”或“切迹”部位逐渐偏向孕囊对侧,但该凹陷的深度均小于1 cm;另外,宫腔内还可见一基底略呈“楔形”低回声纵隔自宫底向宫颈内口方向延伸,仔细观察纵隔低回声是与子宫底部肌层回声相连,此时内膜呈“Y”字型为其特征性超声图像之一。同时可见宫腔上段或中上段被纵隔分为左、右两个大小不等的两部分:一侧宫腔见妊娠囊回声,该侧子宫偏大,子宫肌层回声包绕孕囊回声,孕囊即呈偏心性;另一侧宫内膜增厚呈蜕膜反应,部分见宫腔积液;纵隔以下部分两侧宫腔相通。彩色多普勒超声:可显示妊娠囊绒毛环状血流信号及纵隔上的血供。②停经10周至14周的不完全纵隔子宫合并早期妊娠时的诊断要点:因妊娠囊的增大,9周以前宫底部形成的“凹陷”或“切迹”大部分消失,妊娠囊常不同程度的横跨纵隔达另一侧宫腔内,在妊娠囊中羊水的衬托下,纵隔显示的异常清晰。超声图像就表现为妊娠囊形态欠规则,似呈“蚕豆”状,低回声纵隔或呈“乳突”状或呈带状凸向羊膜腔,初成形的胎儿位于羊膜腔内。羊水中的纵隔具有以下特点:纵隔数量单发,位于宫底部及宫腔上部,部分纵隔因妊娠侧宫腔与非妊娠侧宫腔的极不对称关系而明显偏向于一侧,表现为不完全纵隔呈斜行走向,其回声与肌层相似,基底部宽,其下端逐渐变细向宫颈方向延伸。彩色多普勒超声:纵隔上可见星点状或条状血流信号。
3.3 超声对不完全纵隔子宫妊娠的鉴别诊断要点对不完全纵隔子宫的诊断一般在孕前进行,首选超声检查进行初筛,目前最常用的是经腹联合经阴道彩色多普勒超声检查[6]。但是由于大多数不完全纵隔子宫在妊娠前常因外形正常而不易诊断,其诊断敏感性低[7],而合并妊娠后受羊水的衬托使得纵隔易于显示,故本组资料的研究对象就是孕前不完全纵隔子宫诊断不明确者。不完全纵隔子宫早期妊娠时超声诊断的正确率国外文献尚少见报道,国内文献报道差别较大,78%~90%不等,本组资料超声诊断的准确率为83.33%,接近国内报道的中间值[8]。但是,超声检查作为一种影像学检查方法,仅根据病变的形态和声学特征推测病变性质,难免会有所偏差。在停经10周以内的不完全纵隔子宫合并早期妊娠时常会见到宫底部呈“凹陷”或“切迹”,尤其是凹陷较深时常难以与双角子宫早期妊娠难以鉴别。根据美国生育协会提出的AFS标准,鉴别不完全双角子宫与不完全纵隔纵隔的最佳方法就是看子宫外形是否正常,不完全纵隔子宫外形无改变,当然这是针对孕前的鉴别。本组资料中超声在诊断不完全纵隔子宫早期妊娠时均会结合孕前超声检查以排除双角子宫的可能性;另外早期妊娠时还可以根据宫底凹陷的程度来鉴别两者,不完全纵隔早期妊娠时其宫底凹陷一般较浅。本研究中不完全纵隔子宫妊娠误诊为偏心性宫内妊娠2例,另外3例偏心性宫内妊娠却被又误诊为不完全纵隔子宫妊娠,笔者认为漏误诊的原因与正常子宫妊娠囊着床时并非都位于正中,早孕时妊娠囊常会偏向于一侧,特别是妊娠40 d以内,妊娠囊较小,未充满宫腔,尤其易与纵隔较浅短的不完全纵隔子宫合并早期妊娠相混淆。鉴别不完全纵隔子宫早期妊娠与早期偏心性宫内妊娠的最佳方法就是密切随访,动态观察妊娠囊位置,1~2周后复查可帮助诊断。本组资料中在早期首次检查时因妊娠囊位置偏心而误诊为不完全纵隔子宫妊娠的其中3例患者,就是于1~4周后复查,超声动态观察妊娠囊的位置才确诊为宫内妊娠的。另外,宫角妊娠与不完全纵隔子宫妊娠各1例被相互误诊。分析其原因与子宫纵隔较短浅不易显示有关,加上早孕使宫腔形态有较大改变,使得两者鉴别起来难度加大。有研究认为仔细观察无妊娠囊侧的内膜回声是否连续,有无中断,多角度多方向观察有无纵隔回声显示可减少漏误诊率[9]。
3.4 超声诊断不完全纵隔子宫的临床意义超声对不完全纵隔子宫妊娠早期诊断具有重要的临床意义:①纵隔子宫合并妊娠是导致早期流产、早产等病理妊娠的重要因素之一,早期发现以指导保胎治疗及相应处理,可以预防和减少母婴并发症[10-11]。②不完全纵隔子宫中晚期妊娠时,随着孕囊的增大,纵隔亦随之发生形态及大小的改变,这些都加大了超声对纵隔的识别及诊断难度,导致中晚期妊娠时纵隔的漏诊率显著增加;而早期妊娠时超声能清晰的显示纵隔的形态及大小,对不完全纵隔子宫妊娠的诊断正确率远远高于中晚期妊娠,有文献报道早期妊娠对纵隔的确诊还可以避免中晚期妊娠时将其误诊为帆状胎盘或宫腔黏连带等其他异常回声[12];③不完全纵隔子宫合并早孕时,早期发现纵隔子宫,在妊娠早期临床医师应注意对其进行保胎治疗及相应处理,以预防和减少母婴并发症;而对于早期妊娠需要进行人流或清宫者,早期发现纵隔子宫,早期提供中隔等发育不良及受孕部位等信息,并提供经超声引导下人流术或宫腔镜术下手术的指征,可避免反复人工流产的痛苦,减少宫腔术的操作,提高手术的成功率[13-14]。④对于不完全纵隔子宫妊娠至晚期者,由于宫腔体积相对较小、形态欠规则,其出现胎位异常的概率会大大增加,而妊娠早期发现纵隔子宫,提供纵隔等阻碍产道的潜在分娩高风险因素,临床医师及早采取有效措施,减少早产、并选择恰当的分娩方式[15]。
总的来说,超声对不完全纵隔子宫早期妊娠声图像表现具有一定特异性,通过对不全纵隔子宫早期声像图变化的观察、分析,了解不全纵隔子宫外形及宫腔形态的特点,提高对不全纵隔子宫中隔声像图的认识,可以减少漏诊、误诊,更好地指导临床。而超声对这一特性能直观显示,加上超声检查安全、方便、迅速、无创、无痛、无禁忌证、重复性强,特别对妊娠早期的检查具有不可替代的优越性。但本研究样本量小,未选择正常人群做对照组,难免存在病例选择偏倚,同时由于超声诊断的正确率受孕囊大小及操作者经验的影响差别也较大,超声对不完全纵隔子宫及其他子宫畸形合并早期妊娠的鉴别诊断有待于进一步多中心、大样本的研究。
| [1] | 丰有吉, 沈铿. 妇产科学[M]. 北京: 人民卫生出版社, 2005 : 350 -372. |
| [2] | Jaslow C R, Kutteh W H. Effect of prior birth and miscarriage frequency on the prevalence of acquired and congenital uterine anomalies in women with recurrent miscarriage: a cross-sectional study[J]. Fertil Steril,2013, 99 (7) : 1916 –1922. DOI:10.1016/j.fertnstert.2013.01.152 |
| [3] | Santos X M, Bercaw J L, Krishnamurthy R, et al. Utility of ultrasound (US) and magnetic resonance imaging (MRI) versus surgery for characterization of mullerian anomalies (MA)[J]. Fertil Steril,2010, 94 (4 Suppl) : S46 . |
| [4] | Homer H A, Li T C, Cooke I D. The septate uterus: a review of management and reproductive outcome[J]. Fertil Steril,2000, 73 (1) : 1 –14. |
| [5] | 谢红宁. 妇产科超声诊断学[M]. 北京: 人民卫生出版社, 2005 : 194 -252. |
| [6] | Hua M, Odibo A O, Longman R E, et al. Congenital uterine anomalies and adverse pregnancy outcomes[J]. Am J Obstet Gynecol,2011, 205 (6) : 558.e1 –558.e5. DOI:10.1016/j.ajog.2011.07.022 |
| [7] | 徐佰成, 李薇薇, 宋伊丽. 超声检测不完全纵隔子宫中晚 期妊娠的比较研究[J]. 浙江医学教育,2014, 13 (3) : 48 –50,56. |
| [8] | 朱一平, 刘强, 郭道宁. 经阴道超声对纵隔子宫合并早期妊娠的诊断分析[J]. 齐齐哈尔医学院学报,2011, 32 (9) : 1384 –1385. DOI:10.3969/j.issn.1002-1256.2011.09.010 |
| [9] | Perino A, Forlani F, Lo-Casto A, et al. Septate uterus: nosographic overview and endoscopic treatment[J]. Gynecol Surg,2014, 11 (2) : 129 –138. DOI:10.1007/s10397-014-0837-5 |
| [10] | Takami M, Aoki S, Kurasawa K, et al. A classification of congenital uterine anomalies predicting pregnancy outcomes[J]. Acta Obstet Gynecol Scand,2014, 93 (7) : 691 –697. |
| [11] | Smit J G, Kasius J C, Eijkemans M J, et al. The international agreement study on the diagnosis of the septate uterus at office hysteroscopy in infertile patients[J]. Fertil Steril,2013, 99 (7) : 2108 –2113.e2. DOI:10.1016/j.fertnstert.2013.02.027 |
| [12] | Bingol B, Gunenc M Z, Gedikbasi A, et al. Comparison of diagnostic accuracy of saline infusion sonohysterography, transvaginal sonography and hysteroscopy in postmenopausal bleeding[J]. Arch Gynecol Obstet,2011, 284 (1) : 111 –117. DOI:10.1007/s00404-010-1604-0 |
| [13] | Carrascosa P, Sueldo C, Capunay C, et al. Virtual hysterosalpingography in the diagnosis of bicornuate versus septate uterus[J]. Fertil Steril,2011, 96 (5) : 1190 –1192. DOI:10.1016/j.fertnstert.2011.08.026 |
| [14] | Ghi T, Casadio P, Kuleva M, et al. Accuracy of three-dimensional ultrasound in diagnosis and classification of congenital uterine anomalies[J]. Fertil Steril,2008, 92 (2) : 808 –813. DOI:10.1016/j.fertnstert.2008.05.086 |
| [15] | Abdelmagied A M, Kamel M A, Abuelhasan A M, et al. Misdiagnosed septate uterus: do we really need three dimensional transvaginal ultrasound (3D-US) to reevaluate arcuate uteri diagnosed by hystrosalpingography (HSG)?[J]. Fertil Steril,2015, 104 (3) : e27 –e28. DOI:10.1016/j.fertnstert.2015.07.084 |



