2.400038 重庆,第三军医大学西南医院:超声科
2.Department of Ultrasonography, Southwest Hospital, Third Military Medical University , Chongqing, 400038, China
近年来,我国剖宫产瘢痕妊娠( cesarean scar pregnancy,CSP)发生率明显增多[1]。CSP因妊娠组织着床并种植在既往剖宫产瘢痕处,易发生大出血、子宫破裂等严重并发症,甚至危及生命[2, 3, 4, 5]。剖宫产瘢痕妊娠治疗主要有手术、药物治疗及手术与药物联合治疗[6]。目前,国际上尚对该疾病无针对性治疗指南,如何在治疗前准确评估风险,识别高危型剖宫产瘢痕妊娠(high risk-cesarean scar pregnancy,HR-CSP)患者,对临床医师选择合理治疗方案至关重要。本研究通过分析患者既往生育史、本次CSP临床特点及超声特征与治疗结局关系,为患者分级救治、选择合适治疗方式,有效降低严重并发症发生提供参考依据。
1 对象与方法 1.1 研究对象收集2008年3月至2014年12月第三军医大学西南医院妇科住院腹腔镜下确诊、成功治疗的剖宫产切口瘢痕妊娠105例病历资料,其中30例行腹腔镜病灶清除术为高危组,75例行腹腔镜监视下清宫术为低危组。
1.1.1 纳入标准(1)患者有剖宫产史,超声提示停经时间为5~12周并伴血β 人绒毛膜促性腺激素(human chorionic gonadotropin,HCG) 水平升高。(2)超声诊断依据[7, 8]:① 宫腔及宫颈管内未探及妊娠囊;② 妊娠囊或混合性包块位于子宫峡部前壁宫颈内口水平或既往剖宫产瘢痕处;③ 妊娠囊/包块与膀胱之间子宫前壁下段肌层变薄或连续性中断;④ 彩色多普勒血流成像(color doppler flow imaging,CDFI)在妊娠囊滋养层周边探及明显的环状血流信号,脉冲多普勒显示高速(峰值流速>20 cm/s)低阻(搏动指数<1) 血流图。(3)治疗方式包括行腹腔镜监视下清宫术或腹腔镜下病灶清除术治疗。(4)同一患者2次及以上瘢痕妊娠仅收集第1次病历资料。(5)病历资料完整,包括以下参数:年龄、职业、孕次、剖宫产次、人流次数、末次剖宫产术距本次CSP时间、停经时间、早孕期有无阴道流血、超声分型、病灶最大径线、有无胎血管搏动、治疗前HCG值、手术时间、术中出血量、住院天数。
1.1.2 排除标准临床资料欠完整;带环受孕;治疗方式为局部化疗、全身化疗、子宫动脉栓塞术等。
1.2 方法 1.2.1 研究参数提取符合条件CSP患者详细病历资料,根据设计参数制定Excel表,详细记录患者年龄(岁)、职业(有/无)、孕次、剖宫产次、人流次数、末次剖宫产术距本次CSP时间(月)、停经时间(d)、早孕期阴道流血(有/无)、超声分型(孕囊型/包块型)、病灶最大径线(mm)、胎血管搏动(有/无)、治疗前HCG值(IU/L)、手术时间(min)、术中出血量(mL)、住院时间(d),共15项参数并进行赋值。
1.2.2 超声分型按照超声检查报告提示,是否出现妊娠囊结构将病灶分为两种类型[6]:(1)孕囊型:病灶内可见完整妊娠囊结构,绒毛未侵蚀肌层,呈厚壁环状高回声,囊内可有/无胎芽及心管搏动,CDFI:孕囊周边探及明显的环状血流信号,囊内有/无闪烁点状血流信号;(2)包块型:病灶内未见妊娠囊结构,无胎芽及胎心搏动,为绒毛侵蚀肌层后形成的坏死组织,呈现杂乱混合回声,CDFI:包块周边探及星点状血流信号,内部无血流信号(图 1)。
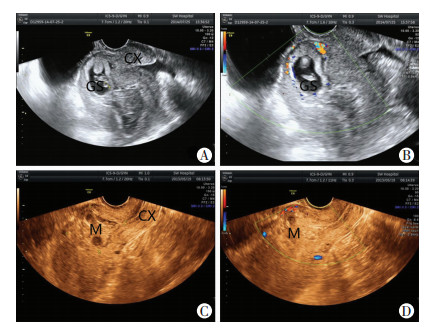 |
| A:孕囊型,二维灰阶表现;B:孕囊型,二维彩色血流图;C:包块型,二维伪彩图; D:包块型,二维彩色血流图 CX:子宫颈;GS:孕囊;M:混合性杂乱包块 图 1 CSP孕囊型与包块型超声表现 |
临床治疗分级采用国际上通用与患者预后密切相关CSP分型[8]。Ⅰ型CSP:孕囊向宫腔方向生长,可能继续妊娠至中、晚期,偶可维持至足月分娩,最终形成凶险性前置胎盘,称为内生型。Ⅱ型CSP:绒毛植入瘢痕裂隙,孕囊向子宫肌层方向生长,随着妊娠发展,孕早期即发生出血甚至子宫破裂,危险性极大,称为外生型。Ⅰ型CSP行门诊超声引导下清宫术,若术中出血大出血高危患者急诊行腹腔镜治疗;Ⅱ型CSP通过腹腔镜直视子宫下段形态学改变[9, 10]:①子宫前壁与膀胱界线清晰;②子宫下段局部隆起<3 cm;③包块/孕囊附着处肌层完整,无明显凸出于子宫浆膜;④浆膜层完整且无血管怒张,若具备同时以下4项,该类患者临床判断其大出血风险可能性小,即行腹腔镜监视下清宫术;门诊清宫大出血患者或者腹腔镜直视子宫下段形态学改变:①子宫前壁与膀胱界线不清晰;②子宫下段局部隆起≥3 cm;③包块/孕囊附着处肌层局部缺如或变薄,明显凸出于子宫浆膜,子宫浆膜层菲薄;④浆膜层不完整且有血管怒张,该类患者临床判断其大出血风险可能性大,即腹腔镜下行双侧子宫动脉结扎术+病灶清除术+子宫下段整形术。
1.2.4 病理组织学检查本研究共收集病理标本20例,收集病理蜡块,行4 μm 切片,HE染色后观察。剖宫产瘢痕妊娠病理诊断标准[11]:显微镜下病理均可见子宫瘢痕纤维中有绒毛组织。对CSP样本进行免 疫组化S-P法染色,试剂:小鼠抗人结蛋白单克隆抗体(Desmin)、小鼠抗人平滑肌肌动蛋白单克隆抗体(SMA)、小鼠抗波形蛋白单克隆抗体(Vimentin)及小鼠抗人β-连接素单克隆抗体(β-catenin)试剂采用北京中杉金桥产品。
1.3 统计学分析采用SPSS 17.0 统计软件进行数据分析,运用t检验、 χ2检验进行单因素分析,多因素分析采用Logistic 回归筛选出高危型剖宫产瘢痕妊娠的独立危险因素,检验水准α=0.05。
2 结果 2.1 一般情况共收集本院符合研究条件病历资料105例。2组年龄、职业分布差异均无统计学意义(P>0.05,表 1)。
| [例(%)] | ||||
| 变量 | 低危组 (n=75) | 高危组 (n=30) | χ2值 | P值 |
| 年龄(岁) | 1.030 | 0.310 | ||
| ≥35 | 20(26.67) | 11(36.67) | ||
| <35 | 55(73.33) | 19(63.33) | ||
| 职业 | 0.697 | 0.404 | ||
| 有 | 29(38.67) | 9(30.00) | ||
| 无 | 46(61.33) | 21(70.00) | ||
2组年龄(t=-0.409,P=0.684)、孕次(t=-1.291,P =0.200)、剖宫产次(t=-1.974,P=0.051)、流产次数(t=-0.940,P=0.349)、末次剖宫产术距本次CSP时间(t=-0.514,P=0.609)、治疗前HCG值(t=-1.013,P=0.314) 差异无统计学意义;停经 天数(t=-4.485,P=0.000)、病灶最大径线(t=-5.096,P<0.01)、手术时间 (t=-11.888,P<0.01)、术中 出血量(t=-5.110,P<0.01)、住院天数(t=-3.290,P<0.01)差异有统计学意义(表 2)。
| 变量 | 年龄(岁) | 孕次 | 剖宫产(次) | 人流(次) | 末次剖宫产术距 CSP时间(年) | 停经时间(d) |
| 低危组( n=75) | 31.13±5.19 | 3.55±1.43 | 1.19±0.39 | 2.33±1.45 | 4.97±3.92 | 52.63±16.51 |
| 高危组( n=30) | 31.60±5.53 | 4.03±2.37 | 1.37±0.49 | 2.67±2.06 | 4.53±4.08 | 71.53±25.62 |
| t值 | -0.409 | -1.291 | -1.974 | -0.94 | 0.514 | -4.485 |
| P值 | 0.684 | 0.2 | 0.051 | 0.349 | 0.609 | 0 |
| 变量 | 病灶最大径线(mm) | 治疗前HCG值(IU/L) | 手术时间 (min) | 术中出血量(mL) | 住院时间(d) | |
| 低危组( n=75) | 26.80±12.56 | 4 6089±4 8450 | 37.04±18.90 | 56.33±82.18 | 3.58±1.96 | |
| 高危组( n=30) | 42.00±16.56 | 3 6026±3 9024 | 112.07±46.04 | 274.67±348.88 | 5.27±2.05 | |
| t值 | -5.096 | 1.013 | -11.888 | -5.11 | -3.29 | |
| P值 | 0 | 0.314 | 0 | 0 | 0.001 | |
2组的早孕期阴道流血(χ2=97.080,P>0.05)差异无统计学意义;超声分型(χ2=35.188,P<0.05)、胎心搏动(χ2=5.392,P<0.05)差异有统计学意义(表 3)。
| [例(%)] | ||||
| 变量 | 低危组 (n=75) | 高危组 (n=30) | χ2值 | P值 |
| 早孕期阴道流血 | 0.955 | 0.329 | ||
| 无 | 22(29.33) | 6(20.00) | ||
| 有 | 53(70.67) | 24(80.00) | ||
| 超声分型 | 35.188 | 0.000 | ||
| 孕囊型 | 72(96.00) | 14(46.67) | ||
| 包块型 | 3(4.00) | 16(53.33) | ||
| 胎血管搏动 | 5.392 | 0.020 | ||
| 有 | 36(48.00) | 7(23.33) | ||
| 无 | 39(52.00) | 23(76.67) | ||
病灶最大径线(OR=1.042,95%CI:1.001~ 1.085)、超声分型(OR=14.122,95%CI:3.277~60.860)为高危型CSP发生的独立危险因素(表 4)。
| 变量 | B | Wald | P值 | OR(95%CI) |
| 超声测量病灶最大径线 | 0.041 | 4.093 | 0.043 | 1.042(1.001~1.085) |
| 超声分型 | 2.648 | 12.619 | 0.000 | 14.122(3.277~60.860) |
20例患者标本中有12例可以见到瘢痕处子宫平滑肌组织不完整,失去连续性,平滑肌细胞间连接不紧密,瘢痕纤维组织中有绒毛侵蚀(图 2),这种改变占总数的60%,其中3 例孕囊型和9例包块型可见此改变,出现这种病理改变的包块型患者比孕囊型常见。
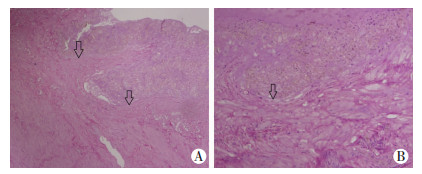 |
| A:(HE×40);B:(HE×100);箭头示子宫切口瘢痕 图 2 剖宫产瘢痕组织病理学变化 |
通过4种试剂分别对切片进行免疫组化S-P法染色,观察可见平滑肌及瘢痕纤维表达(图 3)。
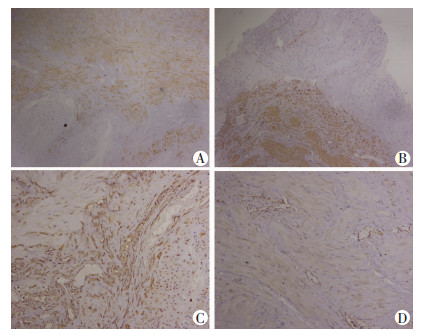 |
| A:平滑肌弱阳性(+)表达,瘢痕纤维阴性(-)表达;B:平滑肌强阳性(+ +)表达,瘢痕纤维弱阳性(+)表达; C:瘢痕纤维强阳性(+ +)表达,平滑肌弱阳性(+)表达;D:瘢痕纤维细胞核弱阳性(+)表达,瘢痕纤维阴性(-)表达 图 3 免疫组化观察剖宫产瘢痕组织平滑肌及瘢痕纤维表达 (S-P ×100) |
CSP 的治疗目的在于及时终止妊娠,防止子宫破裂、大出血等严重并发症的发生,尽量保留患者的生育功能。近年来,鉴于我国剖宫产率居高不下,CSP发生率逐渐增加,但诊断与治疗尚无统一规范。中华医学会计划生育分会(2012)[12]制定并发表了《剖宫产瘢痕妊娠诊断与治疗共识》,但具体的诊治规范还需要大量的临床工作总结。本研究通过对高危型CSP大出血相关危险因素的研究,发现:手术出血量与超声参数间密切统计学相关性。
本研究发现通过治疗前评估内生型CSP及外生型CSP决定治疗方式并不可靠,分型方式存在太大的主观性,与CSP病灶有无植入肌层及植入深度无量化关系。为减少本研究中混杂因素干扰,我们采用文献[8]报道的超声容易分辨的影像学分型,即孕囊型和包块型:本组中孕囊型占82%,包块型占18%,临床上以孕囊型多见。其中低危组孕囊型CSP占96%,仅3例由于孕囊与瘢痕粘连严重导致清宫术中大出血转行腹腔镜下双侧子宫动脉结扎术+病灶清除术治疗,其余74例均在腹腔镜监视下成功行清宫术治疗;高危组包块型占53%,均成功行腹腔镜下双侧子宫动脉结扎术+病灶清除术治疗+子宫下段整形术治疗,2组患者保留子宫腹腔镜手术治愈率100%。本研究同时发现高危组30例中有14例为孕囊型,将近50%的比例,而低危组中包块型极少(仅占4%),进一步分析发现:低危组停经天数均数为52.63 d,超声测量病灶最大径线均数为26.8 mm,有胎血管搏动者占48%,但对比高危组停经天数均数为71.53 d,超声测量病灶最大径线均数为42.00 mm,有胎血管搏动者占23%,差异具有统计学意义(P<0.05)。有报道明确提出停经时间≥8周及病灶直径≥6 cm为术中大出血的高危因素[13],研究小组在临床中也证实CSP停经40 d孕囊型不遵医嘱行清宫术,停经60 d发生阴道大出血急诊患者,超声提示为包块型CSP。说明早期为低风险的孕囊型CSP随着妊娠时间的推移将转化为高风险的CSP,这是由绒毛组织本身的侵蚀性决定的。
本研究患者年龄分段(≥35岁/<35岁)及有无职业2组差异无统计学意义,具有可比性。文献[14]报道CSP发生距离末次剖宫产间隔时间长短的关系尚不清楚,CSP可在剖宫产术后数月内发生,也有发生于剖宫产术后15年的。但国内有研究表明,剖宫产术后再次妊娠距离上次剖宫产时间以2~5年占最大比例[15]。本研究2组CSP发病年龄均在31岁,同时末次剖宫产术距本次CSP时间间隔为4~5年,且差异无统计学意义。本研究105例患者中以阴道流血为首发症状者77例,占较大比例(73%),无症状者及腹痛并不常见,与妊娠流产或其他异位妊娠不同。
Jurkovic等[7]认为剖宫产术后CSP发病与剖宫产次数有关,多次剖宫产术后子宫瘢痕愈合不良与该处异位妊娠的发生有关。蒋英等[16]发现前次剖宫产时间距此次剖宫产时间<3年与>3年子宫愈合不良的发生率分别为58.3%、22.7%。本研究105例CSP患者中,有过2次以上剖宫产的有21例,高危组6例占20.00%,低危组12例占16.00%,但本研究发现2组孕次、剖宫产次及人流次数差异并无统计学意义。分析原因可能由于样本中1次剖宫产比重过大,存在选择性偏倚。龙丽霞等[17]研究发现,剖宫产术后行多次人流,是该病的主要高危因素。Maymon等[18]研究发现,宫腔操作的增加、子宫肌瘤剔除术、人流、异位妊娠时胎盘有病理改变和体外受精-胚胎移植都是发生CSP 的相关因素。但本研究显示人流次数在低危组和高危组间并无差异,推测可能研究样本量不足有关。本研究暂未发现2组治疗前HCG值存在差异,与文献[2]报道相符。
本研究对2组患者术中及术后情况进行比较,包括手术时间、术中出血量及住院时间,得出2组医疗成本及患者经济消费的差异有统计学意义。统计学单因素分析显示患者停经时间、病灶最大径线、超声分型、胎血管搏动与高危型剖宫产切口瘢痕妊娠发生相关,但多因素Logistic回归显示仅超声分型、病灶最大径线为高危型剖宫产瘢痕妊娠的独立危险因素,因此,停经时间及胎血管搏动只能间接反映患者是否有大出血风险,超声分型及病灶最大径线2种参数对大出血风险才具有决定性意义。说明病灶径线越小、超声显示病灶回声越单一,该疾病大出血风险越小,该结论与中华医学会计划生育分会(2014)早期诊断、及时治疗、不盲目清宫的治疗原则一致。
本研究尚存在以下不足:①腹腔镜手术治疗术中评估依据为术者主观肉眼判断病灶处绒毛植入程度:血管怒张与否,肌层有无缺失。研究中有3例患者术者判断为低危型CSP,但在行腹腔镜监视下清宫术中大出血而中转子宫动脉结扎术+病灶清除术。因此直视下判断手术方式存在局限,无客观量化参数进行统计分析。为尽量避免不同术者主观判断及手术技能的差异,本研究所有患者手术均应统一规范化培训,这需要今后进一步研究探讨;②本研治疗方式单一,由于不同治疗方式患者出血量、住院时间及医疗花费是不一样的,患者的主观选择性大,无法比较何种治疗方式为不同风险级别患者最有效,且最经济的。
综上,剖宫产瘢痕妊娠是一种特殊的异位妊娠,其具有潜在严重并发症风险,甚至危及生命。其治疗目的是清除病灶,保留患者生育能力。目前国内外报道的具体治疗方式包括:药物治疗、子宫动脉栓塞术、宫腔镜手术及腹腔镜手术,合理的个体化治疗方案的选择依据:停经时间、有/无胎心搏动、肌层缺失程度及是否已大出血[19, 20, 21]。下一步本研究将扩大样本量,进行前瞻性分级医院多中心研究,为不同风险级别CSP患者采取合理有效治疗方案提供客观依据,指导基层医院对高危患者及时转诊采取合理的处理方式有效减少严重并发症产生。
| [1] | Timor-Tritsch I E, Monteagudo A. Unforeseen consequences of the increasing rate of cesarean deliveries: early placenta accreta and cesarean scar pregnancy. A review[J]. Am J Obstet Gynecol, 2012, 207(1): 14-29. DOI:10.1016/j.ajog.2012.03.007 |
| [2] | Rajakumar C, Agarwal S, Khalil H, et al. Caesarean scar pregnancy[J]. J Obstet Gynaecol Can, 2015, 37(3): 199-200. |
| [3] | Litwicka K, Greco E. Caesarean scar pregnancy: a review of management options[J]. Curr Opin Obstet Gynecol, 2011, 23(6): 415-421. DOI:10.1097/GCO.0b013e32834cef0c |
| [4] | Godin P A, Bassil S, Donnez J. An ectopic pregnancy developing in a previous caesarian section scar[J]. Fertil Steril, 1997, 67(2): 398-400. DOI:10.1016/S0015-0282(97)81930-9 |
| [5] | Larsen J V, Solomon M H. Pregnancy in a uterine scar sacculus--an unusual cause of postabortal haemorrhage. A case report[J]. S Afr Med J, 1978, 53(4): 142-143. |
| [6] | 刘真真, 戴晴, 王铭, 等. 剖宫产切口瘢痕妊娠超声参数与手术中出血量的相关性[J]. 协和医学杂志, 2014, 5(1):74-80. DOI:10.3969/j.issn.1674-9081.2014.01.017 |
| [7] | Jurkovic D, Hillaby K, Woelfer B, et al. First-trimester diagnosis and management of pregnancies implanted into the lower uterine segment cesarean section scar[J]. Ultrasound Obstet Gynecol, 2003, 21(3): 220-227. DOI:10.1002/uog.56 |
| [8] | Vial Y, Petignat P, Hohlfeld P. Pregnancy in a cesarean scar[J]. Ultrasound Obstet Gynecol, 2000, 16(6): 592-593. DOI:10.1046/j.1469-0705.2000.00300-2.x |
| [9] | 段华, 孙馥箐. 内镜在剖宫产瘢痕妊娠诊治中的应用[J]. 实用妇产科杂志, 2014, 30(4): 249-252. |
| [10] | 林安平, 杨竹, 蒋兴伟, 等. 剖宫产瘢痕妊娠临床分型与腹腔镜手术方式的探讨[J]. 实用妇产科杂志, 2014, 30(4):266-269. |
| [11] | Hsieh B C, Hwang J L, Pan H S, et al. Heterotopic Caesarean scar pregnancy combined with intrauterine pregnancy successfully treated with embryo aspiration for selective embryo reduction: case report[J]. Hum Reprod, 2004, 19(2): 285-287. |
| [12] | 中华医学会计划生育学分会. 剖宫产瘢痕妊娠诊断与治疗共识[J]. 中华医学杂志, 2012, 92(25): 1731-1733. DOI:10.3760/cma.j.issn.0376-2491.2012.25.002 |
| [13] | Wang J H, Qian Z D, Zhuang Y L, et al. Risk factors for intraoperative hemorrhage at evacuation of a cesarean scar pregnancy following uterine artery embolization[J]. Int J Gynaecol Obstet, 2013, 123(3): 240-243. DOI:10.1016/j.ijgo.2013.06.029 |
| [14] | Rotas M A, Haberman S, Levgur M. Cesarean scar ectopic pregnancies: etiology, diagnosis, and management[J]. Obstet Gynecol, 2006, 107(6): 1373-1381. DOI:10.1097/01.AOG. 0000218690. 24494.ce |
| [15] | 赵世能. 剖宫产术后再次妊娠192例分娩方式探讨[J]. 中国妇产科临床杂志, 2010, 11(2):146-147. DOI:10.3969/j.issn.1672-1861. 2010.02.021 |
| [16] | 蒋英, 王淑珍. 再次剖宫产时对原子宫切口愈合情况相关因素分析[J]. 实用妇产科杂志, 2006, 22(7):430-432. |
| [17] | 龙丽霞, 栾桦, 柳肃芬. 剖宫产术后子宫瘢痕处妊娠五例临床分析[J]. 中华妇产科杂志, 2005, 40(10):697-698 DOI:10.3760/ j.issn:0529-567X.2005.10.015 |
| [18] | Maymon R, Halperin R, Mendlovic S, et al. Ectopic pregnancies in a Caesarean scar: review of the medical approach to an iatrogenic complication[J]. Hum Reprod Update, 2004, 10(6): 515-523. DOI:10.1093/humupd/dmh042 |
| [19] | Elito-Junior J, Araujo-Junior E, Martins-Santana E F, et al. Uterine artery embolization with methotrexate infusion as treatment for cesarean scar pregnancy. Case report[J]. Med Ultrason, 2013, 15(3): 240-243. |
| [20] | Gasim T, Al-Jama F E, Rahman M S, et al. Multiple repeat cesarean sections: operative difficulties, maternal complications and outcome[J]. J Reprod Med, 2013, 58(7/8): 312-318. |
| [21] | Uysal F, Uysal A, Adam G. Cesarean scar pregnancy: diagnosis, management, and follow-up[J]. J Ultrasound Med, 2013, 32(7): 1295-1300. DOI:10.7863/ultra.32.7.1295 |



