难治性角膜炎指一类常规的针对性药物治疗无效、病程长、病情反复迁延的角膜炎,一直为临床治疗中的难点[1]。目前对于此类型角膜炎采用的手术方法有:角膜移植、羊膜移植、自体结膜瓣遮盖术等。但就发展中国家来说,角膜捐献总体量少,在临床工作中,经常出现缺少角膜供体材料,无法及时进行角膜移植手术,从而影响患者预后的情况。羊膜移植术对真菌、细菌性角膜炎的效果不佳,因为羊膜抵抗急性化脓性感染的作用不强。对于非感染性角膜疾病,目前商品化冷冻干燥羊膜移植手术后易发生溶解,反复多次手术的费用较高。Gundersen等[2]结膜瓣遮盖手术有近60年历史,此手术方式应用以来,在多种难治性角膜炎治疗中疗效显著。较其他手术而言,结膜瓣遮盖术拥有操作简便,经济,在难治性角膜炎中治愈率高的特点,适合在各级医院开展。目前,结膜瓣遮盖手术对难治性感染性角膜疾病及非感染性角膜疾病的疗效比较尚少见报道。我们回顾分析了161例结膜瓣遮盖术对难治性角膜疾病的效果,现将结果报告如下。
1 资料与方法 1.1 患者的选择采用回顾性研究方法,收集第三军医大学西南医院眼科自2001-2014年住院治疗的结膜瓣遮盖手术 共205例,其中,随访观察记录完整的有161例(161只 眼,表 1),44例失访,失访率为21.5%。161只眼中,均为单眼手术。其中,感染性角膜疾病118例,包括真菌性角膜溃疡71例,细菌性角膜溃疡16例,疱疹病毒性角膜溃疡31例;非感染性角膜疾病43例,包括大泡性角膜病变22例,神经麻痹性角膜病变6例,角膜移植术后植片溃疡10例,角膜深层异物剔除术后穿孔或接近穿孔5例。
| 感染性角膜疾病 | 例数 | 非感染性角膜疾病 | 例数 |
| 真菌性角膜溃疡 | 71 | 大泡性角膜病变 | 22 |
| 细菌性角膜溃疡 | 16 | 神经营养性角膜病变 | 6 |
| 疱疹病毒性角膜溃疡 | 31 | 角膜植片术后植片溃疡 | 10 |
| 其他非感染性角膜疾病 | 5 | ||
| 合计 | 118 | 43 |
详细询问患者病史及症状,行常规视力、裂隙灯检查。真菌性角膜溃疡、细菌性角膜溃疡常规作涂片+培养,19例真菌性角膜溃疡作了共焦显微镜检查。感染性角膜疾病临床诊断标准参照2011年中华医学会眼科学分会角膜病学组《感染性角膜病临床诊疗专家共识》[3]。感染性角膜疾病经过局部和系统(真菌性角膜溃疡合并前房积脓、坏死性疱疹病毒性角膜基质炎联合全身用药)抗真菌、抗细菌、抗疱疹病毒治疗1~2周以上,溃疡仍迁延不愈、病灶增大、前房积脓增多、病情加重者。大泡性角膜病变诊断标准:有眼外伤史、眼内手术史、晚期青光眼或葡萄膜炎,或Fuch角膜内皮营养不良病史;明显的眼部疼痛及角膜上皮水泡形成,伴有陈旧性视网膜病变、视神经萎缩、视功能恢复潜能差者。神经麻痹性角膜溃疡的诊断标准:有三叉神经损害的病史,包括外伤、手术、既往角膜的疾病史等,角膜知觉缺失;角膜上皮缺损,溃疡形成,药物治疗无效者。角膜移植术后植片溃疡诊断标准:角膜移植手术史,移植片透明至少2~3周后,角膜移植片溃疡形成,药物治疗无效或溃疡增大。角膜深层异物取出术后诊断标准:明确的外伤史;明确的角膜深层异物;异物取出后角膜穿孔或接近穿孔。术前评估:患者 视力为:无光感~0.2,病程1~96(9.25±14.42)周,伴前房积脓共60例,角膜穿孔16例,均为直径≤3 mm的小穿孔。
1.3 结膜瓣遮盖手术方法和手术后处理 1.3.1 手术方法均采用桥式结膜瓣手术方法:①取仰卧位,患者眼部常规消毒铺巾,待球后麻醉显效后,开睑器开睑,冲洗结膜囊。②清除角膜病灶周围的上皮以及病灶表面的坏死组织,根据角膜病变的大小,选择结膜瓣的宽度,结膜瓣的宽度大于角膜病变1~2 mm。沿角膜缘剪开球结膜,制作桥式结膜瓣。对于感染性角膜疾病,结膜瓣带有Tenon筋膜组织,对于非感染性角膜疾病,结膜瓣尽可能不带Tenon筋膜组织。③将桥式结膜瓣轻柔提起,平整遮盖于角膜病变区域,8/0可吸收线在角膜缘处穿过浅层巩膜4~6针,固定缝合结膜瓣,10/0尼龙缝线间断缝合结膜瓣与中周部角膜3~4针。④术眼涂抗生素眼膏和硫酸阿托品眼膏。无菌纱布遮盖和绷带包扎。手术均由同1位医师完成。
1.3.2 手术后治疗术后加压包扎2~3 d。48~72 h后开放点眼,根据术前的诊断,继续给予相应的治疗。6个月后可移除结膜瓣,根据术后视力和角膜瘢痕深浅,选择角膜移植手术的方式。
1.3.3 手术成功的判断标准患者的临床症状得到缓解,结膜瓣平整,红润,角膜病变逐渐愈合,前房积脓吸收,形成稳定的眼球表面。
1.3.4 手术并发症统计包括结膜瓣滑脱,结膜瓣溶解、坏死、穿孔,角膜溃疡穿孔,继发青光眼等。
1.4 统计学处理采用SPSS 18.0 统计学数据处理软件进行资料分析。计数资料采用χ2检验或Fisher确切概率法,等级资料采用秩和检验。
2 结果161例患者均为单眼患病。其中,男性108例,女性53例,年龄0~83(51.25±15.08)岁,左眼104例,右眼57例。患者术后随访3~106(7.51±10.76)个月,中位数(4.00个月),共治愈141例,治愈率为87.6%。感染性角膜溃疡(真菌性角膜溃疡,图 1)患者,手术后2周,眼部刺激症状缓解,前房积脓逐渐消失,角膜溃疡灶逐渐愈合。大泡性角膜病变患者的眼部疼痛症状术后1~2 d内得到明显缓解。141例患者的结膜瓣红润、充血,覆盖角膜病灶,1~2周后结膜瓣充血逐渐减轻,2周左右视结膜瓣愈合情况拆除角膜缝线,角膜缘的可吸收缝线待其吸收。1~2个月后,角膜病变逐渐愈合,4~6个月后结膜瓣上血管进一步减少,变成一半透明薄膜,紧贴角膜。
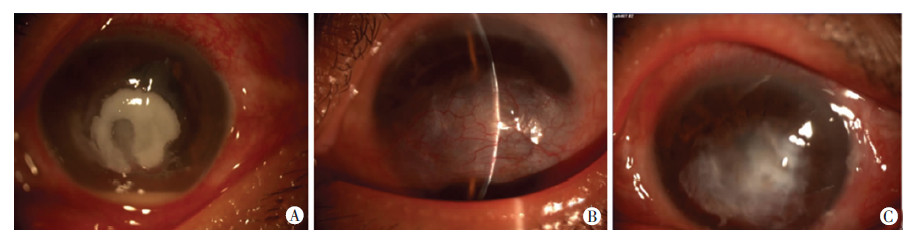 |
| A:术前;B:术后6个月;C:取瓣后 图 1 结膜瓣遮盖术治疗真菌性角膜溃疡前后裂隙灯观察 |
术前视力:无光感:5只眼,光感:17只眼,手动:77只眼,数指:33只眼,0.02~0.05:3只眼,0.06~0.1:13只眼,0.15~0.2:9只眼,>0.2:4只眼(均为角膜深层异物患者)。术后:无光感:5只眼,光感:33只眼,手动:54只眼,数指:30只眼,0.02~0.05: 7只眼,0.06~0.1:16只眼,0.15~0.2:12只眼,>0.2: 4只眼。术前、术后视力比较(表 2),采用秩和检验(P=0.862),差异无统计学意义。
| (例) | ||||||||
| 时间 | 无光感 | 光感 | 手动 | 数指 | 0.02~0.05 | 0.06~0.1 | 0.15~0.2 | >0.2 |
| 术前 | 5 | 17 | 77 | 33 | 3 | 13 | 9 | 4 |
| 术后 | 5 | 33 | 54 | 30 | 7 | 16 | 12 | 4 |
| 秩和检验(P=0.895) | ||||||||
真菌性角膜溃疡治愈54例(54/71),治愈率为76.1%,细菌性角膜溃疡(图 2)治愈15例(15/16),治愈率为93.8%,疱疹病毒性角膜溃疡(图 3)治愈30例(30/31),治愈率为96.8%。大泡性角膜病变治愈22例(21/22),治愈率95.5%,神经麻痹性角膜溃疡治愈6例(6/6),治愈率100%,角膜移植术后植片溃疡治愈10例(10/10),治愈率100%,其他非感染性疾病(图 4)治愈5例(5/5),治愈率100%。感染性角膜疾病治愈率与非感染性角膜疾病治愈率的比较:感染性角膜疾病治愈99例,治愈率为83.9%,非感染性角膜疾病治愈42例,治愈率为97.7%,两者比较,差异有统计学意义(P<0.05,P=0.048)。感染性角膜疾病中,急性化脓性角膜溃疡(真菌性角膜溃疡、细菌性角膜溃疡)的治愈率为79.3%,而非急性化脓性角膜溃疡:疱疹病毒性角膜溃疡治愈率为96.8%,两者治愈率比较,差异有统计学意义(P<0.05,P=0.047)。
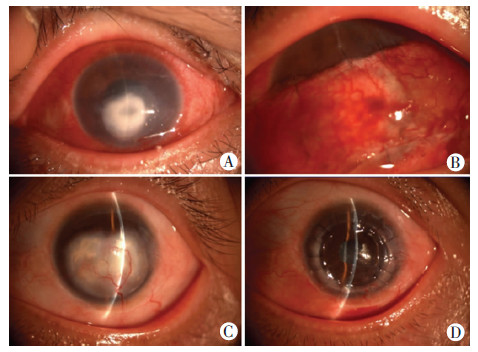 |
| A:术前;B:术后;C:取瓣后;D:穿透性角膜移植术后 图 2 结膜瓣遮盖术治疗细菌性角膜溃疡前后裂隙灯观察 |
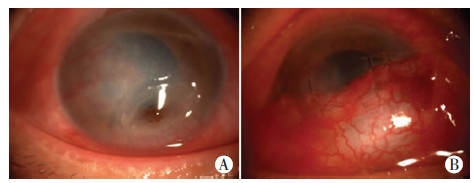 |
| A:术前;B:术后 图 3 结膜瓣遮盖术治疗单纯疱疹病毒性角膜溃疡穿孔前后裂隙灯观察 |
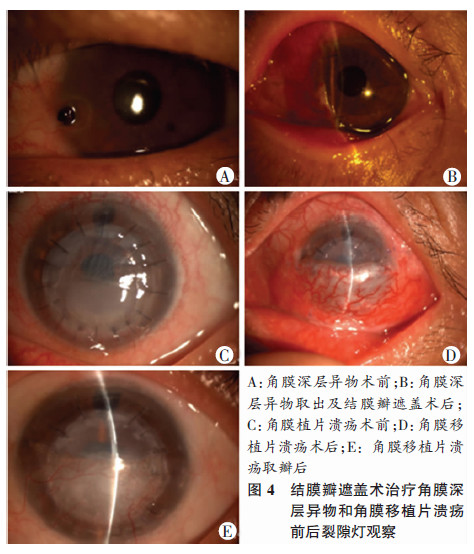 |
| A:角膜深层异物术前;B:角膜深层异物取出及结膜瓣遮盖术后;C:角膜植片溃疡术前;D:角膜移植片溃疡术后;E:角膜移植片溃疡取瓣后 图 4 结膜瓣遮盖术治疗角膜深层异物和角膜移植片溃疡前后裂隙灯观察 |
共出现手术并发症21例(表 3)。感染性角膜溃疡中,手术后发生并发症20例,发生率16.9%,其中,真菌性角膜溃疡出现并发症17例;细菌性角膜溃疡出现并发症1例,疱疹病毒性角膜溃疡出现并发症2例;非感染性角膜疾病手术后并发症1例,发生率2.3%,两者并发症发生率比较,差异有统计学意义(P<0.05)。非感染性角膜疾病并发症的发生率明显低于感染性角膜疾病。手术并发症中,结膜瓣部分溶解的发生率最高,共11例,占并发症总数52.4%,其中,又以真菌性角膜溃疡最多,共7例。结膜瓣穿孔伴角膜溃疡穿孔共发生4例,占并发症总数19.0%。结膜瓣溶解或穿孔主要发生在手术后14 d之内。结膜瓣部分滑脱共发生4例,占并发症总数19.0%;继发青光眼共发生2例,占并发症总数9.5%。对于结膜瓣部分溶解,角膜溃疡尚未穿孔的患者,继续给予相应的抗感染治疗,药物治疗无效者,改为角膜移植手术治疗。对于结膜瓣溶解穿孔伴角膜溃疡穿孔的4例患者,2例给予角膜移植手术治疗(图 5),2例患者未同意行角膜移植手术,作了眼内容物剜术。结膜瓣部分滑脱的4例患者,3例行结膜瓣再次缝合,1例患者经继续的药物治疗后愈合。2例继发青光眼患者,1例行睫状体光凝术后眼压控制,另1例患者不同意行抗青光眼手术,行眼内容物剜出术。
| (例) | |||||
| 类型 | 结膜瓣溶解 | 结膜瓣穿孔 | 结膜瓣滑脱 | 继发青光眼 | 合计 |
| 感染性角膜溃疡 | |||||
| 真菌性角膜溃疡 | 8 | 4 | 3 | 2 | 17 |
| 细菌性角膜溃疡 | 1 | 1 | |||
| 疱疹病毒角膜溃疡 | 1 | 1 | 2 | ||
| 非感染性角膜疾病 | |||||
| 大泡性角膜病变 | 1 | 1 | |||
| 其他非感染性角膜疾病 | |||||
| 合计 | 11 | 4 | 4 | 2 | 21 |
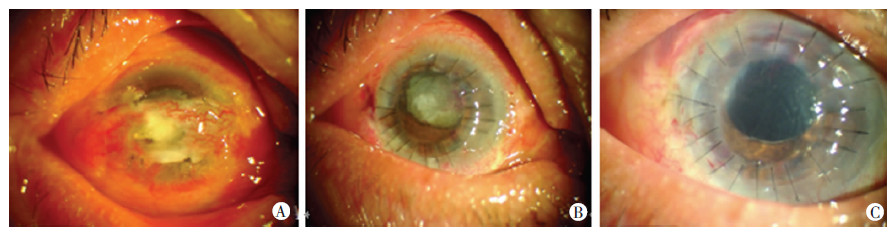 |
| A:结膜瓣溶解伴角膜溃疡穿孔;B:角膜移植术后;C:白内障摘除及人工晶体植入术后 图 5 真菌性角膜溃疡结膜瓣遮盖术后出现角膜溃疡穿孔的处理过程 |
结膜瓣遮盖手术主要用于各种难治性角膜疾病患者。在这些患者中,保留眼球的解剖结构、缓解症状及避免角膜穿孔后行眼球摘除术是主要的治疗目的[4]。对于药物治疗无效的严重的感染性角膜病,角膜移植术是一种有效方法,但对于发展中国家来说,供体角膜往往供不应求。研究表明,在真菌性角膜炎行角膜移植术后,复发率为6.34%,且大于85%的患者,是在术后7d内出现,若术前伴有前房积脓者,复发率则为不伴有的5倍[5]。神经麻痹性角膜溃疡的角膜移植的成功率非常低,原因可能是因为角膜缺乏神经营养支持,故移植后会继续出现上皮的愈合不良,及持续性上皮缺损或溃疡复发。而羊膜移植术等常用于较浅层的疱疹病毒性角膜炎、大泡性角膜病变、神经营养性角膜病变等,其缺点是术后几天内羊膜可能发生溶解,远期疗效欠佳且易复发。临床研究也表明,相对于羊膜移植术,结膜瓣遮盖术能更有效的缩短角膜上皮修复的时间[6]。在患眼处于急性炎症期(活动性炎症反应),药物治疗无效时,结膜瓣遮盖术也可用于一种临时的处理手段去保持眼球的完整性[7],同时可阻止溃疡进一步进展,避免二次感染,以及缓解疼痛,避免眼球被摘除,此时若行角膜移植术会增加免疫排斥的发生率[8]。当原发的感染灶愈合,或炎症消退后,结膜瓣可被移除[4]。
本研究结果表明,结膜瓣遮盖手术对各种类型的难治性角膜疾病均有较好的疗效。对于药物治疗无效、伴有前房积脓的真菌性及细菌性角膜溃疡,以及小的角膜穿孔(直径≤3 mm)或角膜有潜在穿孔风险的患者,结膜瓣遮盖手术对促进角膜溃疡愈合、前房积脓的吸收、以及小的角膜穿孔的封闭有积极作用。在难治性角膜炎中,前房积脓可导致症状持续加重,溃疡面积逐渐扩大[9]。尤其在严重感染的真菌性角膜溃疡中,50%以上伴随前房积脓。角膜穿孔会导致房水渗漏,前房消失,进一步诱发虹膜粘连、白内障、甚至眼内炎等,角膜穿孔又与预后直接相关[10]。带有筋膜的结膜瓣对于化脓性角膜溃疡和小的穿孔来说有一定的抵抗力[7]。手术后2~3 d,患眼开放点眼,继续给予相应的抗感染治疗,进一步杀灭病原菌,促进角膜溃疡愈合。术后随访观察中,绝大多数伴有前房积脓患者,在 术后2周左右前房积脓逐渐消失。本研究中均为≤3 mm 的感染性角膜溃疡穿孔,共16例,仅1例真菌性角膜溃疡穿孔结膜瓣遮盖术后,出现结膜瓣部分溶解穿孔伴角膜溃疡穿孔,改为穿透性角膜移植手术治疗,其余患眼术后均前房形成,溃疡和穿孔愈合。
我们比较了结膜瓣遮盖手术对感染性角膜溃疡与非感染性角膜溃疡的疗效和手术并发症发生率。结果表明,非感染性角膜病变的疗效优于感染性角膜疾病,且非感染性角膜疾病手术并发症的发生率明显低于感染性角膜疾病。真菌和细菌病原体可直接对角膜上皮和基质进行侵害[11],同时真菌和细菌分泌的毒素对结膜瓣产生损害,再加上角膜对病原体产生的一系列炎症反应是术后容易出现并发症的原因。在感染性角膜溃疡中,非急性化脓性角膜溃疡,即疱疹病毒性角膜溃疡的疗效优于急性化脓性角膜溃疡(真菌性角膜溃疡、细菌性角膜溃疡)。可能的原因是疱疹病毒对角膜上皮的损害主要是溶细胞作用[12],对结膜瓣的毒性作用相对于真菌和细菌轻,这可能是结膜瓣遮盖手术成功率高的原因。非感染性角膜溃疡的疗效好和手术并发症低的原因同样是由于角膜局部的毒性产物少。因此,对真菌性及细菌性角膜溃疡首先给予针对性的抗感染治疗十分重要[13],药物治疗对于部分的急性化脓性感染虽然未能治愈,但是可以杀灭部分的病原菌,减少毒素的释放,有助于提高结膜瓣遮盖手术的成功率。
Gundersen[2]结膜遮盖术为传统的手术方式,其采用角膜的全结膜遮盖,即沿角膜缘360°剪开球结膜,钝性分离球结膜,游离不带Tenon筋膜囊的薄层结膜瓣,将其覆盖于全角膜表面,缝合固定于角膜缘及表层巩膜。这种结膜瓣可能对于化脓性角膜溃疡的抵抗力较弱。本研究均采用桥式结膜瓣,该术优点为可以根据病灶大小和位置灵活选择制作结膜瓣的大小及部位,减少了结膜组织的创伤。对于角膜缘的深层角膜异物取除后角膜穿孔或接近穿孔,我们采用了垂直的桥式结膜瓣遮盖手术,使角膜的视轴区不被遮盖,在促进角膜病灶愈合的同时,患眼保留了一部分视力。另一方面,我们根据病灶性质选择结膜瓣的厚度,即对于感染性角膜疾病,结膜瓣带有Tenon筋膜组织,以增加对病原体和毒素的抵抗力。对于非感染性角膜疾病,结膜瓣尽可能不带Tenon筋膜组织,减轻结膜组织的创伤。
本研究中,手术中的并发症主要为结膜瓣破裂、结膜瓣分离不够导致张力大,容易出现结膜瓣滑脱。手术后并发症主要有结膜瓣部分溶解,结膜瓣坏死穿孔,结膜瓣滑脱,继发性青光眼等。其中,以结膜瓣部分溶解发生率最高。真菌性和细菌性角膜溃疡手术后的发生率远远高于非感染性角膜疾病。考虑为病原菌的损害和局部炎症反应强,结膜瓣抗感染能力不足以抵抗病原体的感染能力,导致结膜瓣溶解或坏死。本研究中,结膜滑脱发生率为2.5%,Lim 等[4]结膜瓣滑脱的发生率为12%,Alino等[14] 报道为11.4%。我们体会到,手术中病灶区坏死组织清除干净,遮盖区角膜上皮刮除,结膜瓣大小合适,遮盖病变区角膜,减少牵引张力,避免结膜瓣出现破孔,带浅层角巩膜组织的牢固缝合,是减少手术中和手术后并发症的主要手段。术后出现继发性青光眼的2例均为真菌性角膜溃疡患者,术前溃疡直径均>8 mm,并伴前房积脓。由于致病因素强,前房炎症重,行结膜瓣遮盖术后,虽然溃疡得以愈合,前房的炎症导致虹膜广泛前粘连或后粘连,导致了继发性青光眼。Lesher等[15]曾报道了单纯疱疹病毒基质性角膜炎行结膜瓣术后发生结膜瓣下穿孔的情况。在本研究中,术后角膜溃疡穿孔的主要为真菌性角膜溃疡。故对于真菌性角膜溃疡而言,术前及时、有效地使用敏感的抗真菌药物染治疗,减轻病原体对角膜和结膜瓣的直接损害及局部炎症反应对预防继发性青光眼和角膜溃疡穿孔有重要作用,必要时采取角膜移植手术治疗。
当感染性角膜溃疡完全愈合后,为提高患者视力或改善外观,可以考虑去除覆盖于角膜表面的结膜瓣。我们观察到,手术后 4~6个月,结膜瓣变成一半透明薄膜,紧贴角膜。根据我们的临床经验结合文献[16]报道,取瓣时间选在术后6个月比较合适,此时溃疡灶完全愈合,角膜炎症消退,结膜瓣呈半透明状薄膜。去除结膜瓣后,部分患者可提高一定视力。同时,可根据角膜瘢痕的深浅,来选择角膜移植手术治疗方式。
结膜瓣遮盖手术的作用机制可能有以下几个方面:①带蒂的结膜瓣含有丰富的血管和淋巴管,通过与病变角膜的密切接触将各种营养物质、大量免疫细胞及免疫分子运送到角膜表面[7],促进角膜溃疡愈合,提高局部抗感染能力。②结膜瓣保护角膜不受胶原酶、铁蛋白酶和其他溶解酶的侵犯,免受炎性分泌物的作用[7],减轻局部的炎症反应,加速了修复过程。③具有修复功能的结膜瓣紧密贴覆于病灶表面,可阻止或减少角膜穿孔的发生。④结膜瓣形成了一个机械屏障,覆盖于病变角膜表面,遮盖角膜末梢神经的暴露从而缓解疼痛[17]。另外,针对大泡性角膜病变来说,半渗透性的结膜瓣在泪膜及上皮之间阻挡泪液渗透[4],且结膜瓣上的毛细血管可吸收部分水分,从而使水分不能聚集于上皮下形成水泡[18]。
结膜瓣遮盖术的主要缺点在于术后一段时间内影响患者外观及对结膜组织的创伤。因此,应该严格掌握结膜瓣遮盖手术的适应证,术前需做到与患者及家属的充分交流沟通。本研究仍有不足,主要表现在非感染性角膜疾病的病例数较少,在后期需要继续收集病例以提高统计学处理的准确性。
在眼科显微手术飞速发展和新的抗生素不断出现的今天,结膜瓣遮盖手术未受到眼科医生的足够重视。本研究结果表明,结膜瓣遮盖手术以其疗效可靠、操作简便、无需特殊器械、价格经济等特点,是难治性角膜疾病的有效治疗手段之一,适合在各级医院开展,尤其在发展中国家的角膜病治疗中占有重要地位。因此,即使在手术技术发展的今天,结膜瓣遮盖手术仍未过时,是值得我们重视的一种手术。
| [1] | 张雁冰, 成霄黎, 董静. 病灶切除联合结膜瓣遮盖术治疗难治性角膜溃疡[J]. 山西医科大学学报, 2010, 41(2): 169-171. DOI:10.3969/j.issn.1007-6611.2010.02.026 |
| [2] | Gundersen T, Pearlson H R. Conjunctival flaps for corneal disease: their usefulness and complications[J]. Trans Am Ophthalmol Soc, 1969, 67: 78-95. |
| [3] | 中华医学会眼科学分会角膜病学组. 感染性角膜病临床诊疗专家共识(2011年)[J]. 中华眼科杂志, 2012, 48(1): 72-75. DOI:10.3760/cma.j.issn.0412-4081.2012.01.019 |
| [4] | Lim L S, How A C, Ang L P, et al. Gundersen flaps in the management of ocular surface disease in an Asian population[J]. Cornea, 2009, 28(7): 747-751. DOI:10.1097/ICO.0b013e3181963cbe |
| [5] | Shi W, Wang T, Xie L, et al. Risk factors, clinical features, and outcomes of recurrent fungal keratitis after corneal transplantation[J]. Ophthalmology, 2010, 117(5): 890-896. DOI:10.1016/j.ophtha.2009.10.004 |
| [6] | Gao H, Jia Y, Li S, et al. Conjunctival flap covering combined with antiviral and steroid therapy for severe herpes simplex virus necrotizing stromal keratitis[J]. ScientificWorldJournal, 2015, 2015: 565964. DOI:10.1155/2015/565964 |
| [7] | Sharma A, Mohan K, Sharma R, et al. Repositioning of pedicle conjunctival flap performed for refractory corneal ulcer[J]. Middle East Afr J Ophthalmol, 2014, 21(1): 89-91. DOI:10.4103/0974-9233.124118 |
| [8] | Shtein R M, Elner V M. Herpes simplex virus keratitis: histopathology and corneal allograft outcomes[J]. Expert Rev Ophthalmol, 2010, 5(2): 129-134. DOI:10.1586/ eop.10.12 |
| [9] | Xu L J, Song X S, Zhao J, et al. Hypopyon in patients with fungal keratitis[J]. Chin Med J (Engl), 2012, 125(3): 470-475. |
| [10] | Prajna N V, Krishnan T, Mascarenhas J, et al. Predictors of outcome in fungal keratitis[J]. Eye (Lond), 2012, 26(9): 1226-1231. DOI:10.1038/eye.2012.99 |
| [11] | Li L M, Zhao L Q, Qu L H, et al. Excimer laser phototherapeutic keratectomy for the treatment of clinically presumed fungal keratitis[J]. J Ophthalmol, 2014, 2014: 963287. DOI:10.1155/2014/963287 |
| [12] | Wilhelmus K R. Therapeutic interventions for herpes simplex virus epithelial keratitis[J]. Cochrane Database Syst Rev, 2008(1): CD002898. DOI:10.1002/14651858. CD002898.pub3 |
| [13] | Nentwich M M, Bordon M, di-Martino D S, et al. Clinical and epidemiological characteristics of infectious keratitis in Paraguay[J]. Int Ophthalmol, 2015, 35(3): 341-346. DOI:10.1007/s10792-014-9951-7 |
| [14] | Alino A M, Perry H D, Kanellopoulos A J, et al. Conjunctival flaps[J]. Ophthalmology, 1998, 105(6): 1120-1123. DOI:10.1016/S0161-6420(98)96017-1 |
| [15] | Lesher M P, Lohman L E, Yeakley W, et al. Recurrence of herpetic stromal keratitis after a conjunctival flap surgical procedure[J]. Am J Ophthalmol, 1992, 114(2): 231-233. |
| [16] | Khodadoust A, Quinter A P. Microsurgical approach to the conjunctival flap[J]. Arch Ophthalmol, 2003, 121(8): 1189-1193. DOI:10.1001/archopht.121.8.1189 |
| [17] | Siu G D, Young A L, Jhanji V. Alternatives to corneal transplantation for the management of bullous keratopathy[J]. Curr Opin Ophthalmol, 2014, 25(4): 347-352. DOI:10.1097/ICU.0000000000000062 |
| [18] | Guell J L, Morral M, Gris O, et al. Treatment of symptomatic bullous keratopathy with poor visual prognosis using a modified Gundersen conjunctival flap and amniotic membrane[J]. Ophthalmic Surg Lasers Imaging, 2012, 43(6): 508-512. DOI:10.3928/15428877- 20120830-01 |



