创伤性踝关节炎(post-traumatic ankle arthritis)是由创伤因素引起的,以踝关节活动功能障碍及持续性疼痛为主要表现的临床常见疾病。相关研究[1]称,创伤性关节炎的发生率占骨性关节炎的12%,最常发生在踝关节和膝关节,其中创伤性踝关节炎占踝关节炎病因的70%[2]。发生创伤性踝关节炎的三种常见情况包括旋转型踝关节骨折、踝关节不稳、扭伤后伴持续性疼痛病史[3]。在临床上,对于终末期踝关节炎的手术治疗应用最广泛的是踝关节融合术,但随着近年来人工踝关节置换术的发展和演变,创伤性踝关节炎的治疗有了新的选择。本研究旨在通过对人工踝关节置换术与两种最常用踝关节融合术的临床疗效对比,探讨不同情况下的手术选择。
1 资料与方法 1.1 一般资料收集我院2009年3月-2014年10月因创伤性关节炎行手术治疗的患者55例(56踝),分成3组:A组为行踝关节置换术的患者14例,其中男性7例,女性7例;B组为行踝关节融合外支架固定术的患者18例(19踝),其中男性12例,女性6例;C组为行踝关节融合内固定的患者23例(表 1)。创伤性关节炎病因包括胫腓骨下段骨折、Pillon骨折、踝关节内外踝骨折,其中14例人工踝关节置换术由一名经验丰富的医师主刀完成。
| 组别 | n | 年龄 | 男性[例(%)] | 随访时间(月) | BMI(kg/m2) | 右足(例) | 术后并发症 | 术前活动度(°) | 术后活动度(°) |
| 踝关节置换组 | 14 | 50.9 | 7(50.0) | 35.4 | 23.1 | 11 | 2 | 21.5 | 32.1 |
| 踝关节融合外支架固定组 | 19 | 46.5 | 12(63.2) | 31.2 | 0.086 | 12 | 4 | 18.6 | 0 |
| 踝关节融合内固定组 | 23 | 53.1 | 13(56.5) | 39.6 | 0.973 | 17 | 3 | 22.4 | 0 |
| χ2或F值 | 1.672 | 0.086 | 0.973 | 0.328 | 1.436 | 2.73 | 3.12 | - | |
| P值 | 0.522 | 0.775 | 0.603 | 0.883 | 0.956 | 0.797 | 0.358 | - |
回顾性研究,选择行踝关节置换术患者的纳入标准: ①诊断为终末期创伤性关节炎; ②体质量指数(BMI)<27 kg/m2;③术后对活动量要求不高; ④无距骨缺血性坏死。选择踝关节融合术患者的纳入标准: ①诊断为终末期创伤性关节炎; ②对术后活动量要求较高; ③后足稳定性差的创伤性关节炎患者[4]。两种手术方式的排除标准: ①伴有活动性感染、皮肤条件差; ②心肺功能不能耐受手术者。创伤性踝关节炎的影像学筛选标准:① X线检查可见关节间隙变窄,关节边缘出现骨刺增生,关节面不平或出现关节内游离体,②相应的MRI的影像学改变包括早期出现关节积液及骨髓轻度水肿,晚期可见骨赘及软骨下囊肿的形成。同时,在手术方式的选择上,向患者 充分说明两种手术方式的优缺点,踝关节置换术虽然能够保留关节活动度但也存在费用高、需要翻修等缺点,并在充分沟通后尊重患者的选择。本研究中,术前信息通过得到患者同意后进行统计登记、问卷填写得到。术后随访资料通过电话询问、问卷调查、门诊回访多种方式收集。
1.2.2 踝关节融合术分别采用最常用的外支架(意大利Orthofix)固定(B组)和内固定(C组)的方式达到融合(图 1)。两种术式都选用踝前外侧入路,首先修整胫骨下端及距骨上端关节面,应在尽量少的截骨的同时,使两侧关节面有尽可能大的接触面。外固定支架的固定通过定位器和导针在X线的引导下将距骨针及胫骨针穿入合适的位置,达到稳定的同时注意调整足的位置,放置在胫骨干轴中心线大约外旋10°;而C组多通过钢板螺钉内固定方式进行融合,在剥离胫前软组织后,将患足放置在功能位,通过前置动力性加压钢板进行融合,在两种方法中在存在较大骨缺损的病例都要进行关节内植骨,以减少术后患肢短缩。
 |
| A、B:踝关节融合内固定手术前后的X线表现;C、D:踝关节融合外支架固定手术前后的X线表现 图 1 踝关节融合术手术前后的影像结果对比 |
踝关节置换术多选择踝关节正中切口,完全显露踝关节后,用骨锯紧贴导板进行胫骨远端关节面的截骨,然后在足背伸0°的位置,完成距骨周围截骨。将踝关节维持在跖屈位,安装距骨舵槽开槽模板,骨钻开槽后用距骨假体试模插入。重新安装胫骨标杆及隔板,完成假体胫骨组件的固定柱的钻孔、击入。取出隔板后,使足充分趾屈,选择合适规格的距骨假体用锤击棒安装稳定。最后完成高分子聚乙烯衬垫试模后植入,术中照片确定假体位置合适后逐层缝合切口(图 2)。术后一般不需引流,常规应用抗生素3 d预防感染。
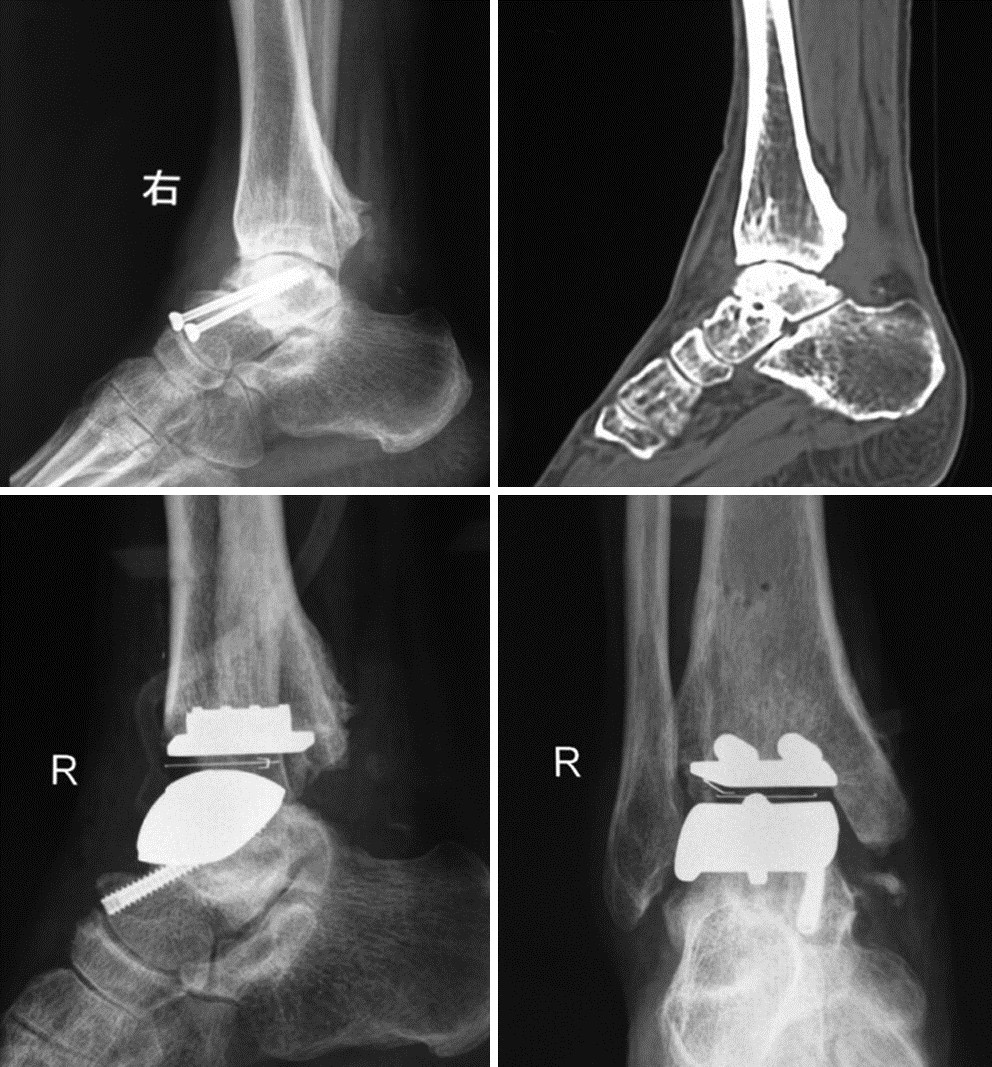 |
| A、B:术前影像表现;C、D:踝关节置换术后X线表现 图 2 STAR型假体在距骨骨折术后创伤性踝关节炎中的应用 |
采用SPSS 19.0统计软件,计量资料正态分布数据以x±s表示,组间计量资料使用单因素方差分析,率的比较使用χ2检验。
2 结果 2.1 一般情况及术后评分3组患者55例(56踝),平均随访35.3(3~67)个月,在术前年龄、BMI、随访时间、踝关节活动度方面,3组差异没有统计学意义(P>0.05)。在踝关节置换组,平均随访35.4个月,术后随访AOFAS评分为72.92±5.42,与术前差异有统计学意义(P<0.05);在踝关节融合外支架固定组,平均随访31.2个月,术后AOFAS评分为69.36±3.21,在踝关节融合内固定组,平均随访38.8个月,术后AOFAS评分 为67.41±6.49,两组术后较术前差异有统计学意义(表 2)。SF-36 评分主要包括一般健康和心理精神方面,术后踝关节置换组SF-36评分要明显高于踝关节融合组,差异有统计学意义(P=0.025,表 2),术后AOFAS及SF-36评分采用LSD法A组与B、C组两两比较P<0.05。
| 组别 | n | 年龄 | 男性[例(%)] | 随访时间(月) | BMI(kg/m2) | 右足(例) | 术后并发症 | 术前活动度(°) | 术后活动度(°) |
| 踝关节置换组 | 14 | 50.9 | 7(50.0) | 35.4 | 23.1 | 11 | 2 | 21.5 | 32.1 |
| 踝关节融合外支架固定组 | 19 | 46.5 | 12(63.2) | 31.2 | 0.086 | 12 | 4 | 18.6 | 0 |
| 踝关节融合内固定组 | 23 | 53.1 | 13(56.5) | 39.6 | 0.973 | 17 | 3 | 22.4 | 0 |
| χ2或F值 | 1.672 | 0.086 | 0.973 | 0.328 | 1.436 | 2.73 | 3.12 | - | |
| P值 | 0.522 | 0.775 | 0.603 | 0.883 | 0.956 | 0.797 | 0.358 | - |
两类手术方式术后都会有一定的手术并发症,主要包括浅深部感染、骨不连、假体松动、对位对线不良,根据随访及影像学结果,踝关节置换组(A组)出现伤口感染1例,对位对线不良1例,并发症发生率为14.3%;踝关节融合外固定支架组(B组)出现伤口感染1例,深部感染1例,骨不连2例,并发症发生率为21.1%;C组患者术后感染2例,骨不连发生1例,其中有1例因感染后取出内固定装置,并发症发生率为13.0%,各组间差异无统计学意义(P>0.05)。踝关节置换组术后踝关节活动度为(32.15±4.67)°较术前明显改善,由于踝关节融合组踝关节固定于中立位,术后无关节活动度。
3 讨论本研究主要收集临床上最常用的踝关节外固定支架融合术与踝关节内固定融合术,在AOFAS评分的基础上主要增加了主要关于生活质量评价的SF-36评分。SF-36评分着重评估患者的一般健康状况和生活质量[5]。由于人工踝关节置换术保留了踝关节一定的关节活动度,对步态的改变有一定代偿作用[6]。对于患者心理及精神状态影响就会相对较少,在本研究中踝关节置换组术后SF-36评分为(79.42±4.23),明显高于踝关节融合的两组(P<0.05),而3组术前评分无明显差异(P>0.05,表 2)。Zaidi等[7]通过对7 942例踝关节置换术的随访结果的系统评价,也发现踝关节置换术对患者术后的生活质量产生了积极的影响。由于创伤性关节炎的患者在手术前的功能及疼痛评分与受伤严重程度密切相关,在本研究中人工踝关节置换组术前AOFAS评分平均为34.78±4.54,踝关节融合(外支架固定) 组术前AOFAS评分平均为32.36±4.57,内固定组为30.42±4.31术前评分普遍 较低,可见三种手术都是适用于对患者生活质量影响较大的终末期踝关节炎,术后功能都能有较明显的改善。
传统的建议对于大于60岁的低活动量者采用踝关节置换术,然而创伤性踝关节炎的患者多为相对年轻的人群(本研究中平均年龄为51.2岁),对于术后活动量有较高的要求,同时要求保持踝关节的活动度。Demetracopoulos等[8]将年龄<55、55~70、>70 3个阶段的踝关节置换术后患者分为3组进行研究,结果表明年龄对踝关节置换术后的早期疗效影响不大。也有研究[9]表明对于<50岁的踝关节置换术的患者和>50岁的踝关节置换术的患者的中期疗效没有明显差异,在本研究中对年龄没有严格的限制。但是,由于踝关节置换术的假体生存寿命平均仅10~15年[10],因此一旦年轻患者假体失败,需再次手术时翻修困难或行踝关节融合,而往往融合时因骨量丢失较多致肢体短缩而有加重跛行的风险,这些问题需要在术前与患者进行充分的沟通,以利患者根据自身情况进行选择。
踝关节置换术在国内之所以没有像髋膝关节置换一样广泛应用,很重要的原因是术后假体的松动与踝周的疼痛、肿胀。本组术后随访中,最多见的并发症为患足肿胀、僵硬性隐痛、皮肤愈合不良。术后早期部分患者诉有踝周不适感,AOFAS疼痛评分平均31.5(轻度,偶见),但较术前都有明显改善,行走能忍受,考虑原因与术后踝周软组织受力不平衡及患者行走习惯未改变有关,多随时间延长缓解。由于随访时间较短,在本研究中未发现有假体松动的情况。
早期关于踝关节置换术的研究中,发现作为踝关节置换术相对于融合术最大的优势,关节活动度的保留效果也不尽人意,往往在术后活动度仍较小[11]。在本研究中,也存在1例43岁女性患者,因“右踝创伤性关节炎”行全踝关节置换术,术后随访37个月,发现患足背伸8°、趾屈20°,行走尚可,复查X线见人工关节在位,无松动。分析原因,术者认为患足术后背伸不足与其康复不良及假体型号较大有关。在术后早期,患者出院后早期未经常下地活动康复致跟腱挛缩形成。现国内踝关节置换术多采用STAR型(德国LINK)人工假体,型号区间较大,与国人踝关节关节面不能完美匹配,术后易存在因受到周围软组织限制而活动度不足的情况。
踝关节融合术仍被视为终末期踝关节炎治疗的金标准。然而,踝关节融合术是通过踝关节的骨性强直固定以达到无痛的效果,利用踝周关节的代偿弥补活动功能的下降,这样也产生了许多不良的影响。根据远期随访结果,踝关节融合术后骨不连的发生率为0%~40%,而研究随访9.3年后距下关节炎的发生率高达47%[12]。在本研究中,术后骨不连发生2例,而且由于踝关节的强直,术后在不平坦地面的行走功能受到明显影响,包括上下楼梯及坡道。研究表明,踝关节融合术后,患者参加娱乐、体育活动明显减少[13]。然而,Hubort等[14]对于踝关节置换术后参加体育娱乐活动的情况进行分析,将5项临床研究纳入标准,结果表明在目前的研究中,没有证据表明术后参加体育活动会增加手术的失败率。对于除胫距关节融合外,还需要距下关节、距跗关节融合的患者,由于其丧失了踝关节融合术后踝周关节对于步态的代偿作用,其术后随访功能相对较差[15],这类踝周关节存在病变的患者更建议采用人工踝关节置换术,以减轻对踝周关节的影响[16]。
研究表明,STAR型人工踝关节假体的中长期随访结果提示术后患者踝关节功能得到明显改善[17]。同时,在相关的随访研究中发现,踝关节置换术后可能会有相对于踝关节融合术更高的并发症发生率[18]。最常见的术后并发症包括假体无菌性松动(6.8%),力线异常(2.8%),僵硬性疼痛(2.5%)[19]。术后并发症的发生与手术医师的经验密切相关,而且医师对踝关节置换术的学习与应用需要较长的学习周期[20]。在本研究中,由于随访时间较短,A组未发现假体无菌性松动,僵硬性疼痛2例,但较术前都有明显改善;B组、C组僵硬性疼痛共4例,多由距下关节的退变引起。究其原因,踝关节置换术并发症的出现多由于手术经验的缺乏、术后康复不足引起;而踝关节融合术并发症源于术式本身的局限性。所以,踝关节置换术对医师技术要求较高。
Saltzman等[21]在一项前瞻性研究中对比了STAR型人工踝关节置换与踝关节融合术后的早期疗效,发现踝关节置换组比踝关节融合组的功能改善更明显,而疼痛的缓解相当。Ricardo等[22]随访了119例踝关节置换术后的患者,平均随访39个月,共有17例发生了术后并发症,Ricardo认为选择满足适应证的患者、熟练的手术技术可以明显地降低术后并发症的发生率,提高假体生存率。
在终末期创伤性踝关节炎的治疗中,我们更倾向于选择踝周软组织平衡性好、无内外翻畸形、无距骨缺血性坏死、无跟腱病变、踝穴结构稳定、无较大骨质缺损者行踝关节置换术;而踝周软组织损伤严重,足踝力线已破坏者宜采用踝关节融合术。本研究的不足之处是随访病例数偏少,病例分组不能严格按照完全随机对照分组,随访时间较短,只能评价在创伤性踝关节炎的治疗中两类术式的早期疗效,对中长期随访时可能会出现的并发症生存率情况缺乏了解。
本研究通过随访评分发现,在创伤性踝关节炎的手术治疗中,踝关节置换术在早期表现出较踝关节融合术更好的临床疗效,特别是对生活质量的改善更为明显。通过标准的手术操作和经验积累,同时掌握严格的手术适应证,踝关节置换术的术后并发症可控制在与踝关节融合术相当的水平。
| [1] | Brown T D, Johnston R C, Saltzman C L, et al. Posttraumatic osteoarthritis: a first estimate of incidence, prevalence, and burden of disease[J]. J Orthop Trauma, 2006, 20(10): 739-744. |
| [2] | Lawrence R C, Helmick C G, Arnett F C, et al. Estimates of the prevalence of arthritis and selected musculoskeletal disorders in the United States[J]. Arthritis Rheum, 1998, 41(5): 778-799. |
| [3] | Saltzman C L, Salamon M L, Blanchard G M, et al. Epidemiology of ankle arthritis: report of a consecutive series of 639 patients from a tertiary orthopaedic center[J]. Iowa Orthop J, 2005, 25: 44-46. |
| [4] | Krause F G, Schmid T. Ankle arthrodesis versus total ankle replacement: how do I decide?[J]. Foot Ankle Clin, 2012, 17(4): 529-543. |
| [5] | Dalat F, Trouillet F, Fessy M H, et al. Comparison of quality of life following total ankle arthroplasty and ankle arthrodesis: Retrospective study of 54 cases[J]. Orthop Traumatol Surg Res, 2014, 100(7): 761 766. |
| [6] | Piriou P, Culpan P, Mullins M, et al. Ankle replacement versus arthrodesis: a comparative gait analysis study[J]. Foot Ankle Int, 2008, 29(1): 3-9. |
| [7] | Zaidi R, Cro S, Gurusamy K, et al. The outcome of total ankle replacement: a systematic review and meta-analysis[J]. Bone Joint J, 2013, 95-B(11): 1500-1507. |
| [8] | Demetracopoulos C A, Adams S B Jr, Queen R M, et al. Effect of Age on Outcomes in Total Ankle Arthroplasty[J]. Foot Ankle Int, 2015, 36(8): 871-880. |
| [9] | Rodrigues-Pinto R, Muras J, Martin-Oliva X, et al. Total ankle replacement in patients under the age of 50. Should the indications be revised?[J]. Foot Ankle Surg, 2013, 19(4): 229-233. |
| [10] | Gross C, Erickson B J, Adams S B, et al. Ankle arthrodesis after failed total ankle replacement: a systematic review of the literature[J]. Foot Ankle Spec, 2015, 8(2): 143-151. |
| [11] | Barg A, Wimmer M D, Wiewiorski M, et al. Total ankle replacement[J]. Dtsch Arztebl Int, 2015, 112(11): 177-184. |
| [12] | Buchner M, Sabo D. Ankle fusion attributable to posttraumatic arthrosis: a long-term followup of 48 patients[J]. Clin Orthop Relat Res, 2003(406): 155-164. |
| [13] | Schuh R, Hofstaetter J, Krismer M, et al. Total ankle arthroplasty versus ankle arthrodesis. Comparison of sports, recreational activities and functional outcome[J]. Int Orthop, 2012, 36(6): 1207-1214. |
| [14] | Horterer H, Miltner O, Muller-Rath R, et al. Sports Activity in Patients with Total Ankle Replacement[J]. Sports Orthopaedics and Traumatology Sport-Orthopadie - Sport-Traumatologie, 2015, 31(1): 34-40. |
| [15] | Besse J L, Colombier JA, Asencio J, et al. Total ankle arthroplasty in France[J]. Orthop Traumatol Surg Res, 2010, 96(3): 291-303. |
| [16] | Wang B, Saltzman C L, Chalayon O, et al. Does the subtalar joint compensate for ankle malalignment in end-stage ankle arthritis?[J]. Clin Orthop Relat Res, 2015, 473(1): 318-325. |
| [17] | Nunley J A, Caputo A M, Easley M E, et al. Intermediate to long-term outcomes of the STAR Total Ankle Replacement: the patient perspective[J]. J Bone Joint Surg Am, 2012, 94(1): 43-48. |
| [18] | Daniels T R, Younger A S, Penner M, et al. Intermediate-term results of total ankle replacement and ankle arthrodesis: a COFAS multicenter study[J]. J Bone Joint Surg Am, 2014, 96(2): 135-142. |
| [19] | 赵宏谋, 俞光荣, 杨云峰. STAR假体踝关节置换的中长期疗效分析[J]. 中国矫形外科杂志, 2011, 19(16): 1325-1328. |
| [20] | Pinar N, Vernet E, Bizot P, et al. Total ankle arthroplasty-total ankle arthroplasty in Western France: influence of volume on complications and clinical outcome[J]. Orthop Traumatol Surg Res, 2012, 98(4 Suppl): S26-S30. |
| [21] | Saltzman C L, Kadoko R G, Suh J S. Treatment of isolated ankle osteoarthritis with arthrodesis or the total ankle replacement: a comparison of early outcomes[J]. Clin Orthop Surg, 2010, 2(1): 1-7. |
| [22] | Rodrigues-Pinto R, Muras J, Martin Oliva X, et al. Functional results and complication analysis after total ankle replacement: early to medium-term results from a Portuguese and Spanish prospective multicentric study[J]. Foot Ankle Surg, 2013, 19(4): 222-228. |



