前踝撞击征是由于急性损伤或慢性劳损导致的胫骨远端和距骨骨性组织或增生软组织发生撞击,表现为踝关节肿痛、活动受限,严重影响踝关节功能。前踝撞击综合征分为软组织撞击征和骨性撞击征,两者均可以造成前踝疼痛和踝关节活动受限。对于此类踝关节疾病,可采取口服非甾体类药物、制动、减少损伤性运动等保守性治疗措施缓解症状,而当保守治疗效果 欠佳时,可选择关节镜下手术治疗[1, 2]。2006年10月 至2013年10月,本所应用关节镜治疗前踝撞击综合征42例,临床疗效满意。现报告如下。 1 资料与方法 1.1 一般资料
2006年10月至2013年10月本所收治42例前踝 撞击综合征患者,包括男性36例,女性6例,年龄20~ 60岁。其中右踝24例,左踝18例。其中骨性撞击11例,软组织撞击31例。病史6个月至12年。纳入标准:①踝关节反复肿胀,关节前方疼痛和下蹲活动受限,背伸疼痛加重;②踝关节X线片显示距骨和胫骨前缘骨质增生,MRI显示距骨软骨损伤或软组织嵌顿,术前诊断前踝撞击征;③保守治疗效果欠佳,患者愿意行关节镜探查术。排除标准:①合并严重骨性关节炎,关节间隙狭窄;②化脓性感染或关节结核;③踝关节骨折或急性踝关节韧带损伤的患者。 1.2 治疗方法
采取仰卧位,大腿根部上气囊止血带,标记常规踝关节镜前内侧和前外侧入路,并注意避开腓侧神经,经前内入路以注射器针头刺入关节,注射生理盐水扩张关节,以确定关节腔方位并为穿刺锥的进入提供空间。在注射器针头位置作一小皮肤切口,以钝头直血管钳进入关节,然后经前内侧入路插入关节镜,直视下经标记点以穿刺针头建立前外侧入路。当在镜下观察针头位置合适后,作前外侧入路皮肤切口,以钝性器械插入关节。按顺序依次检查三角韧带的前方部分、内踝和距骨的关节面、内侧沟,然后移过距骨顶的矢状沟,检查矢状沟和距骨的关节前唇、距骨的外侧肩部、外侧距腓关节,最后检查外侧沟和前侧沟,其中外侧沟是发生软组织撞击的常见部位,该部位也常发生软骨面的损伤。
探查结束后,使用刨刀刨削清理增生肥厚的滑膜组织及纤维瘢痕,清除退变剥脱的软骨碎屑或游离体,距骨上的骨赘通常可用玫瑰样打磨头或刨削刀切除,但切除胫骨前方骨赘时,有时需要用到5~8 mm直骨刀或弯骨刀,此时必须保持视野清晰,避免神经血管结构的损伤。在清理过程中可由助手徒手牵引,掌握好牵引力量,避免关节囊变紧干扰切除,同时轮流采用前内侧和前外侧入口进行操作。 1.3 术后处理
术后常规使用广谱抗生素1 d预防感染,予弹力绷带包扎,局部冰敷,术后患者于踝关节中立位固定于支具内3 d,同时进行下肢肌肉的等长收缩功能锻炼,3 d 后可以开始进行踝关节非负重状态下的跖屈、背伸活动,2周后开始逐步负重,恢复过程中强调循序渐进及小腿肌肉的锻炼和本体感觉的训练。 1.4 疗效评价
对其中资料完整的40例患者进行随访分析(2例患者失访),观察术后皮肤切口愈合及感染等并发症和功能恢复情况,患者术后3、6、9个月,1年以及1年后每年定期随访检查。随访时间平均18(12~31)个月。根据美国足踝外科协会踝-后足评分系统(AOFAS) 及主观疼痛程度评分评价疗效。 1.5 统计学处理
应用SPSS 18.0统计软件,采用χ2检验。 2 结果 2.1 镜下表现及疗效评价
踝关节镜探查结果显示滑膜组织均存在不同程度的充血增生,26例患者合并存在不同程度软骨损伤。其中骨性撞击11例:3例骨赘位于胫距关节距骨内侧缘,3例骨赘位于胫距关节胫骨前外侧缘,5例同时存在胫骨侧和距骨侧骨赘;软组织撞击31例:19例发生踝关节前外侧滑膜组织肥厚、撞击,8例存在踝关节外侧沟内典型半月板样组织撞击,4例发生下胫腓前韧带损伤后瘢痕纤维组织增生撞击。
患者伤口均一期愈合,无深部感染及神经血管损伤等并发症发生,根据AOFAS评分系统:优19例,良16例,中5例,优良率为87.5%,从术前评分(60.3±7.2)分,提高至随访结束时得分(87.4±9.5)分,手术前后差异有统计学意义(P<0.05)。主观疼痛程度评分[(1.3±0.8)分]显著低于术前[(4.60±0.53)分,P<0.05]。 2.2 典型病例
患者,男性,36岁,因“右踝关节前侧反复疼痛、肿胀2年”入院,曾予以局部理疗,口服非甾体类药物治疗,效果欠佳,体检时发现右踝前方肿胀,被动活动度减少,背伸活动时诱发疼痛加剧,要求入院行关节镜技术治疗,术中经关节镜探查发现胫骨前外侧缘骨性撞击,予以玫瑰样磨钻去除骨赘,清理踝关节(图 1)。患者术后踝关节症状消失,功能改善明显(图 2)。
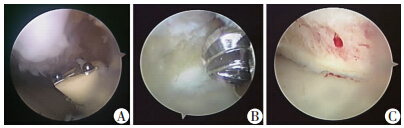 |
| A:胫骨远端前唇骨性撞击;B:磨钻去除骨赘;C:骨赘去除后 图 1 关节镜技术治疗前踝撞击综合征患者术前与术后观察 |
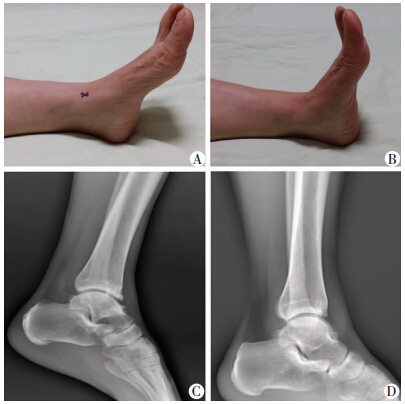 |
| A:术前踝关节背伸受限;B:术后踝关节背伸功能明显改善;C:术前X线片示胫骨前缘骨赘;D:术后X线片示骨性撞击因素去除 图 2 关节镜技术治疗前踝撞击综合征患者术前与术后大体功能比较及影像学观察 |
前踝撞击综合征是造成踝关节慢性疼痛的重要因素,可由胫骨和距骨前方骨赘或踝关节背伸致前方软组织撞击引起。骨赘的产生多见于踝关节创伤后引起的关节炎,最常见的部位是胫骨远端前唇,可以伴有相应的骨性结构突出于距骨颈前方,称为“kissing”骨赘,最常见的患者为职业足球运动员,因此又称为“足球踝”。典型的前方骨赘常导致踝关节前方痛,伴有踝关节活动范围减少,尤其是背伸受限,患者常主诉进行性的上下楼梯或爬山时关节不适感和不稳感。而软组织撞击多与滑膜组织肥厚增生相关。1950年,Wolintd描述了一个与膝关节半月板相似的软组织团块位于踝关节外侧沟内,并称之为“半月板”病变,它能引起疼痛、弹响、绞索等类似半月板损伤症状。组织学观察可以发现有滑膜炎改变并伴有纤维化。在本研究中同样发现踝关节前外侧滑膜软组织撞击最常见,与文献[3, 4]报道一致,并存在8例踝关节外侧沟内“半月板”样组织撞击。
前踝撞击引起踝关节慢性疼痛,严重影响踝关节功能和运动水平,降低患者的生活治疗,因此必须采取积极的治疗措施[5, 6]。传统的保守治疗方法有局部理疗、针灸、口服非甾体类药物以及改变患者的运动方式等多种措施,但疗效不确切[7, 8]。而踝关节镜手术具有切口小、恢复快,能直视下去除导致撞击的骨赘或软组织,避免切开手术观察不满意、手术创伤大、术后易导致关节粘连等不良症状影响关节功能,是治疗慢性踝关节疾病的最佳选择[9, 10, 11]。前踝撞击综合征进行踝关节镜手术的目的是去除影响关节活动的骨性或软组织撞击因素,或打磨软骨剥脱后的台阶状粗糙面,解除关节内功能紊乱及绞索因素,清理关节内的炎性致痛因子、软骨降解微粒、大分子成分、软骨磨损后的碎屑和微结晶,以及游离体,阻断病变的恶性循环,改善内环境紊乱,大多数患者术后症状缓解、踝关节功能改善,有效提高了患者生活质量,延缓疾病的进展[12]。
前踝撞击综合征行踝关节镜手术时,由于间隙小,又有骨赘,操作宜小心谨慎。关节镜插入时,先用生理盐水扩充踝关节,取纵行的小皮肤切口,分离深部时注意不要损伤软骨组织,置入关节镜经过踝关节前部时不要损伤距骨顶,首先能让镜头看到刨削头,清理滑膜及前外侧瘢痕纤维组织后,关节内操作空间明显增大,识别胫骨前缘和距骨上方的骨赘,最好能清楚地看到胫骨前缘和距骨骨赘全貌。使用磨钻清除骨刺,直到可以看到胫骨前缘的骨皮质,这可以很容易从骨刺中的松质骨看出,使用直径3.5 mm直径磨头打磨胫骨前缘。如果切到了正常关节面,可以看到“椰子果肉”样的软骨。要注意镜头反复在两个切口交换,可以在不同的角度看到前踝关节撞击的因素,便于及时处理,同时要在踝关节被动背伸和跖屈活动时动态观察胫骨和距骨前缘有无撞击情况。具体来说,术中操作应注意以下几点:①入路切口的选择。前内侧入路最好紧靠胫前肌腱的软点开口,紧靠肌腱作切口可以避免隐神经的损伤,入路也不宜太靠内侧,否则不利于探查内侧沟。前外侧入路可以在前内侧关节镜直视下建立,注意保护腓浅神经,可以用镜子光源照明可能的入路皮肤,自外侧插入针头,确定位置后做皮肤切口,然后钝性分离至关节内。②要仔细探查踝关节的各个部位。反复观察外侧的胫腓关节、内侧的胫距关节是否有残余的软组织撞击,探查有无残留的游离体。游离体多卡于内侧的胫距关节间隙并包裹于滑膜组织中。要彻底清除撞击组织,摘除关节内游离体。切除前踝滑膜组织时,刨削口最好背向踝前,避免误伤足背动脉。③牵引。我们一般使用助手徒手牵引,可以在踝关节的各个方向牵引,需要引起注意的是要避免牵引过度时关节囊紧张,易损伤腓浅神经,同时前踝空间变窄不利操作。④术毕时应反复活动踝关节,并再次于镜下观察前踝是否残留撞击因素,确认撞击因素解除后缝合切口,敷料覆盖后弹性绷带包扎,一般无需放置引流。
本研究排除了合并严重骨关节炎、关节间隙狭窄的病例,一般关节软骨损伤程度较轻,当关节镜手术去除了导致前踝撞击的骨赘及软组织后,取得了较好的临床效果,本研究的优良率达到了87.5%。但是我们在临床上也发现如果前踝撞击因素长时间未去除,关节内滑膜及纤维软组织瘢痕增生严重,进一步造成软骨损伤,关节间隙逐渐狭窄,此时行镜下微创手术比较困难,也难以取得满意的疗效。因此,我们建议应早期进行踝关节镜手术,尽早去除撞击因素,改善关节功能[13]。同时选择合适的病例,严格掌握关节镜的手术指征,以提高患者满意度,取得更良好的临床效果。
总之,采用关节镜技术治疗前踝撞击综合征,能够对病变进行全面处理,且创伤小,恢复快,是一项疗效肯定且可重复性高的技术方法。
| [1] | Brennan S A, Rahim F, Dowling J, et al. Arthroscopic debridement for soft tissue ankle impingement[J]. Ir J Med Sci, 2012, 181(2): 253-256. |
| [2] | Wu W T, Chen Z W, Zhou Y C. Clinical application of arthroscopy in the diagnosis and treatment of anterior impingement syndrome of the ankle joint in physical workers[J]. Saudi Med J, 2012, 33(10): 1087-1092. |
| [3] | Messerli B, Harrast M. Evaluation and treatment of anterolateral ankle impingement syndrome[J]. PM R, 2011, 3(8): 776-780. |
| [4] | Duncan D, Mologne T, Hildebrand H, et al. The usefulness of magnetic resonance imaging in the diagnosis of anterolateral impingement of the ankle[J]. J Foot Ankle Surg, 2006, 45(5): 304-307. |
| [5] | Kim H K, Jeon J Y, Dong Q, et al. Ankle arthroscopy in a hanging position combined with hindfoot endoscopy for the treatment of concurrent anterior and posterior impingement syndrome of the ankle[J]. J Foot Ankle Surg, 2013, 52(6): 704-709. |
| [6] | Rouvillain J L, Daoud W, Donica A, et al. Distraction-free ankle arthroscopy for anterolateral impingement[J]. Eur J Orthop Surg Traumatol, 2014, 24(6): 1019-1023. |
| [7] | Pesquer L, Guillo S, Meyer P, et al. US in ankle impingement syndrome[J]. J Ultrasound, 2014, 17(2): 89-97. |
| [8] | Parma A, Buda R, Vannini F, et al. Arthroscopic treatment of ankle anterior bony impingement: the long-term clinical outcome[J]. Foot Ankle Int, 2014, 35(2): 148-155. |
| [9] | Jacobson K, Ng A, Haffner K E. Arthroscopic treatment of anterior ankle impingement[J]. Clin Podiatr Med Surg, 2011, 28(3): 491-510. |
| [10] | Hassan A H. Treatment of anterolateral impingements of the ankle joint by arthroscopy[J]. Knee Surg Sports Traumatol Arthrosc, 2007, 15(9): 1150-1154. |
| [11] | 彭旭, 段小军, 杨柳. 关节镜下切除症状性距后三角骨的近期临床疗效分析[J]. 第三军医大学学报, 2012, 34(22): 2326-2328. |
| [12] | Murawski C D, Kennedy J G. Anteromedial impingement in the ankle joint: outcomes following arthroscopy[J].Am J Sports Med, 2010, 38(10): 2017-2024. |
| [13] | Tol J L, Verheyen C P, van-Dijk C N. Arthroscopic treatment of anterior impingement in the ankle [J]. J Bone Joint Surg Br, 2001, 83(1): 9-13. |



