2350001 福州,福建医科大学:附属协和医院眼科
2Department of Ophthalmology,Affiliated Union Hospital of Fujian Medical University,Fuzhou,Fujian Province,350001,China
知觉性外斜视又称废用性外斜视,常由于多种原因导致先天性或获得性单眼视觉障碍,在辐辏反射未发育或功能减退时,使双眼知觉性融合受到部分或完全破坏而形成的外斜视[1]。主要的治疗手段是在病因治疗的基础上行手术矫正[2]。但由于病因多样化且难以去除、双眼视觉对眼位约束作用减弱或丧失、斜视度较大等特点,术后眼位回退可能性大,是否存在手术价值及手术方式如何选择常常困扰临床医师。外直肌超常量后徙在近年来广泛应用于某些外斜视治疗并取得了不错的疗效[3],现对在我院行外直肌超常量后徙固定联合内直肌缩短术的知觉性外斜视患者手术方式及术后疗效做如下分析总结,探讨该术式的应用价值。
1 资料与方法 1.1 一般资料收集2012年5月至2013年9月在福建医科大学附属协和医院眼科行改良外直肌超常量后徙术的知觉性外斜视患者,随访资料完整。共12例,男性8例,女性4例,年龄12~46(23.92±9.26)岁。病程:2~ 20(9.27±6.67)年。外斜视度数:角膜映光法-20°~ -45°(-35.42±8.50)°;Krimsky法:-50△~-105△(-80.00±15.52)△。视功能:1例仅有不稳定的单眼固视功能,11例无固视功能。纳入标准:诊断为知觉性外斜视,采用外直肌超常量后徙固定联合内直肌缩短术,随访资料完整,可找到明确的斜视病因,所有患者眼位偏斜出现于视力下降之后,双眼视力存在显著差异,常用视力良好眼注视,斜视恒定在注视不良眼[4],术前患眼最佳矫正视力11例低于0.1,1例低于0.3。排除标准:视力障碍病因不明、发病年龄不确定者,二次斜视手术者。
1.2 术前检查所有患者术前常规检查裸眼视力及最佳矫正视力,裂隙灯检查眼前节,直接眼底镜及眼底照相检查眼底。12岁以下屈光不正患者以10 g/L阿托品眼膏麻痹睫状肌验光,12岁以上患者以复方托吡卡胺滴眼液点眼6次放松睫状肌验光。斜视度检查采用33 cm处角膜映光法、三棱镜(Krimsky)法。眼球运动及牵拉试验检查肌肉功能有无限制或减弱。测定斜视术前患眼固视功能;YZ23B同视机(苏州六六视觉股份有限公司)检查三级视功能;Worth四点试验检查同时知觉;数字化立体视觉图(颜少明第2版)测融合知觉及近立体视功能。
1.3 手术方法14岁以下不能配合患者采用静脉吸入复合全麻手术,14岁以上患者采用盐酸奥布卡因滴眼液表面麻醉手术。术眼选择视力较差、眼位偏斜眼。行弧形结膜切口,分离并勾取外直肌,肌止端剪断直肌,6-0可吸收线缝合固定外直肌于原肌止点后12.0 mm的巩膜表面;同样分离暴露出内直肌,从肌止点向后测量出需要截除的内直肌长度,截断内直肌,并将其重新固定于原肌止点。缩短的内直肌以6.0 mm为设计基础值,于术中坐位行映光、交替遮盖检查,调整内直肌缩短量。术中眼位正位及欠矫者加行内直肌反折术,术中眼位过矫>+5°加行内直肌悬吊术,控制术毕眼位在大约+5°。倘若内直肌缩短达到最大量仍无法达到对术毕眼位的要求,则考虑将剩余斜视度通过对侧眼外直肌后徙矫正,本组病例均未行对侧眼外直肌后徙。控制术后眼位为+5°。
1.4 术后观察随访时间13~27个月,以末次随访时间为准。斜视度检查:① 33 cm处映光法测眼位;②三棱镜法测量斜视角。眼球运动检查:用手电置于眼前约50 cm 处,嘱患者头部不动,眼球做追随灯光运动,在外展方向上测量颞侧角膜缘到外眦角距离。双眼外观检查:标尺测量睑裂宽度、眼球突出计测量眼球突出度。视功能检查:①检查患者斜视手术后患眼固视功能改善情况;②YZ23B同视机(苏州六六视觉股份有限公司)检查三级视功能;③ Worth四点试验检查同时知觉;④数字化立体视觉图(颜少明第2版)测融合知觉及近立体视功能。
1.5 治愈标准功能治愈:眼位在任何情况下均正位或有少量隐斜(≤±8△),有融合,有中心凹立体视≤60″或黄斑或周边部立体视;临床治愈:无双眼单视功能,仅获得外观上的改善,第一眼位±15△以内。
2 结果 2.1 眼位术后长达13~27个月的随访中,12例患者33 cm处角膜映光法测量术眼映光点均正位(图 1)。三棱镜Krimsky法测术后斜视度(表 1),12例患者斜视度均控制在<±15△,100%达临床治愈,其中斜视度0△~-5△ 者10例,-6△~-10△者2例。
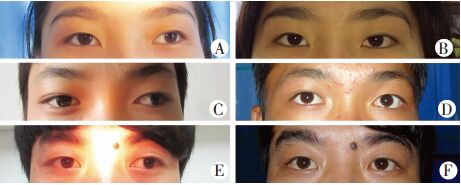
|
| A:病例1术前;B:病例1术后13个月随访;C:病例2术前;D:病例2术后27个月随访;E:病例3术前;F:病例3术后13个月随访 图 1 知觉性外斜视患者行外直肌超常量后徙固定联合内直肌手术前后眼位对比观察 |
12例患者术眼外转时颞侧角膜缘到外眦角距离5.0~6.0(5.42±0.49)mm,有一定程度的外转受限。进而调查眼球外转不足是否对患者生活造成影响,1例患者表示外转不足在生活中有轻度影响,11例患者表示该现象未造成生活中的困扰。
2.3 外观睑裂长度:26.4~28.2(27.43±0.82)mm;睑裂宽度:7.0~7.6(7.46±0.24)mm。眼球突出度:12~13(12.54 ±0.40)mm。未见明显眼球突出,睑裂大小无明显异常。12例患者对术后外观均满意。
2.4 视功能表 2中,A组提示斜视术前12例患者斜视眼无固视功能或固视功能不稳定,呈单眼抑制状态,同视机及颜氏数字化立体视觉图测试提示无双眼视。B组提示通过改良外直肌超常量后徙术,12例患者均由原来的固视功能差恢复到可有较为稳定的固视能力,仅有1例患者在颜氏数字化立体视觉图的融合知觉检查图中可疑具有一定程度的融合功能,但Worth四点试验及同视机检查提示上述患者仍无法获得明确的双眼视功能。
| 视功能 | 固视功能 | Worth四点试验 | 同视机 | 数字化立体视觉图 | |||||||
| 无 | 不稳定 | 稳定 | 2或3点 | 5点 | Ⅰ级 | Ⅱ级 | Ⅲ级 | 融合知觉 | 立体视筛查 | 立体视锐度800″ | |
| 术前 | 11 | 1 | 0 | 12 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 术后 | 0 | 0 | 12 | 12 | 0 | 0 | 0 | 0 | 1 | 0 | 0 |
外斜视的治疗中,同一眼直肌减弱术合并拮抗肌加强术是矫正眼位的有效方法[5, 6],目前治疗知觉性外斜视的手术方法众多,不少医师也采用外直肌后退+ 内直肌缩短术,但许多研究中对手术方法未做详细描述及量化[7]。本研究采用的外直肌超常量后徙固定联合内直肌缩短术统一将外直肌后徙量定为12 mm。外直肌超常后徙且其外转功能不丧失,与眼球功能赤道及眼肌与眼球的接触弧密切相关。直肌后徙没有超过功能赤道就不会引起肌肉功能障碍[8],肌肉作用方向在接触弧上便不会失去转动能力。功能赤道是4条眼直肌从起始点由后向前,刚开始与巩膜相切的点组成的连线,接触弧是肌肉解剖附着点到功能赤道的距离。外直肌接触弧长约12 mm[9],我们因此将后徙量定为12 mm,未超出功能赤道,保留了术眼旋转功能。
本研究中患者外斜度数均大于50△,外直肌超常量后徙达12 mm,相比7~8 mm[5, 6]的常规量手术能有效提升单条外直肌后徙可矫正外斜视度数的范围,尤利于大角度外斜视。确定了外直肌的后徙量,内直肌截除的范围是个性化手术的关键。我们将内直肌缩短基础量定为6 mm,据术中眼位适当加行折叠术、悬吊术使术毕眼位达到+5°。但需注意,大量截除水平肌会使实际操作中不好将肌肉固定于原肌止点,原则上内直肌截除量不超过8 mm[5, 6],本研究中得出的内直肌缩短范围在4.0~7.0 mm。此外,当加行反折术后仍然无法获得目标术毕眼位时,我们将考虑在健眼行适量外直肌后徙,本组病例均未行健眼外直肌后徙。在术眼选择上,由于知觉性外斜视通常单眼视力较差、单眼性斜视、双眼运动不对称,将斜视眼作为手术眼更为合理,也更易为患者接受。
术后随访13~27个月显示患者眼位可维持在基本正位(表 1),分析因素如下:①根据Capo等[10]研究结果,外直肌后徙固定术相对于后徙悬吊术,具有手术成功率高等优势,本研究的手术方式正是将外直肌通 过缝合固定于巩膜面,稳定了外直肌 后徙固定的位置,降低了眼位波动的可能性;②术毕眼位控制在+5°的轻度过矫状态从一定程度上控制了眼位回退的速度,利于眼位维持[11, 12];③若患者术前眼部检查提示有影响视力的危险因素(屈光不正等),我们都在术后有针对性地干预,尽量提高患眼的视觉质量,以期通过提高双眼视野的重叠范围,达到提高双眼视觉质量的目的,巩固远期眼位。
肌肉收缩产生带动眼球旋转力的大小与肌肉收缩力和力臂成正比[13]。眼球旋转中心到接触弧的距离相当于力臂,超常量后徙的外直肌没有超出功能赤道,力臂长度不变,但接触弧作为肌肉作用有效长度的基础,后徙时其变短使肌张力减小,且直肌后徙造成的肌肉松弛也导致肌张力降低,上述因素共同导致外直肌收缩力下降,眼球向外旋转力量相应减弱,因此本研究中接受外直肌超常量后徙的患者,术眼外转出现了不同程度的受限。但由于生活中眼球外转不足可以通过颈部转动补偿视野上的缺陷,故通过调查,多数患者认为该程度外转受限并未对生活造成不良影响。
形成并维持双眼视觉的条件包括:①中枢条件:双眼视野具有足够大的重叠部分,视中枢发育正常;②知觉条件:平衡的双眼黄斑注视力及正常视网膜对应,融合功能正常;③运动条件:双眼在各注视眼位能够协调运动[14]。各种原因引起的单眼视力下降使双眼视网膜上无法形成稳定的对应点,及辐辏反射障碍或融合机制的缺如或调节机制的减弱,均可降低对眼位的约束作用,使双眼正位不能保持。本研究患者知觉性障碍病因难以根除,术后检查显示均未重建明确的双眼视功能(表 2),其中有1例通过颜氏融合知觉图片的患者,Worth四点试验及同视机检查证实未获得双眼视觉,可能是猜测等原因造成的假阳性。知觉性斜视偏斜眼位若不干预可使斜视度有增大的趋势[4],双眼视野重叠部分的减少会加剧融合系统的抑制,手术矫正能增加重叠视野,助于控制因眼位偏斜带来进一步视功能破坏。
通过观察,术前没有或仅有不稳定固视功能的患者经过手术后,均可获得较好的固视能力,说明此手术方法在增强及稳定知觉性外斜视患者的眼球固视功能方面有临床意义。且手术患者没有出现由于过多的直肌后徙造成的睑裂增宽、眼球突出等眼面外观异常,满足了患者的美容需求,重塑了相对正常的解剖学眼位。
综上,外直肌超常量后徙固定联合内直肌缩短术具有如下优点:①对手术进行量化且设计合理,有临床可操作性;②扩大了单条外直肌可矫正的斜视度范围,减少了需要手术的肌肉数量;③稳定了外直肌后徙固定的位置,增加了手术的一次成功率;④术眼多为患眼,减少了健眼手术风险,患者易接受。该术式虽然可能造成一定程度的外转不足,但对患者的生活并未造成明显的困扰,且眼球外观、眼位维持良好,对较大度数的知觉性外斜视患者是一种切实可行、安全有效的治疗方法。鉴于样本量小,观察时间有限,长远疗效有待进一步观察。
| [1] | 陈霞, 赵堪兴, 郭新. 知觉性斜视264例临床观察[J]. 中国实用眼科杂志, 2009, 27(8): 877-879. |
| [2] | 郭长梅, 王雨生, 王为农, 等. 知觉性斜视的临床特征及手术治疗[J]. 眼科新进展, 2013, 33(1): 60-63. |
| [3] | Chang J H, Kim H D, Lee J B, et al. Supermaximal recession and resection in large-angle sensory exotropia[J]. Korean J Ophthalmol, 2011, 25(2): 139-141. |
| [4] | 胡聪, 刘桂香. 斜视诊断详解[M]. 北京: 人民卫生出版社, 2013: 81. |
| [5] | 李凤鸣. 眼科全书[M]. 北京: 人民卫生出版社, 1999: 2923-2925. |
| [6] | 孙卫锋, 韩惠芳, 刘素江. 继发性外斜视手术方式及术后眼位变化[J]. 中国斜视与小儿眼科杂志, 2010, 18(4): 152-158, 152. |
| [7] | 郭长梅, 王为农, 王雨生, 等. 外直肌超常量后徙在某些大角度外斜视矫正术中的应用[J]. 国际眼科杂志, 2009, 9(2): 325-327. |
| [8] | Urist M J. Exotropia with bilateral elevation in adduction. Ⅱ. Surgery[J]. Am J Ophthalmol, 1954, 38(2): 178-190. |
| [9] | American Academy of Ophthalmology. The Basic and Clinical Science Course: pediatric ophthalmology and strabismus. New York, 2011-2012[G]. New York: American Academy of Ophthalmology, 2012. |
| [10] | Capo H, Repka M, Guyton D. Hang-back lateral rectus recessions for exotropia[J]. J Pediatr Ophthalmol Strabismus, 1989, 26: 31-34. |
| [11] | Pineles S L, Rosenbaum A L, Demer J L. Changes in binocular alignment after surgery for concomitant and pattern intermittent exotropia[J]. Strabismus, 2008, 16(2): 57-63. |
| [12] | Choi J, Kim S J, Yu Y S. Initial postoperative deviation as a predictor of long-term outcome after surgery for intermittent exotropia[J]. J AAPOS, 2011, 15(3): 224-229. |
| [13] | 亢晓丽, 韦严. 如何理解外直肌超常量后徙术[J]. 中华眼科杂志, 2014, 50(7): 485-488. |
| [14] | 葛坚. 眼科学[M]. 第2版. 北京: 人民卫生出版社, 2010: 383-384. |



