前交叉韧带(anterior cruciate ligament,ACL)是膝关节的重要核心韧带和静力稳定结构,同时也是具有独特解剖与功能的动力性稳定结构[1]。ACL断裂损伤后将会丧失其对膝关节运动的制导及限制作用,导致关节运动瞬时中心的改变,同时造成关节的严重不稳,继发关节软骨、半月板及其他韧带结构的损害,将严重影响部队ACL损伤患者的身心健康及部队战斗力。目前有关陆地军训所致膝关节ACL损伤的伤情特点及诊疗效果的调查分析研究,国内外尚少见报道。本研究对2003年6月至2013年6月于我科手术治疗的部队ACL损伤患者233例(246膝)的伤情特点及诊疗效果进行回顾性调查分析,以期为陆地军训所致ACL损伤的积极预防、准确诊断、有效治疗及快速康复提供重要参考。
1 资料与方法 1.1 临床资料选取2003年6月至2013年6月于我科手术治疗的部队ACL损伤患者233例(246膝)的病历资料,包 括男性227例,女性6例,年龄18~45(24.5±7.9)岁; 单膝220例,双膝13例;受伤至手术时间为(2.8±2.1)个 月(3 d至5年);术前均依据病史、临床症状、体格检查及影像学(X线负重正、侧位片及MRI)检查明确诊断,并予手术证实。病例排除标准:①非陆地军训项目所致ACL损伤,比如车祸伤、高处坠落伤等;②合并其他部位损伤病例;③合并膝关节骨折病例。
1.2 方法本组患者术前均常规行MRI检查,结合病史、体征及MRI判断作出前交叉韧带损伤的判断,以关节镜诊断为标准。本组233例(246膝)前交叉韧带损伤患者在关节镜下利用胫骨侧挤压界面螺钉固定,股骨侧悬吊固定,采用自体腘绳肌腱重建前交叉韧带。采用回顾性研究方法,由专人收集和整理全部患者病历资料,查阅并记录患者性别、年龄、致伤训练项目、侧别与体位、病史经过、症状体征、影像学诊断(X线负重正、侧位片及MRI)、并发损伤、受伤至手术时间、手术术式与方法及手术前后国际膝关节评分委员会(the international knee documentation committee,IKDC)、Lysholm评分,其中IKDC评分对ACL损伤评估有较高准确性、有效性和敏感性,但不能反映患者基本生活状态;Lysholm评分能简单、直接、全面了解患者膝关节局部功能情况。由两位高年资专科医师独立统计分析其ACL损伤的致伤原因、机制特征、发生率、易损伤训练项目、主要确诊依据、常见合并损伤及术后疗效。
1.3 统计学分析采用SPSS 18.0统计软件,计量资料以x±s表示,采用t检验;计数资料以构成比、发生率表示,采用χ2检验。
2 结果 2.1 陆地军训所致ACL损伤的伤情特点本组233例ACL损伤患者的246膝中181例187膝 (76%)发生在非接触性运动中,常出现在落地、急停、扭转或者剪切运动时,包括跨越障碍训练、器械训练、篮球训练、足球训练及其他训练(高处坠落等)损伤,其中尤以跨越障碍训练发生ACL损伤者最多,共有106例(表 1)。单纯ACL损伤少见,常合并侧副韧带及半月板损伤。本组病例中,合并膝关节内侧副韧带损伤最多,共113例(45.95%),具体合并损伤类别见表 2。
| (%) | ||
| 训练项目 | 病膝数(n) | 构成比(%) |
| 跨越障碍 | 106 | 56.7 |
| 器械训练 | 32 | 17.1 |
| 足球训练 | 26 | 13.9 |
| 篮球训练 | 12 | 6.4 |
| 其他项目 | 11 | 5.9 |
| 合计 | 187 | 100 |
| (%) | ||
| 合并损伤 | 病例数(n) | 发病率(%) |
| 内侧副韧带 | 113 | 45.95 |
| 外侧半月板 | 92 | 37.4 |
| 内侧半月板 | 78 | 31.7 |
| 外侧副韧带 | 29 | 11.8 |
| 后交叉韧带 | 13 | 5.3 |
本组患者主要症状(表 3)有疼痛(82例)、自觉关节不稳或打软腿(181例)、关节卡索(42例)、关节肿胀积液(203例)。查体表现抽屉试验阳性201例,Lachmann试验阳性221例,麦氏征阳性91例,侧方应力试验阳性109例,浮髌试验阳性199例(表 4)。
| (%) | ||
| 查体试验 | 病例数(n) | 百分率(%) |
| 抽屉试验 | 201 | 81.7 |
| Lachmnann试验 | 221 | 89.8 |
| 麦氏征
| 91 | 37.0 |
| 侧方应力试验 | 109 | 44.3 |
| 浮髌试验 | 199 | 80.9 |
本组患者术前Lysholm膝关节功能评分为49~79(67.1±5.8) 分,终末随访时为87~97(89.9±3.2) 分,手术前后的差异有显著性(P<0.01)。233例(246膝)患者中,终末随访IKDC 评分:A 113 膝(45.9%) ,B 119 膝(48.4%) ,C 14膝( 5.7%)。
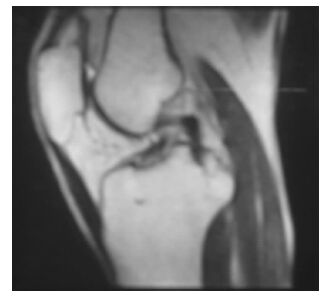
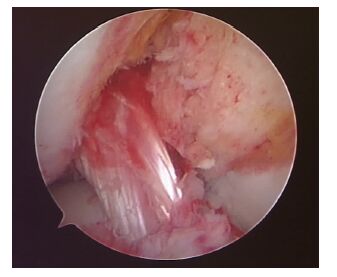
2.3 典型病例男性,22岁,新兵,因跨越400 m障碍训练落地时摔倒,右膝屈曲外翻外旋损伤,术前体格检查及MRI检查后诊断为:右膝前交叉韧带、内侧副韧带及内侧半月板三联损伤(图 1),予以关节镜下自体腘绳肌腱重建前交叉韧带(图 2),内侧半月板周缘损伤予以缝合,术后1年随访完全恢复伤前运动水平。
|
| 图 1 患者术前MRI示ACL信号消失 |
|
| 图 2 患者自体腘绳肌腱重建前交叉韧带 |
膝关节ACL和后交叉韧带为膝关节周围韧带中的核心,与其内、外侧副韧带共同成为维持膝关节稳定性的重要组织结构。因此,ACL对膝关节既有限制作用又有制导作用,主要表现为膝关节前向控制作用,防止过伸、前移,限制膝关节的内外旋。研究[2]表明,由于导致ACL的损伤因素同时参与膝关节其他周围韧带的损伤,因而常造成膝关节内侧直立不稳定、外侧直立不稳定、前直向不稳定及前外侧旋转不稳定等。
膝关节ACL损伤通常发生于膝关节异常活动过程中。实验发现,在膝关节生理活动中,ACL承受很小的负荷,相当于断裂时负荷的20%;但是在膝关节半屈曲位同时胫骨过度内旋时,如果再给予膝关节过度的内翻及外翻应力,此时ACL就承受着最高的负荷和张力,容易出现ACL断裂[3, 4, 5]。有文献[6]将ACL损伤按受伤的力学因素及并发损伤情况分成五类:①单纯ACL撕裂:常发生在强迫的伸膝力下伴股骨外髁前部与胫骨平台外侧相撞的损伤中;②合并内侧结构的损伤:常发生在膝关节屈曲一外旋(外翻外旋)中,如O’Donoghue三联症,即ACL、内侧副韧带和内侧半月板的合并损伤;③合并外侧结构的损伤:由屈曲一内旋力(内翻内旋)造成,可形成典型的Segond骨折;④同时合并内外侧结构损伤:受力复杂,由不同形式的旋转力及内一外翻应力造成;⑤合并PCL的损伤:多发生于膝过伸时合并对胫骨的后向撞击应力。
本研究通过对陆地军事训练所致233例(246膝)ACL损伤患者的伤情特点及诊疗效果的回顾性调查分析发现,ACL损伤多出现于非接触损伤中,以落地、斜切及急停动作最易导致ACL损伤。其军事训练项目中以跨越障碍训练最易发生ACL损伤,主要原因在于跨越障碍训练时膝关节屈曲位承受内外翻应力较多,关节旋转的幅度和频次远大于跑步等其他军事训练项目。另外,陆地军事训练引起的单纯ACL损伤较为少见,常合并内、外侧副韧带及半月板损伤,这主要是因为军事训练中容易出现膝关节屈曲位的非接触损伤,此时如果出现外翻外旋应力则极易发生内侧副韧带损伤;如果出现内翻内旋应力则易发生外侧副韧带或后外侧角损伤。
陆地军事训练所致膝关节损伤,应早期做出准确全面的诊断。首先,必须详细询问病史,明确损伤原因(训练项目)及受伤机制(动作体位)。部分ACL损伤的官兵在受伤瞬间会感觉到膝关节发出的断裂声,随即出现膝关节的疼痛肿胀及功能障碍,严重影响军事训练的实施。其次,应该详细进行体格检查,除了一般膝关节损伤后的功能受限、肿胀疼痛,还会表现出膝关节的明显不稳,Lachman试验及抽屉试验阳性;对于同时合并其他结构的损伤,如半月板、侧副韧带损伤及神经血管受损,应予重视其相关的体查检查。另外,需要常规进行必要的辅助检查,X线负重正侧位片对判断是否有ACL止点的撕脱骨折十分有意义;MRI由于其极高的软组织分辨率,通过膝关节斜矢状位和斜冠状位序列的扫描,对ACL损伤的诊断具有非常高的敏感度、特异度及准确度。在本组病例中,注重膝关节外伤患者的病史询问,并结合患者症状及体格检查,一般均可准确判断膝关节ACL损伤的伤情,同时结合MRI检查,其术前ACL损伤的确诊率可达95%以上。
陆地军事训练所致ACL断裂损伤的治疗原则应为适时手术治疗或功能康复锻炼,以增加其关节稳定因素,包括肌力、关节内外静力稳定结构等对维持膝关节功能的作用。近年研究显示,虽然有相当比例的膝关节不稳患者,在经过保守的肌力康复治疗后膝关节功能基本恢复正常,但客观的膝关节不稳定将引起关节的提前退变,因此推荐在技术条件允许的情况下对膝关节ACL断裂损伤应采取重建手术治疗[7]。这对陆地军事训练所致ACL断裂损伤的年轻患者更为必要,可尽早重建膝关节的力学稳定性,恢复膝关节的正常功能,避免进一步的膝关节软骨退变。
本组病例均采用关节镜下胫骨侧挤压界面螺钉固定、股骨侧悬吊固定、自体腘绳肌腱重建前交叉韧带,术中尽量保留前交叉韧带止点残迹,以有利于移植韧带的活化和生物力学功能的发挥[8, 9, 10, 11]。对合并半月板损伤的处理主要以部分有限切除、保守处理稳定的部分层裂损伤以及半月板缝合为主,术后按康复计划功能锻炼,按照国际膝关节评分委员会(IKDC)、Lysholm评分标准评价疗效,绝大部分患者完全恢复到伤前运动水平。对于合并韧带损伤的处理,其ACL-MCL损伤膝通常延迟MCL的手术治疗,首先支具保护和康复治疗直至恢复活动,随时记录MCL的愈合程度检查,适宜的患者可延期进行MCL重建;急性ACL合并后外侧角损伤者,采取早期干预,强调用加强或非加强方法修复后外侧角;急性ACL-PCL损伤(双交叉韧带损伤)者,一般不进行急诊重建,通常在伤后6~8周PCL可能会变紧,对此仅行ACL重建[12]。另外本组病例均非常强调术后规范康复功能锻炼,其主要措施包括:股四头肌或腘绳肌的训练、理疗、膝关节支具和护膝的应用等。其中最重要的内容是股四头肌的肌力训练及本体感觉的训练,强大的股四头肌及良好的肌肉神经反射将对膝关节的稳定期起到重要作用[13]。
总之,ACL损伤是较为严重的军事训练伤。本研究基于在我科手术治疗的部队患者伤情特点及诊疗效果进行了调查分析,但是本研究最大的不足是样本量不足且没有进行多中心研究,这需要在下一步的研究中予以补充和完善以更好地为降低部队官兵伤残率和非战斗减员服务,提高部队战斗力。
| [1] | Krogsgaard M R, Fischer-Rasmussen T, Dyhre-Poulsen P. Absence of sensory function in the reconstructed anterior cruciate ligament[J]. J Electromyogr Kinesiol, 2011, 21(1): 82-86. |
| [2] | Starr H M, Sanders B. Anterior cruciate ligament injuries in wakeboarding: prevalence and observations on injury mechanism[J]. Sports Health, 2012, 4(4): 328-332. |
| [3] | Nakamae A, Ochi M, Adachi N, et al. Far anteromedial portal technique for posterolateral femoral tunnel drilling in anatomic double-bundle anterior cruciate ligament reconstruction: a cadaveric study[J]. Knee Surg Sports Traumatol Arthrosc, 2014, 22(1): 181-187. |
| [4] | Piefer J W, Pflugner R T, Hwang M D, et al. Anterior cruciate ligament femoral footprint anatomy: systematic review of the 21st century literature[J]. Arthroscopy, 2012, 28(6): 872-881. |
| [5] | Mayr R, Rosenberger R, Agraharam D, et al. Revision anterior cruciate ligament reconstruction: an update[J]. Arch Orthop Trauma Surg, 2012, 132(9): 1299-1313. |
| [6] | Hashemi J, Chandrashekar N, Jang T, et al. An alternative mechanism of non-contact anterior cruciate ligament injury during jump-landing: In-vitro simulation[J]. Exp Mech, 2007, 47(3): 347-354. |
| [7] | van-Grinsven S, van-Cingel R E, Holla C J, et al. Evidence-based rehabilitation following anterior cruciate ligament reconstruction[J]. Knee Surg Sports Traumatol Arthrosc, 2010, 18(8): 1128-1144. |
| [8] | 吴波, 赵宗峤, 李士光, 等. 保留残迹对前交叉韧带移植物组织学变化的影响[J]. 解放军医学杂志, 2013, 38(5): 433-434. |
| [9] | Longino D, Clerk N, Fowler P J, et al. Technique in ACL reconstruction: Hamstring reconstruction[M]// Bonnin M, Amendola A, Bellemans J, et al. The Knee Joint: Surgical Techniques and Strategies. Paris: Springer, 2012: 195-202. |
| [10] | Mascarenhas R, Tranovich M J, Kropf E J, et al. Bone-patellar tendon-bone autograft versus hamstring autograft anterior cruciate ligament reconstruction in the young athlete: a retrospective matched analysis with 2-10 year follow-up[J]. Knee Surg Sports Traumatol Arthrosc, 2012, 20(8): 1520-1527. |
| [11] | Janssen R P, van-der-Velden M J, Pasmans H L, et al. Regeneration of hamstring tendons after anterior cruciate ligament reconstruction[J]. Knee Surg Sports Traumatol Arthrosc, 2013, 21(4): 898-905. |
| [12] | De-Miguel C E. ACL Reconstruction: Timing[M]//Doral M N, Sports Injuries: Prevention, Diagnosis, Treatment and Rehabilitation. Berlin: Springer, 2012: 369-372. |
| [13] | Papalia R, Franceschi F, Tecame A, et al. Anterior cruciate ligament reconstruction and return to sport activity: postural control as the key to success[J]. Int Orthop, 2015, 39(3): 527-534. |



