先天性肛门直肠畸形(congenital anorectal malformation,ARM)是儿童最常见的消化道畸形,发病率为1/1500~1/5000[1];其常伴发其他系统畸形,发生率约28%~72%。在肛隐窝位置无正常肛门开口即可诊断为先天性肛门直肠畸形。根据直肠盲端距离肛隐窝位置的高低可将其分为高位、中位和低位;低位ARM仅需一期手术成型肛门,而中高位ARM则需要分三期手术。因此准确判断直肠盲端的位置、直肠与邻近泌尿生殖器官之间的异常窦道、有无伴发其他系统器官畸形,成为ARM患儿手术方式选择和术后排便功能预后评估的关键[2]。只有综合考虑以上因素并采取合理的治疗措施,在修复肛门直肠解剖畸形的同时最大限度恢复正常的控便能力及泌尿生殖功能[3]。笔者收集了29例男性先天性中高位肛门直肠畸形病例,总结临床表现、辅助检查及伴发畸形情况,为手术方案选择及预后评估提供参考,现报告如下。
1 资料与方法 1.1 临床资料重庆医科大学附属儿童医院胃肠新生儿外科2013年1月至2014年9月收治的29例男性中高位ARM住院患儿,初诊年龄为5 h~51 d(平均3.06 d),包括ARM伴直肠尿道球部瘘12例(41.4%);伴直肠尿道前列腺部瘘6例(20.7%);伴膀胱颈部瘘2例(6.9%);不伴瘘管9例(31.0%)。
1.2 使用仪器倒立位摄片:GE Diffinium-8000;会阴部超声:日立 HI VISION Preirus超声诊断仪;结肠远端造影检查:Philips Essenta RC系统;骶尾部核磁共振:GE Signapopeller HD 1.5T Echospeed 型磁共振。
1.3 方法 1.3.1 直肠盲端位置的评估 1.3.1.1 倒立位摄片患儿出生12 h后开展此项检查,先头低卧位5~10 min,用手轻柔按摩腹部,使气体充分进入直肠。在会阴部相当于正常肛门位置的皮 肤上固定一金属标记,再提起患儿双腿倒置1~2 min[4]。 摄片后测量盆腔气体阴影与金属标记间的距离即代表直肠盲端的高度(图 1)。
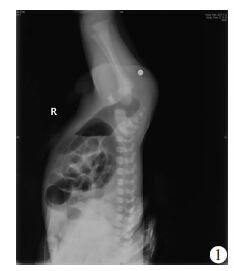
|
| 图 1 倒立位侧位片显示直肠盲端距离肛隐窝的距离20.0 mm |
患儿取头低臀高仰卧位,将高频探头轻轻置于肛门隐窝皮肤处,以直肠盲端内粪块或气体回声为参照,测量直肠盲端外缘至肛门皮肤距离[5],有瘘管者同时观察瘘管大小、长度及走向(图 2)。

|
| a:直肠盲端位置距离肛隐窝距离30.0 mm;b: 瘘管位置 图 2 会阴部超声显示直肠盲端距离肛隐窝距离24.0 mm |
将foley尿管放入横结肠双腔造瘘的造瘘远端肠管内并注气胀满球囊堵闭造瘘口,注入欧乃派克造影显示直肠盲端的位置及与邻近泌尿生殖器官异常瘘管的位置[6],必要时经尿道插管造影显影尿道及膀胱(图 3)。
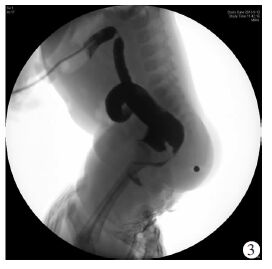
|
| 图 3 结肠造瘘口远端造影侧位片显示ARM伴直肠尿道前列腺部瘘 |
心脏彩超:了解心脏结构畸形;腹部彩超:了解泌尿生殖系统畸形;骶尾部MRI:了解脊柱脊髓畸形。
1.4 统计学方法应用SPSS 17.0软件,计量资料以x±s表示,两组数据间比较,采用配对t检验,多组数据间比较,采用方差分析;计数资料以率(p)表示,采用卡方检验对数据进行统计学分析。
2 结果 2.1 临床表现患儿出生后无胎粪排出或仅有少量胎粪从尿道排出,正常肛隐窝位置无肛门开口,伴有呕吐、腹胀等低位肠梗阻症状,29例患儿中,21例(72.4%)有腹胀;12例(41.4%)有呕吐;6例(20.7%)有尿道排粪便。
2.2 辅助检查/直肠盲端位置的评估比较患儿造瘘术前通过倒立位摄片、会阴部超声及结肠造瘘后远端造影检查,了解直肠盲端距肛隐窝的距离分别为(28.08±16.03)mm、(14.29±7.30)mm、(26.59±14.45)mm,并与Ⅱ期行经骶会阴肛门成型术时测量直肠盲端距肛隐窝的实际距离(27.54±15.96)mm作比较。经方差分析SNK-q检验,会阴部超声与倒立位摄片、结肠远端造影和术中测值均有显著性差异,P<0.05;倒立位摄片与结肠远端造影、术中测值均无显著性差异,P>0.05;结肠远端造影与术中测值无显著性差异,P>0.05。采用配对t检验,分别将倒立位摄片、会阴部超声及结肠造影的测值与术中测值配对比较分析,结果显示倒立位摄片和结肠远端造影与术中测值无显著性差异,P>0.05;会阴部超声与术中测值有显著性差异,P<0.05。
2.3 伴发畸形 2.3.1 先天性心脏结构畸形患儿初诊及Ⅱ期手术时分别行心脏超声检查了解心脏结构畸形,造瘘术前心脏超声检查发现:29例患儿中有24例存在心脏结构畸形,占82.8%,其中19例PDA、19例ASD、5例VSD。Ⅱ期手术时复查,19例PDA已有18例愈合,自愈率94.7%;19例ASD有12例愈合,自愈率63.2%;5例VSD有2例愈合,自愈率40.0%。经卡方检验,PDA与ASD、VSD自愈率均有显著性差异,P<0.05;ASD与VSD愈合率无显著性差异,P>0.05。
2.3.2 泌尿系统畸形29例患儿在造瘘术前行腹部超声检查,发现15例发现有泌尿系统的异常,发生率为51.7%;包括:肾盂扩张7例、肾积水4例、融合肾3例、一侧肾缺如1例。Ⅱ期手术时随访,7例肾盂扩张和4例肾积水恢复正常。
2.3.3 脊柱脊髓畸形29例患儿在Ⅱ期手术前均行骶尾部核磁共振检查,发现12例异常,包括:终丝脂肪变性5例、脊髓空洞2例、腰骶椎畸形2例、椎管内脂肪瘤1例、脊髓末端囊性病变1例、尾骨缺如1例。
3 讨论本组病例均为中高位ARM,29例伴泌尿系统异常瘘管瘘者有20例,但仅有6例在初诊时发现有粪质样物质从尿道口排出(6/20,30%),所以即使ARM伴有瘘的患儿也不一定能在初诊时发现胎便从异常瘘管排出。患儿生后初期没有明显的腹胀,胎便要通过瘘管排出所需要的腹腔压力不够;而且闭锁的直肠盲端常被一层漏斗状肌肉包绕,使得直肠远端萎瘪[7];如果胎便经过异常瘘管排出,腹腔压力必须达到一定程度才能克服直肠盲端肌肉包绕所产生的压力。膀胱颈部瘘患儿常常因为瘘管较粗大,胎便在膀胱内与尿液混合后很容易经尿道排出,而无明显呕吐、腹胀临床表现,本组2例膀胱颈部瘘患儿中,除1例腹部稍膨隆外,均无其他表现。无瘘患儿临床表现差异较大,与患儿就诊时间早晚有关,晚期患儿出现呕吐粪质样物、腹胀等低位肠梗阻表现。因此,ARM患儿临床表现对于ARM临床分型及手术方式选择并无特异性。
不同的ARM临床类型决定了手术方式的选择。而直肠盲端距肛隐窝的距离是临床分型的关键,也是选择一期还是分期肛门成型手术的关键。本组病例研究结果显示倒立位摄片及结肠造瘘远端造影更能准确地判断直肠盲端距肛隐窝的距离。本资料中倒立位摄片、结肠造瘘远端造影与术中测值的相关性分析,提示倒立位摄片对ARM伴瘘管位置判断准确性劣于造影检查,其主要原因可能与直肠盲端气体从异常瘘管排出,使得摄片时直肠内无气体影或气体影最高位与肛穴处金属标志物的距离大于实际距离。会阴部超声检查结果与术中测值有统计学差异,Choi等[8, 9]报道,影响超声分类准确性的原因之一是间距值偏小,因为超声检查时难免压迫肛穴皮肤,超声测量的间距值较实际值偏小1~3 mm。如加压过重,最大可偏小5 mm。因此超声检查时注意不要加压,避免超声测量间距值较实际值偏小而出现分类错误,进而导致首次手术方式的选择错误。在行Ⅱ期肛门成型术前做结肠造瘘口远端造影检查,不仅可以了解直肠盲端的准确位置,还可以显示异常瘘管开口的位置和走行,指导手术准确操作。但是结肠造瘘远端造影必须在完成结肠造瘘术后进行,所以患儿初诊时,特别是缺乏尿道异常排便的临床表现时,倒立位摄片仍然是比较准确判断闭锁直肠盲端位置的辅助检查手段,为确定采用一期成型手术还是分期手术提供重要的参考。
手术方式的选择,不仅要考虑直肠盲端的性质,患儿的发育情况及其对手术的耐受力也极为重要,尤其是对于早产儿、低体重儿及合并其他系统畸形的患儿来说,需要简化手术操作,争取分期手术。本资料中先天性心脏结构畸形和泌尿系统畸形为ARM伴发畸形前两位,因此在初诊时行超声检查等了解是否伴发严重心脏血管及泌尿系统等畸形是必须遵循的原则。ARM患儿术后排便功能不仅与肛门直肠畸形类型有关,同时与伴发畸形,特别是与伴发泌尿生殖系统及脊柱脊髓畸形有密切关系[10, 11]。虽然后矢状路经骶会阴肛门成型术可以让外科医生清楚地看到各种畸形的解剖,在直视下进行修补,并合理的处理直肠及泌尿生殖系统各器官间的复杂关系[12, 13]术非常成功的修复了肛门直肠畸形在解剖上的异常,患者术后仍可能发生大小便失禁的情况,因为除了局部解剖异常外,骶骨发育不良、神经支配缺陷、脊髓的异常都会影响术后排便功能的恢复[14, 15]。因此行骶尾部MRI检查,了解有无脊椎脊髓畸形等,是非常必要的。
综上所述,对中高位ARM的男性患儿来说,在未行结肠造瘘术前,倒立位摄片仍是比较准确判断直肠盲端位置的辅助检查,但要注意检查前尽可能减少体位不正、倒立时间过短等因素对直肠盲端位置判断的影响。在Ⅱ期肛门成型术前做结肠造瘘口远端造影检查,能更明确直肠盲端位置和异常瘘管情况,更好的指导手术。中高位ARM常常伴随其他系统器官畸形,术后排便功能不仅与ARM类型有关,同时与伴随的脊柱脊髓及泌尿生殖系统发育缺陷有密切关系。因此,在出生时就应该尽量明确这些畸形,便于病情的评估和手术方式及时机的选择,还可作为患儿术后排便功能预后评估重要参考指标。
| [1] | Levitt M A, Pena A. Imperforate anus and cloacal malformations[M]//Holcomb G W, Murphy J P. Ashcraft’s Pediatric Surgery. 4th ed. Philadelphia: W.B. Saunders, 2005: 468-490. |
| [2] | 施诚仁, 金先庆, 李仲智. 小儿外科学[M]. 4版. 北京: 人民卫生出版社, 2010. |
| [3] | Bischoff A, Levitt M A, Pena A. Update on the management of anorectal malformations[J]. Pediatr Surg Int, 2013, 29(9): 899-904. |
| [4] | 董其刚.介绍先天性肛门直肠畸形的新分类[J]. 中华小儿外科杂志, 1988, 9(5): 302. |
| [5] | 雷建明.高频彩超在小儿先天性肛门直肠畸形诊断中的应用[J].中国中西医结合外科杂志, 2010, 16(1): 69-70. |
| [6] | 张英杰, 王瑶, 刘爱萍. 经结肠造瘘口加压造影诊断直肠下泌尿道瘘的价值[J]. 中国医学影像学杂志, 2014, 22(5): 380-382. |
| [7] | Levitt M A, Pena A. Anorectal malformations[J]. Orphanet J Rare Dis, 2007, 2: 33. |
| [8] | Choi Y H, Kim I O, Cheon J E, et al. Imperforate anus: determination of type using transperineal ultrasonography[J]. Korean J Radiol, 2009, 10(4): 355-360. |
| [9] | Niedzielski J K. Invertography versus ultrasonography and distal colostography for the determination of bowel-skin distance in children with anorectal malformations[J]. Eur J Pediatr Surg, 2005, 15(4): 262-267. |
| [10] | Tsuda T, Iwai N, Kimura O, et al. Bowel function after surgery for anorectal malformations in patients with tethered spinal cord[J]. Pediatr Surg Int, 2007, 23(12): 1171-1174. |
| [11] | Arnoldi R, Macchini F, Gentilino V, et al. Anorectal malformations with good prognosis: variables affecting the functional outcome[J]. J Pediatr Surg, 2014, 49(8): 1232-1236. |
| [12] | Pena A, Hong A. Advances in the management of anorectal malformations[J]. Am J Surg, 2000, 180(5): 370-376. |
| [13] | Pena A, Levitt M A. Anorectal malformations[M]// Stringer M D, Oldham K T, Mouriquand P D. Pediatric Surgery and Urology: Long term outcomes. 2nd ed. Cambridge: Cambridge University Press, 2007: 401-415. |
| [14] | Davies M C, Creighton S M, Wilcox D T. Long-term outcomes of anorectal malformations[J]. Pediatr Surg Int, 2004, 20(8): 567-572. |
| [15] | Levitt M, Falcone R, Pena A. Pediatric Fecal Incontinence[M]//Ratto C, Doglietto G B. Fecal Incontinence: Diagnosis and Treatment. Milan: Springer-Verlag, 2007: 341-350. |



