人体排尿与控尿生理是一个极其复杂的过程,涉及全身多个系统、组织与器官,它们的正常与协调工作是完成正常控尿与控尿生理的基础[1]。应用B超或CT等形态学手段仅局限于解剖方面,对于下尿路功能,目前真正能用于评估的唯一手段是尿动力学。对于复杂的下尿路排尿功能障碍患者,普通尿动力学检查存在一定的缺陷,它无法直观评估膀胱、尿道和盆底在储尿和排尿阶段的位置和形态,无法准确评判女性尿失禁患者的膀胱下降分类、漏尿证实、膀胱输尿管反流判断、上尿路积水扩张病变。影像尿动力学检查通过结合X线片和超声影像与尿动力学检查同步进行,可以弥补上述缺陷,尤其是在神经源性膀胱患者中下尿路影像动力学测定与上尿路影像学相结合对于尿路病理生理状态评估、治疗决策制定、疗效判断及长期随访中具有重要的作用[2]。本研究收集本院2014年1-7月因下尿路排尿功能障碍而在我科行影像尿动力检查239患者作影像尿动力诊断分析,初步探讨下尿路排尿功能障碍患者尿动力诊断特点及常见病因,并就典型影像尿动力检查作相应分析,讨论影像尿动力检查在复杂下尿路排尿功能障碍患者对比普通尿动力学检查在疾病诊断和治疗决策制定中的优势。 1 资料与方法 1.1 一般资料
所有患者来自西安交通大学医学院第一附属医院泌尿外科2014年1月至2014年7 月门诊或住院部,其中门诊患者169例,住院患者70例,男性165例,女性74例,年龄13~91(62.11±3.58)岁。纳入标准:①存 在下尿路排尿功能障碍≥6个月。②期间未接受膀胱、尿道干预措施(包括针对肾盂、膀胱、尿道的手术或操作干预或药物治疗)。排除标准:①脑血管意外≤6个月。②膀胱或尿道感染处于急性期。③患者无法正确配合完成尿道力学检查操作。④对碘过敏患 者。⑤存在严重凝血功能障碍。⑥严重精神疾患。患者检查前均严格告知检查风险并签署知情同意书。 1.2 检查设备
患者均采用Laborie公司生产的尿动力学分析仪和深圳惠康公司生产的X线检查床对患者进行影像尿动力检查。尿动力仪(包括尿流率计、压力传感器、牵引器速度、灌注泵)定期专人校准。影像检查造影剂为泛影葡胺(76%,20 mL,上海旭东海普药业)。 1.3 检查方法
研究由1位尿动力检查技师按照中华医学会泌尿外科学分会《尿动力学检查操作指南(2010版)》标准进行[3],由1位临床医师独立诊断完成。
检查体位为坐位或半卧位,灌注介质为稀释的15%泛影葡胺盐水(在400 mL生理盐水中加入100 mL 76%的泛影葡胺)。灌注速度一般采用中速灌注(50~60 mL/min),神经源性膀胱患者及怀疑有低顺应性膀胱者行低速灌注,需诱发排尿或可能存在的逼尿肌过度活动采用高速灌注。排尿时取45°斜坐位摄取影像资料。检查内容包括充盈期膀胱压力测定、排尿期压力-流率测定、同步影像透视、定点摄取动态观察膀胱、尿道的实时变化、静息尿道压力测定。检查过程中记录残余尿量、膀胱感觉、稳定性、顺应性、膀胱容量、排尿压力-流率、尿量。 2 结果 2.1 神经源性膀胱患者尿动力分析
239例患者中因存在明确神经系统病变而出现排尿功能障碍经尿动力学检查确定为神经源性膀胱患者32例(13.39%),结果提示:①逼尿肌反射亢进伴急迫性尿失禁8例,其中3名患者存在6个月以上脑血管意外病史,1例患者有帕金森病21年,2例患者存在阿尔茨海默病,经神经内科诊断为老年性痴呆,1例患者存在出生后发现骶脊膜膨出,行膨出脊膜切除+神经松解术;1例患者因子宫颈癌行子宫根治性切除。②逼尿肌收缩无力伴尿性尿潴留24例,其中16例患者既往有糖尿病史,12例患者目前血糖控制正常,4例患者血糖控制不佳。急性感染性多发性神经根炎患者2例,酗酒患者2例,药物滥用患者1例,高空坠落致腰或骶髓损伤3例。③存在膀胱感觉缺失/减退17例(男性2例、女性5例),其中糖尿病患者13例,酗酒患者2例,高空坠落致骶髓损伤2例。④影像尿动力学提示存在单侧输尿管反流1例(图 1),患者高空坠落伤致腰1、2椎体骨折。双侧输尿管反流7例,其中1例患者存在出生后发现骶脊膜膨出,行膨出脊膜切除+神经分解术;3例患者存在6个月以上脑血管意外病史。1例患者有帕金森病,2例患者存在阿尔茨海默病。⑤逼尿肌膀胱颈协同失调2例,其中1名患者存在出生后发现骶脊膜膨出,行膨出脊膜切除+神经松解术,另1例患者高空坠落致腰髓损伤。逼尿肌尿道外括约肌协同失调3例,其中2例患者高空坠落致骶髓损伤,1例患者急性感染性多发性神经根炎。
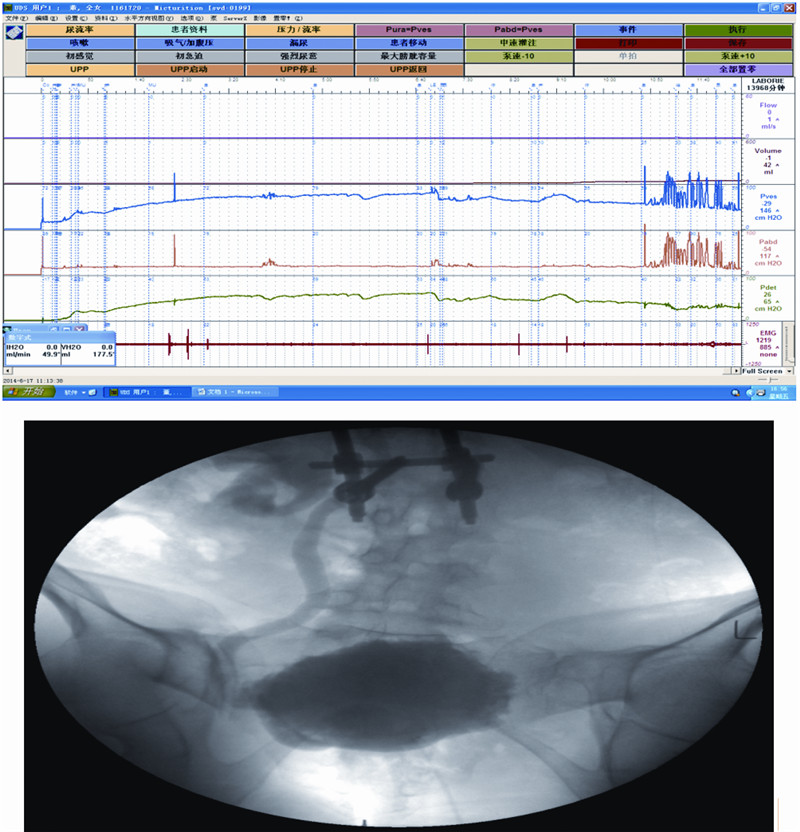 |
| A:影像尿动力检查结果;B:X线片表现 患者,女性,62岁。坠落伤后腰1、2椎体骨折术后排尿困难、尿失禁、大便干燥困难3年。发现双肾积水行留置导尿4 d。 储尿期膀胱感觉增强,顺应性明显降低,当灌注约32 mL时,膀胱内压即达40 cmH2O,膀胱稳定,逼尿肌无明显无抑制性收缩,当灌注约 52 mL,膀胱内压达53 cmH2O后,可见右侧输尿管反流。当灌注约132 mL时,膀胱内压达64 cmH2O后,开始漏尿。膀胱最大测压容积减小,共灌注约177 mL。排尿期逼尿肌收缩无力,尿道括约肌未见开放,腹压明显升高,靠腹压排尿,尿流率极低 图 1 L1、L2脊髓损伤患者影像尿动力学检查结果 |
结果显示脑桥以上病变(脑血管意外、帕金森病或阿尔茨海默病)主要表现为逼尿肌过度活动,很少发生逼尿肌括约肌协同失调,常表现为逼尿肌反射亢进伴急迫性尿失禁,伴或不伴有输尿管反流,而糖尿病患者因主要损伤周围神经,故而表现为逼尿肌收缩力弱伴慢性尿潴留,常出现膀胱感觉缺失或减退。骶髓或骶髓以上脊髓损害常表现为逼尿肌过度活动,常伴逼尿肌括约肌协同失调和输尿管反流。 2.2 非神经源性排尿功能障碍患者尿动力分析
非神经源性膀胱尿道功能障碍患者共203例(男性147例、女性56例)。其中膀胱出口梗阻131例(男性124例、女性7例),男性膀胱出口梗阻中,梗阻原因为前列腺增生患者有113例,1例尿道结石,10例尿道狭窄,前列腺增生患者主要表现为膀胱颈部开放不全,尿道狭窄段在尿道造影中可以清楚显影。女性膀胱出口梗阻前尿道梗阻1例,临床考虑尿道处女膜综合征,后尿道梗阻6例,考虑膀胱颈部纤维化。压力性尿失禁41例(男性3例、女性38例),3例男性患者2例均为TURP术后(图 2),1例患者为前列腺癌根治术后。女性压力性尿失禁38名患者,Ⅰ型1例,Ⅱ型33例(图 3),Ⅲ型4例。单纯逼尿肌过度活动11例(男性 8例、女性3例),男性患者均存在Ⅲ型前列腺炎。3例 女性患者考虑原发性膀胱过度活动症。逼尿肌收缩力弱10例(男性6例、女性4例),逼尿肌收缩无力、靠腹压排尿10例(男性6例、女性4例),以上患者原因不明。影像尿动力检查提示排尿期膀胱颈部完全开放76例,部分开放129例,膀胱颈部未见开放34例。
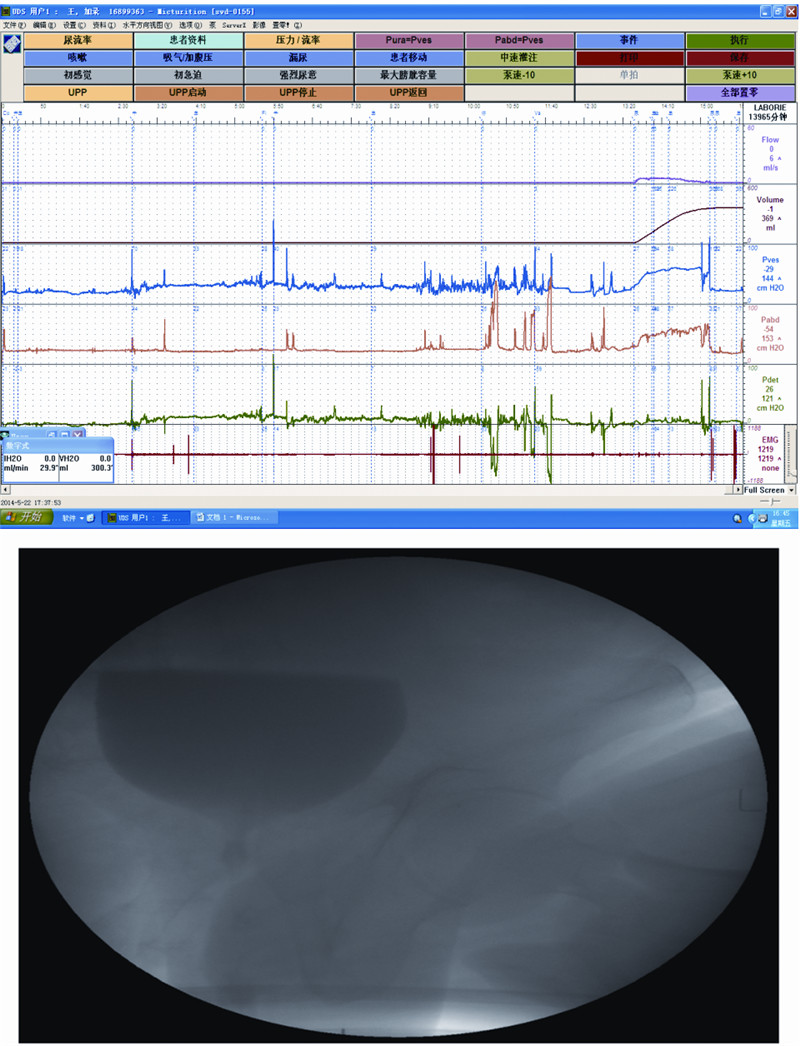 |
| A:影像尿动力检查结果;B:X线片表现 患者,男性,51岁。前列腺电切术后并尿失禁半年。行影像尿动力检查:测压管插入膀胱不顺利,灌注过程中有干扰,反复调整测压管。储尿期膀胱感觉正常,顺应性良好,膀胱稳定,逼尿肌无明显无抑制性收缩,可见膀胱颈部呈开放状态,未见反流,膀胱最大测压容积正常。当灌注约300 mL时,用力增加腹压使膀胱内压增加71 cmH2O后,开始有漏尿现象。排尿期逼尿肌收缩无力,膀胱颈部开放正常,尿流率低,腹压升高,靠腹压排尿,未见输尿管反流 图 2 TURP术后BlaivasⅡ型尿失禁男性患者影像尿动力检查结果 |
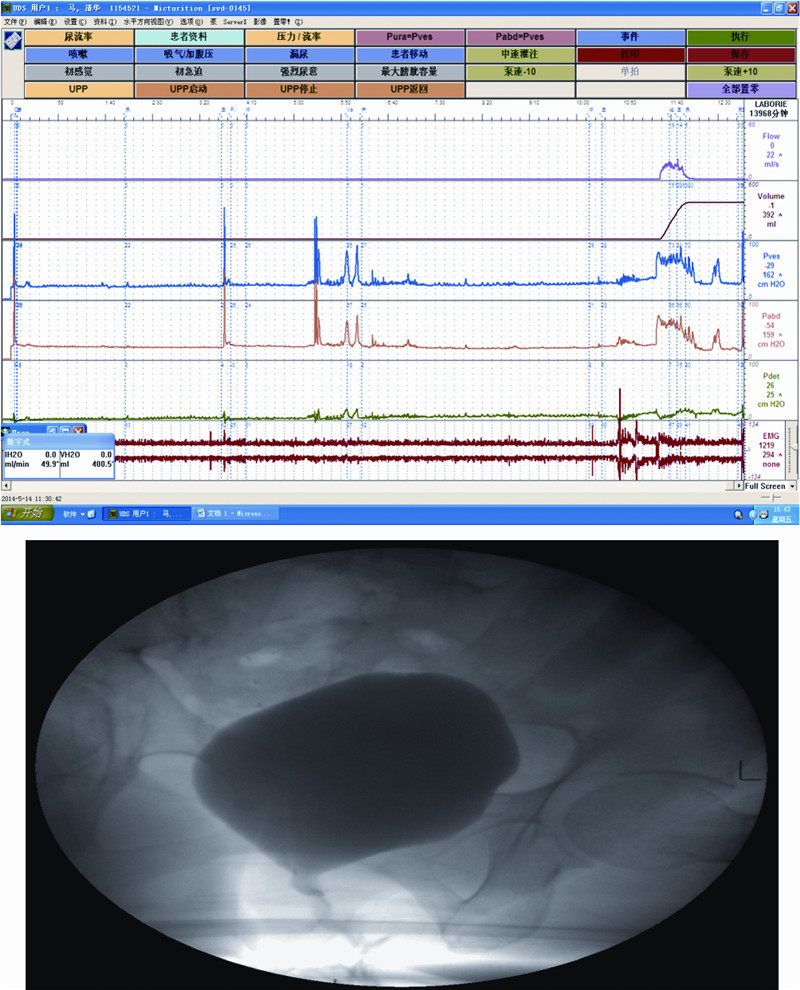 |
| A:影像尿动力检查结果;B:X线片表现 患者,女性,61岁。用力活动后尿液不自主流出10年,加重20 d。行影像尿动力检查:膀胱感觉正常,顺应性良好,膀胱稳定,逼尿肌无明显无抑制性收缩,未见反流,膀胱最大测压容积正常。当灌注约200 mL时,用力增加腹压使膀胱内压增加 61 cmH2O 后,开始有漏尿现象(即ALPP≥61 cmH2O),应力状态下膀胱颈和近端尿道开放、膀胱基底部下降。 排尿期逼尿肌收缩力正常,未见输尿管反流,尿流率基本正常,检查前测自由尿流率正常 图 3 BlaivasⅡ型尿失禁女性患者影像尿动力检查结果 |
膀胱及尿道功能未异常4例(均为女性)。考虑患者心源性因素导致自觉下尿路排尿障碍症状。 3 讨论
下尿路症状对于一切潜在的原因均不具备特异性[4]。表现相似的排尿障碍并不能告诉我们较差的排尿功能是源于膀胱出口梗阻还是逼尿肌收缩力减弱,要弄清原因,必须要通过尿流动力学检查以测量逼尿肌和流出道功能特征来努力再现下尿路症状。然而,下尿路排尿功能障碍的病因又是非常复杂的,普通尿动力学检查对于复杂的排尿功能障碍病因判断(如前列腺术后排尿困难、梗阻伴尿失禁、神经源性排尿功能障碍、下尿路梗阻伴肾积水、女性排尿困难、可控尿流改道术后复查)缺少同步影像证据,即便再次进行膀胱、尿道造影来弥补,也无法获得同步压力数据。影像尿动力学检查通过同步X线显影,可观察解剖异常、
分析压力参数与影像之间的关系,解决了普通尿动力学检查仅仅从功能学上,而不能从形态学上同步印证、解释疾病诊断的弊端。
通过分析239例下尿路排尿功能障碍患者有32例患者确定为神经源性膀胱患者的病因发现:①存在明确的神经系统病变而又出现下尿路排尿功能障碍者必须要充分考虑神经源性膀胱的诊断。②根据神经系统病变的部位及程度不同,神经源性膀胱具有不同的临床表现,在影像尿流动力学上存在不同的表现特点[5],我们分析认为:脑桥以上病变(脑血管意外、帕金森病或阿尔茨海默病等)尿流动力学上主要表现为逼尿肌过度活动伴急迫性尿失禁,很少发生逼尿肌括约肌协同失调,伴或不伴有输尿管反流,究其原因,可能与脑桥以上神经损伤主要是损伤了大脑的皮质抑制中枢,而脑桥排尿中枢常常保存完整,因而主要体现出大脑皮质无法感知膀胱充盈,不能随意控制储尿和排尿,在临床治疗决策里以抑制膀胱逼尿肌过度活动作为主要治疗方法,可以采用M受体阻滞剂或膀胱壁注射肉毒素来进行治疗[6]。而糖尿病患者因主要损伤周围神经,故而常表现为逼尿肌收缩力弱伴慢性尿潴留,常伴随膀胱感觉缺失或减退[7]。骶髓或骶髓以上脊髓损害尿流动力学表现复杂多变。骶上脊髓损伤患者,中枢调节排尿的下行通路受阻,这种协调膀胱、肠道、括约肌功能的反射通路被打乱,同时可能存在上行通路中断,括约肌的保护性反射以及中枢对逼尿肌自主的反射的抑制作用消失,常表现为逼尿肌高压,逼尿肌括约肌协同失调和输尿管反流,严重者导致肾功能不全,甚至尿毒症[8]。这在临床治疗过程中需要引起足够的重视,影像尿动力学检查能清晰、准确反映是否存在输尿管反流以及积水的严重程度,准确记录出现反流的时间,以探究其肾积水的原因。输尿管反流分为低压反流、高压反流、无反流。高压反流的特征为充盈期压力>40 cmH2O,顺应性明显降低。低压反流充盈期膀胱内压力<20 cmH2O即出现反流[9]。低顺应性膀胱有膀胱形态改变,有的已经形成梨形膀胱、圣诞树样膀胱、膀胱憩室等,这主要与神经损伤有关。逼尿肌尿道内括约肌协同失调的典型表现是逼尿肌收缩或反射性收缩时,膀胱颈不开放,尿流率低或无尿流;逼尿肌尿道外括约肌协同失调的典型表现是逼尿肌收缩或反射性收缩时,膀胱颈开放,尿道外括约肌不开放,尿道外括约肌肌电图活性增加,尿流率尿流率低或无尿流,但当逼尿肌压力下降时,肌电图活性降低,出现短暂的排尿现象[10]。
分析非神经源性排尿功能障碍的病因,膀胱出口梗阻无疑占据首要的位置[11],结合影像学检查,可以明确梗阻的部位,辨别梗阻属于动力学梗阻还是机械性梗阻。对于复杂(下尿路梗阻伴尿失禁)、前列腺术后尿失禁原因复杂[12],可能为真性尿失禁、充溢性尿失禁、急迫性尿失禁、混合性尿失禁,同步影像可协助明确诊断。如逼尿肌未见收缩,尿道膜部即处于开放状态,尿失禁的原因可能与尿道括约肌损伤有关。对于Ⅰ~Ⅱ型女性压力性尿失禁(解剖型压力性尿失禁、盆底肌肉松弛膀胱尿道下移所致):尿道下移、膀胱尿道后角、同步影像透视造影剂进入尿道时压力测定大于60 cmH2O。对于Ⅲ型压力性尿失禁(尿道固有括约肌缺失型压力性尿失禁):典型表现为逼尿肌静止时膀胱颈部即处于开放状态,同步影像造影剂进入尿道时压力测定小于60 cmH2O。
综上所述,影像尿动力检查在普通尿动力测定的基础上,同步显示膀胱和尿道的影像形态变化,精确地了解异常部位,对下尿路排尿功能障碍的诊断提供了可靠的依据。在明确是否出现输尿管反流、下尿路梗阻部位、膀胱形态改变、膀胱颈口开放情况以及逼尿肌括约肌功能协调等方面有着其他检查不可替代的作用。应用影响尿动力学检查,可以对复杂排尿功能障碍患者提供更全面的诊断依据,从而帮助临床医生制订个体化治疗决策,因而值得临床推广。
| [1] | Manack A, Motsko S P, Haag-Molkenteller C, et al. Epidemiology and healthcare utilization of neurogenic bladder patients in a US claims database[J]. Neurourol Urodyn, 2011, 30 (3): 395-401. |
| [2] | Yamaguchi O, Nishizawa O, Takeda M, et al. Clinical guidelines for overactive bladder[J]. Int J Urol, 2009, 16(2): 126-142. |
| [3] | 那彦群. 尿动力学检查操作指南(2010版)[M]. 北京: 人民卫生出版社, 2010: 6-12. |
| [4] | Irwin D E, Milsom I, Hunskaar S, et al. Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study[J]. Eur Urol, 2006, 50(6): 1306-1314. |
| [5] | klausner A P, Steers W D. The neurogenic bladder: an update with management strategies for primary care physicians[J]. Med Clin North Am, 2011, 95(1): 111-120. |
| [6] | Le-Neu R, Harper L, De-Seze M, et al. Evolution of the management of acquired neurogenic bladder in children using intradetrusor botulinum toxin type A injection: 5-years experience and perspectives[J]. J Pediatr Urol, 2012, 8(5): 497-503. |
| [7] | 双卫兵, 王东文. 糖尿病膀胱研究进展[J]. 中华泌尿外科杂志, 2006, 27(3): 213-215. |
| [8] | Hagen E M, Eide G E, Rekand T, et al. Traumatic spinal cord injury and concomitant brain injury: a cohort study[J]. Acta Neurol Scand Suppl, 2010(190): 51-57. |
| [9] | 廖利民. 神经源性膀胱尿路功能障碍的全面分类建议[J]. 中国康复理论与实践, 2010, 16(12): 1101-1102. |
| [10] | Ozkan B, Demirkesen O, Durak H, et al. Which factors predict upper urinary tract deterioration in overactive neurogenic bladder dysfunction? [J]. Urology, 2005, 66(1): 99-104. |
| [11] | Kang M, Kim M, Choo M S, et al. Association of high bladder neck elevation with urodynamic bladder outlet obstruction in patients with lower urinary tract symptoms and benign prostatic hyperplasia[J]. Urology, 2014, 84(6): 1461-1466. |
| [12] | 廖利民. 前列腺术后尿失禁及其防治[J]. 临床泌尿外科杂志, 2008, 23(2): 81-84. |



