压力性尿失禁(stress urinary incontinence,SUI)主要表现为当大笑、喷嚏等腹压增加并且不伴有逼尿肌收缩时,使膀胱压升高超过尿道压时出现的不自主尿液漏出[1]。尿失禁为女性常见的膀胱尿道功能障碍疾病之一,患病率高达17%~45%,而压力性尿失禁占全部尿失禁的48%,任何年龄的女性均可发病,严重影响患者的生活质量[2],其带来严重的经济和社会影响促使医疗行业寻求更多诊断和治疗压力性尿失禁的方法。目前,临床上诊断压力性尿失禁的主要客观依据是尿动力学检查。然而,虽然传统的尿动力学检查可记录患者的膀胱功能和外括约肌肌电图。但是肌电图易受多种因素的影响而不能准确反映尿道括约肌的功能。因此,很难了解患者尿道关闭机制在压力性尿失禁中的作用[3],其检查结果已不能满足临床医生对各种尿失禁治疗方法选择的需求。我们采用膀胱尿道压力同步测定方法,可同时记录充盈过程、增加腹压及排尿时的膀胱和尿道压力,同步观察膀胱尿道压力改变,并可通过因腹压改变引起的尿道压力变化和膀胱压力变化之间的比值,计算压力传导率。为临床诊断女性压力性尿失禁、了解尿道的控尿机制和异常改变提出了新方法。现将其评估压力性尿失禁的应用结果报告如下,供临床参考。 1 资料与方法 1.1 对象与分组
选取2013年10月至2014年5月郑州大学第一附属医院泌尿外科门诊诊断为压力性尿失禁女性患者35例(SUI组),年龄(49.5±8.6)岁;同时选取排尿功能正常的女性患者34例(因肾脏肿瘤等没有排尿异常的住院患者)作为对照组(NSUI组),年龄(48.4±10.3)岁。所有患者详细询问病史,体格检查及进行膀胱尿道压力同步测定。压力性尿失禁定义为进行Valsaval动作时,无逼尿肌收缩的情况下有尿液漏出。急迫性尿失禁、神经源性膀胱、盆底器官脱垂、急性尿道及阴道感染的患者排除在外。所有检查均获得患者和家属知情同意。该研究得到医院伦理委员会的批准。 1.2 研究方法
按照ICS标准的尿动力学检查方法[4]采用MMS尿动力检查仪对所有患者进行膀胱尿道压力同步测定。 具体方法为:患者置入膀胱三腔10号测压管和直肠腹压测压管。取半坐位,常规测量静态尿道压力以确定最大尿道压位置并固定测压管(图 1),以50 mL/min 的速度灌注膀胱和2 mL/min速度灌注尿道,同步观察充盈期膀胱压和尿道压,记录充盈期尿道闭合压(filling urethral closure pressure,UCPfill);充盈至200 mL时,嘱患者做Valsaval动作,观察膀胱压和尿道压的改变,记录Valsaval动作时的尿道闭合压(urethral closure pressure,UCP),并计算腹压传导率(pressure-to-transmission ratio,PTR);继续充盈至正常尿意时自然排尿,观察膀胱压和尿道压改变,记录最大尿流率时的尿道闭合压(voiding urethral closure pressure,UCPvoid)。 尿道闭合压力为尿道压力和膀胱压力的差值,为临床上评估尿道尿液控制功能最重要的参数之一。
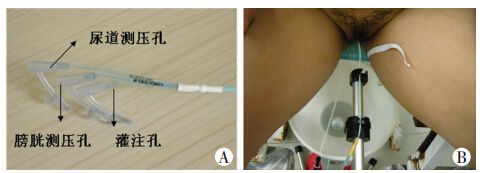 |
| 图 1 膀胱尿道压力同步测定使用的三腔测压管(A)和三腔测压管的固定方法(B) |
应用SPSS 13.0软件进行统计学分析,计量资料采用x±s表示。两组均数的比较采用两组独立样本t检验。 2 结果
两组患者充盈过程中未增加腹压时,尿道闭合压为正值,且两组患者充盈期前和充盈期末UCPfill 没有明显改变(P>0.05);但SUI组较对照组UCPfill明显降低;患者行Valsaval动作时,SUI组尿道闭合压降为负值且腹压传导率≤100%,而对照组尿道闭合压仍保持正值,腹压传导率>100%,两组UCP和PTR差异均有统计学意义(P<0.05)。排尿期SUI组和对照组排尿期膀胱压升高,尿道压同步降低,尿道闭合压为负值。两组间UCPvoid无明显差异(P>0.05,表 1,图 2)。
| 组别 | n | 年龄(岁) | 充盈前UCPfill(cmH2O) | 充盈末UCPfill(cmH2O) | UCP(cmH2O) | PTR | UCPvoid(cmH2O) |
| SUI组 | 35 | 49.5±8.6 | 53.8±13.5 | 51.1±13.5 | -16.0±7.0 | 0.41±0.11 | -3.4±3.0 |
| NSUI组 | 34 | 48.4±10.3 | 80.6±15.7a | 81.5±14.8a | 45.2±11.0a | 1.16±0.14a | -3.2±2.1 |
| a: P<0.01,与SUI组比较 | |||||||
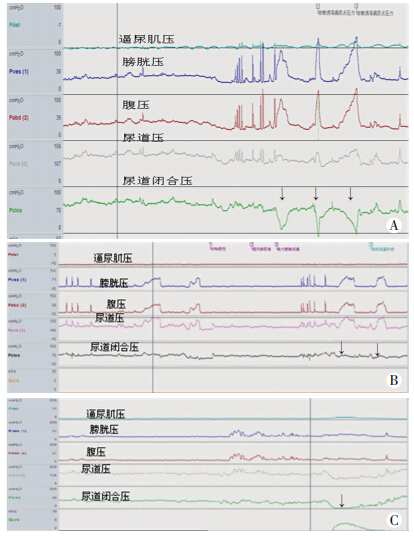 |
| A: SUI患者行Valsalva动作时; B:对照组行Valsaval动作时;C: 对照组排尿时 ↓:示观察点 图 2 两组患者压力性尿失禁患者尿道闭合压测定结果 |
ICS将尿失禁定义为客观检查到的不自主尿液流出。尿失禁分类繁多,常见有急迫性尿失禁、压力性尿失禁、混合型尿失禁和充盈性尿失禁等。压力性尿失禁已 成为中年妇女中最常见的尿失禁类型[5]。近10年 来,基于吊床假说和盆底整体理论,根据聚丙烯网片特殊的力学性能,在施行尿道下吊带术后,可增强对尿道的支持,改善腹压增加时尿道的控尿能力[6]。而且有研究表明对于伴有尿道过度活动的中、重度压力性尿失禁,尿道悬吊术的确是有效的治疗方法[7]。研究表明对准备进行压力性尿失禁手术的女性患者进行尿动力学检查可以明显改变临床医生的术前诊断[8]。因此尿动力学检查是目前临床医生诊断压力性尿失禁和选择手术方式的客观依据,其包括膀胱测压和监测外括约肌肌电图。然而监测尿道外括约肌的肌电图常受到环境因素或尿液的干扰不能准确反映尿道括约肌功能。膀胱尿道同步测压可同步监测患者膀胱压及尿道压改变,从而了解逼尿肌-尿道括约肌的协同性。通过因腹压改变引起的尿道压力变化与膀胱压力变化之间的比值,还可以来计算压力传导率。本研究采用的膀胱尿道压力同步测定观察SUI组和对照组患者充盈期、排尿期及腹压作用时膀胱压及尿道压改变的差异,为诊断压力性尿失禁提出新的诊断指标,给临床医生选择治疗方式提供更确切依据,为替代膀胱压力/括约肌肌电图诊断膀胱尿道功能提出新的检测方法。
本研究使用三腔膀胱测压管,利用尿道牵引器使尿道压力孔放置于最大尿道压力的位置,此处即为尿道外括约肌部位,然后进行膀胱灌注,膀胱充盈过程和增加腹压时观察尿道闭合压力的改变。本检查患者的体位改变会影响压力的传导和测量,因此在进行检查时让患者半坐位,一是可以更好地固定测压管;二是方便女性排尿。
针对UPP测定诊断压力性尿失禁的争议较多,一些研究报道UPP参数是诊断压力性尿失禁的一种有用方法,而另一些作者认为这些结论是由于统计误差引起[9]。本研究结果发现SUI女性充盈开始及充盈末的尿道闭合压力均较正常女性明显降低,符合压力性尿失禁患者的发生机制。研究表明正常人立位时最大尿道压比平卧位增加30%以上;而压力性尿失禁患者立位时尿道压却进一步下降[10]。Sutherst等[11]发现76例压力性尿失禁患者中,12例患者平卧位改站立位液桥试验才为阳性。同时影响尿道压力结果的因素较多,动物实验表明,膀胱容量或(和)压力的增减与尿道压力高低成正比关系,尿道压上升是保护性反射,其尿道压力随膀胱充盈及膀胱内压增高而增高,因此具有预防尿失禁的作用[10]。本研究结果SUI组和对照组随着膀胱容量的增加尿道闭合压力并没有发生显著改变,提示两者在膀胱自然充盈过程中,尿道压力增加均有预防尿失禁的作用。本研究结果还发现SUI组的PTR较正常女性明显降低,PTR能够综合反映其他参数的改变,更能反映压力性尿失禁的动态过程。女性压力性尿失禁的患者由于各种原因导致尿道压力增高值小于膀胱压力增高值,即二者比例≤100%,使后尿道不能闭合,即发生压力性尿失禁。因此PTR是提示发生压力性尿失禁的一个客观依据。
黄孝庭等[12]2001年对41例压力性尿失禁患者进行了同步膀胱膜部尿道测压,但其研究结果仅提示压力性尿失禁组的尿道腹压传递率较健康人低;液桥实验是指同时测量膀胱和尿道的压力,可协助压力性尿失禁的诊断,但其不足以诊断膀胱劲功能不全,因逼尿肌异常收缩时,液桥实验也可能为阳性。本研究有关压力性尿失禁的尿动力参数较全面,对充盈期,腹压增加及排尿期的最大尿道闭合压及腹压传导率均进行了全面总结。而且膀胱尿道压力同步测定在诊断成人及小儿逼尿肌括约肌协同失调(detrusor sphincter dyssynergia,DSD)、压力性尿失禁、不稳定尿道等可替代肌电监测,避免因尿液沾湿电极片而导致的数据不准确,此方法可进一步推广。
但其不足之处在对患者的体位要求比较严格,针对尿道内某一点来说,所测的尿道压力缺乏稳定性,因此患者的配合及测压管的固定对研究结果非常重要。本研究选取的69例女性患者均较配合此检查。我们预进行定点膀胱尿道压力同步测定,在充盈期开始、中间及结束和排尿时定点进行测压,简化检查步骤。具体方法有待进一步研究。总之,膀胱尿道同步测压是判断膀胱尿道协调功能的有效方法。女性SUI患者膀胱充盈期尿道闭合压低、增加腹压时尿道闭合压为负值和腹压传导低≤100%可以作为提示发生压力性尿失禁的依据。
| [1] | Osborn D J, Strain M, Gomelsky A, et al. Obesity and female stress urinary incontinence[J]. Urology, 2013, 82(4): 759-763. |
| [2] | Dass A K, Lo T S, Khanuengkitkong S, et al. Diagnosis and conservative management of female stress urinary incontinence[J]. Gynecol Minim Invasive Ther, 2013, 2(2): 48-51. |
| [3] | Groenendijk P M, Heesakkers J P, Ouwerkerk T J, et al. Urethral instability: current pathophysiological concept[J]. Urol Int, 2009, 83(2): 125-133. |
| [4] | Schafer W, Abrams P, Liao L, et al. Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies[J]. Neurourol Urodyn, 2002, 21(3): 261-274. |
| [5] | Norton P, Brubaker L. Urinary incontinence in women[J]. Lancet, 2006, 367(9504): 57-67. |
| [6] | 周围, 丁祖泉, 童晓文. 女性压力性尿失禁尿道下吊带术后尿道壁的力学分析[J]. 第三军医大学学报, 2009, 31(19): 1843-1846. |
| [7] | 曹莉莉, 徐惠成, 王延洲. 腹腔镜Burch悬吊和尿道中段悬吊带术治疗女性压力性尿失禁临床分析[J]. 第三军医大学学报, 2011, 33(24): 2607-2610. |
| [8] | Sirls L T, Richter H E, Litman H J, et al. The effect of urodynamic testing on clinical diagnosis, treatment plan and outcomes in women undergoing stress urinary incontinence surgery[J]. J Urol, 2013, 189(1): 204-209. |
| [9] | Versi E. Discriminant analysis of urethral pressure profilometry data for the diagnosis of genuine stress incontinence[J]. Br J Obstet Gynaecol, 1990, 97(3): 251-259. |
| [10] | 金锡御. 临床尿动力学[M]. 北京: 人民卫生出版社, 2002: 70-79. |
| [11] | Sutherst J R, Brown M. Detection of urethral incompetence. Erect studies using the fluid-bridge test[J]. Br J Urol, 1981, 53(4): 360-363. |
| [12] | 黄孝庭, 鲁功成, 周桂莲, 等. 同步膀胱膜部尿道测压的临床意义[J]. 中华泌尿外科杂志, 2001, 22(4): 223-225. |



