外踝扭伤的损伤机制为过度跖屈和内翻。最常见损伤的韧带为距腓前韧带(anterior talofibular ligament,ATFL),其次为跟腓韧带(calcaneofibular ligament,CFL)。大多数急性踝关节扭伤的患者可以通过支具、物理治疗等保守治疗成功处置。然而,仍然有15%~20%的患者存在症状,包括踝关节力弱、打软、疼痛和僵硬等[1]。部分患者发生外踝撕脱骨折而韧带组织未发生损伤,陈旧的外踝撕脱骨折也会造成外踝慢性不稳定。由于踝关节外侧或内侧韧带结构松弛而造成的慢性疾患称为“机械性不稳定”。然而,其他患者存在疼痛或主观不稳定感是由于关节内或关节周围改变引起的,不存在韧带松弛,称为“功能性不稳定”[2]。对于机械性不稳定的患者进行手术治疗的适应是多次扭伤且经支具和康复等保守治疗无效的持续不稳定。目前治疗外踝不稳定的手术方法50余种,主要分为解剖修复或重建以及非解剖修复或重建。解剖重建相比较非解剖重建对于使患者恢复运动上的疗效更佳[3]。 解剖修复或重建比非解剖修复或重建更能提高踝关节的生物力学环境,Giza等[4]提出使用移植物进行解剖重建比单纯Brostrm手术方法更加接近踝关节生理环境。
随着关节镜技术的进一步发展,有部分学者使用关节镜技术进行ATFL的修复手术并取得良好疗效[5, 6, 7, 8, 9],而全关节镜下距腓前韧带重建手术目前经检索仅有1篇文献报道,采用的也并不是使用移植物进行的改良Brostrm手术。本研究使用关节镜技术进行自体半腱肌移植重建ATFL治疗外踝撕脱骨折造成的慢性外踝不稳定,目的为探讨该全关节镜下手术技术的手术技巧、临床疗效及手术并发症等。 1 资料与方法 1.1 一般资料
回顾性分析2013年1-11月,我科连续收治的20例 外踝撕脱骨折患者的临床及病理资料。患者均行踝关节正侧位X线片和核磁共振扫描及临床检查证实存在外踝撕脱骨折,且Telos检查证实合并外踝前向不稳定。病例纳入标准:①患者存在慢性踝关节不稳定病史;②经过3个月保守治疗无效患者;③前抽屉试验阳性表现;④Telos检查阳性表现;⑤X线片可见外踝撕脱骨折患者。排除标准:①合并内外翻不稳定患者;②急性踝关节扭伤的患者;③对侧踝关节存在疾患的患者;④下胫腓联合损伤患者。共纳入14例患者,另6例存在内翻不稳定(CFL损伤)予以排除。 1.2 手术技术
外踝韧带重建手术均由同1位外科医师完成。患者采用平卧位,股骨近端使用止血带。麻醉后检查患者踝关节活动度和松弛度(大体直视观察后使用C臂透视并使用Telos装置测试)。常规建立前外、前内入路,使用刨削刀清理增生滑膜,令视野清晰。探查胫骨和距骨侧有无骨赘生成,并使用打磨刀头将形成撞击的骨赘切除。探查外踝陈旧撕脱骨块,使用关节镜剪刀将距腓前韧带残端与骨块分离,取出骨块并评估韧带残端长度,观察韧带残端能否修复至腓骨侧(图 1)。若韧带残端过短无法修复,即行距腓前韧带重建术。取自体半腱肌长约7 cm,进行编织制备并测量对折后移植物直径。使用打磨刀头将ATFL腓骨止点制备骨槽,将1枚5.0 mm直径带线锚钉(Linvetec 5.0 super revo)在ATFL腓骨止点骨槽内拧入。关节外将锚钉4根尾线分别穿过移植物中点,使用推节器将移植物中点推入关节内腓骨侧,并进行打结固定(图 2)。将关节镜由外侧入路置入,观察ATFL距骨止点,并使用 Arthrocare进行标记。于外侧使用硬膜外针头垂直于距骨外侧面做一小切口,将克氏针水平打入,并使用6 mm钻头制备距骨隧道。将移植物尾端在关节内拉入距骨隧道,并使用可吸收挤压螺钉(Linvetec bioscrew 7 mm×20 mm) 固定,固定牢固后检查韧带张力(图 3)。固定时踝关节保持中立位。术后使用石膏制动。
 |
| A:外踝撕脱骨块(白色箭头示);B:使用篮钳将撕脱骨块清除;C:从外侧入路观察ATFL距骨指点(黑色箭头示) 图 1 慢性外踝撕脱骨折的关节镜探查 |
 |
| A:使用打磨刀头在ATFL腓骨止点处制备骨槽;B:使用5.0直径缝合锚定固定;C:锚钉尾线固定于腓骨骨槽内;D:锚钉尾线穿过编织好的自体半腱肌腱 图 2 慢性外踝不稳定患者全关节镜下ATFL重建的腓骨侧处理过程 |
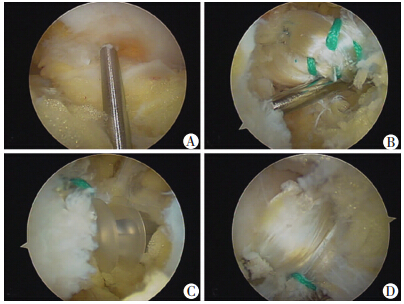 |
| A:使用克氏针标记ATFL的距骨止点;B:将肌腱使用推结器打结缝合于腓骨止点后;C:将肌腱通过关节内拉入距骨隧道后使用7 mm直径挤压螺钉固定;D:从外侧入路观察固定牢固的ATFL 图 3 慢性外踝不稳定患者全关节镜下ATFL重建的距骨端处理过程 |
术后所有患者采用U型石膏制动1 d后,换为行走支具制动保护6周。术后患者4周免负重。4~6周在行走支具保护下进行部分负重。术后6周开始进行轻微主动活动度训练。术后12周开始慢跑和力量训练。 1.4 评估指标
对患者术前和术后最终随访的前抽屉查体结果、Telos装置应力位片测量结果、美国足踝外科协会踝-后足评分系统(AOFAS)进行对比分析。 1.5 统计学方法
应用SPSS 17.0统计软件,计量资料用x±s表示,对数据进行配对t检验分析。 2 结果 2.1 一般资料
共14例(8例女性,6例男性)陈旧外踝撕脱骨折患者进行了全关节镜下距腓前韧带重建。平均年龄30.5(18~40)岁,平均随访12(8~18)个月。平均AOFAS评分由术前(73.4±16.4)分改善至术后最终随访(95.7±6.1)分(P<0.01)。Telos装置应力位片测量由术前(11.4±3.1)mm改善至(2.8±0.6)mm(P<0.01)。无患者主诉术后不稳定感,且无供区疼痛和肌力下降主诉。患者距下关节活动均得以保留。 2.2 术中关节镜检查结果
术中关节镜检查发现合并损伤如下:13例存在滑膜炎症,3例存在距骨软骨损伤(2例发生在距骨内上缘、1例外上缘),4例存在踝关节前方和/或内踝骨刺。对于合并损伤的处理:距骨软骨损伤均采用微细骨折方法进行骨髓刺激,滑膜炎症使用刨削刀予以滑膜清理,骨刺使用打磨到头予以打磨成型。以上操作均无添加新的手术入路。术后无感染或需要再次手术的患者。无患者出现腓浅神经损伤的症状。无患者出现再次扭伤症状。患者均回到伤前运动水平。 2.3 典型病例
患者,男性,28岁,于2010年第1次扭伤左踝关节,未予处理,其后反复多次扭伤踝关节。3年后查体改良前抽屉试验阳性,内翻试验阴性,Telos装置应力 位片前向不稳定10.7 mm(图 4A),AOFAS评分70分。 行全关节镜下距腓前韧带重建(图 1~3)。术后12个月随访,前抽屉试验阴性,Telos装置应力位片前向不稳定3.3 mm(图 4B),AOFAS评分96分。
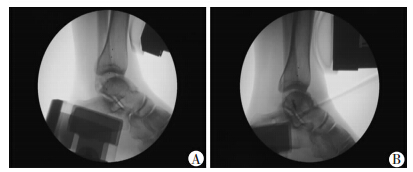 |
| A:术前Telos装置应力位片前向不稳定10.7 mm;B:术后12个月复查,Telos装置应力位片前向不稳定3.3 mm 图 4 多次扭伤左踝关节患者全关节镜下距腓前韧带重建手术前后观察 |
踝关节扭伤是运动中最常见的运动损伤之一。无论急性期如何治疗,10%~20%的患者扭伤后会出现复发性踝关节不稳定[10, 11]。Pijnenburg等[12]报道踝关节扭伤后发生前抽屉试验阳性的概率为42%。
由于解剖结构和特点的关系,ATFL是踝关节中最易发生损伤的韧带。Brostrm等[10]报道探查了105例 扭伤的踝关节,ATFL撕裂的患者为2/3,而1/4患者存在ATFL和CFL的合并损伤。20% ~40%踝关节严重扭伤的患者会导致慢性外踝不稳定[13],若康复治疗或支具治疗无效的患者则需外科手术治疗。目前治疗外踝慢性不稳定的术式不下50种[10, 14, 15, 16, 17, 18],但主要以治疗距骨不稳定的韧带重建为主[13]。外踝重建手术分为解剖重建和非解剖重建。解剖重建进一步分为外踝韧带短缩手术和使用游离肌腱解剖重建。非解剖重建技术通常使用部分或全部腓骨短肌进行移位重建,这种术式会获得外踝动力性稳定装置[15, 19, 20]。相比较解剖重建,非解剖重建破坏性大,并且会限制踝关节和距下关节的活动[21, 22, 23]。另外有长期随访的非解剖重建报道踝关节退变明显[24]。
本研究所选患者均为ATFL损伤的患者,仅存在前方不稳定,不存在侧方不稳定,因此仅需进行ATFL重建的手术而CFL则不需处理。并且均为外踝撕脱骨折患者,此类患者由于撕脱骨块移位,ATFL长期短缩,无法完全修复至外踝止点,因此并未采取修复手术,均采用韧带重建的方法进行治疗。 3.2 全关节镜下外踝韧带手术
踝关节镜可以直接观察所有关节内结构而不需要进行关节囊广泛切开,减少了由于切开引起的继发病变。Ferkel等[25]报道使用改良Brostrm手术方法的患者60个月随访时均得到了优良的结果。其中95%的患者进行踝关节镜评估时发现同时合并关节内损伤。踝关节不稳定通常伴随关节内损伤,软骨损伤、游离体、滑膜炎症、骨刺等在踝关节不稳定患者的关节镜检查中发生率为66%~93%[26, 27, 28, 29]。如此高的并发症发生率使踝关节镜术成为治疗外踝不稳定的重要步骤之一。如果能改进为先关节镜处理并发症再进行切开韧带修复或者重建的手术技术,而改为全部在关节镜下进行会减少由于切口过大引起的一系列手术不良反应[4, 5, 6, 7, 8, 9],因此利用关节镜下进行外踝韧带的修复和重建已成为踝关节不稳定治疗的发展方向之一。
Giza等[4]对外踝韧带复合体进行切开和关节镜下修复的生物力学研究,发现关节镜下修复手术与切开手术的生物理学特性无统计学差异。这为我们进行全关节镜下的外踝韧带修复或者重建提供了理论依据。Hawkins[5]首先报道25例关节镜下距腓前韧带修复术后效果良好,其采用的是门型钉技术。随着带线锚钉的设计使用,门型钉逐渐被取代。近期一些医师使用关节镜辅助带线锚钉技术修复治疗外踝不稳定得到了良好的疗效[6, 7, 8, 9]。以上均为关节镜下外踝韧带复合体修复手术,但镜下重建手术经检索仅有1篇报道,手术方法与本研究所用方法也不相同。本研究采用对于ATFL损伤称为“金标准”的改良Brostrm手术重建技术,并在全关节镜下完成,即保留了经典技术的优点-韧带重建可靠、术后稳定度佳,又使用完全微创的方法-切口损伤小、减少肺浅神经损伤的发生率。 3.3 全关节镜下ATFL重建术的手术技巧
本研究采用的全关节镜下ATFL手术技术应注意以下几点:①距骨辅助入路要通过硬膜外穿刺针定位后进行建立,该入路应与ATFL距骨止点保持最近距离并与距骨关节面平行,以确保距骨隧道的钻取和制备过程操作简单,对周围组织破坏较少。②由于为解剖重建,术中仔细探查腓骨侧和距骨侧残端位置,于残端中心点进行锚钉打入和骨隧道钻取。③移植物腓骨侧锚钉尾线打结建议使用推结器(KnotPusher),并建议使用滑结,操作时要确保将结推至紧贴骨面,以防止韧带没有与骨槽紧密结合,从而导致韧带腓骨侧愈合不佳。④腓骨侧移植物固定可靠后,通过关节内隧道将移植物拉出距骨辅助入路,此时应注意移植物与距骨隧道牵引线在同一通路内,防止中间有其他组织夹杂,从而导致韧带无法完全拉入隧道内。⑤距骨侧移植物固定时,将关节镜由前外入路进行观察,可以清楚观察到移植物走形以及距骨隧道位置,确定无误后在关节镜观察下将挤压螺钉固定可靠。 3.4 本研究与切开ATFL重建的比较
Jung等[30]报道对28例使用异体半腱肌重建ATFL和CFL的患者术后19个月随访结果,前抽屉试验由术前10(0.6~19.4)mm减少至术后4.5(0.2~8.7)mm,平均AOFAS评分由术前63(41~84)分改善至术后91(81~100)分,1例患者出现腓前神经损伤并发症。Ibrahim等[31]报道16例使用自体股薄肌解剖重建外踝韧带,术后最少33.5个月随访平均AOFAS评分由术前58分改善至96分,前抽屉试验由术前11 mm改善至4 mm,术后有3例患者出现持续肿胀僵硬。
本研究结果为平均AOFAS评分由术前平均(73.4± 16.4)分改善至术后最终随访(95.7±6.1)分(P<0.01)。Telos装置应力位片测量由术前(11.4±3.1)mm改善至(2.8±0.6)mm(P<0.01),且无明显并发症出现。与其他报道相比较从稳定性和功能评分上均较相似,且并发症更少切口更小。 3.5 本研究的局限性
本研究有以下局限性:(1)为回顾性研究,且病例数较少,随访时间较短。(2)关节镜下ATFL重建手术需要较为成熟的镜下技术,相对其他简单踝关节镜术操作复杂。
使用半腱肌进行全关节镜下ATFL重建可以明显改善踝关节不稳定且具有微创、较少并发症等特点,但长期结果还需进一步随访。
| [1] | DiGiovanni B F, Partal G, Baumhauer J F. Acute ankle injury and chronic lateral instability in the athlete[J]. Clin Sports Med, 2004, 23(1): 1-19, v. |
| [2] | Freeman M A. Instability of the foot after injuries to the lateral ligament of the ankle[J]. J Bone Joint Surg Br, 1965, 47(4): 669-677. |
| [3] | Krips R, van-Dijk C N, Lehtonen H, et al. Sports activity level after surgical treatment for chronic anterolateral ankle instability: a multicenter study[J]. Am J Sports Med, 2002, 30(1): 13-19. |
| [4] | Giza E, Lundeen G, Campanelli V, et al. Ankle instability ligament reconstruction with immediate weight-bearing[J]. Tech Foot Ankle Surg, 2011, 10(3): 100-104. |
| [5] | Hawkins R B. Arthroscopic stapling repair for chronic lateral instability[J]. Clin Podiatr Med Surg, 1987, 4(4): 875-883. |
| [6] | Acevedo J I, Mangone P G. Arthroscopic lateral ankle ligament reconstruction[J]. Tech Foot Ankle Surg, 2011, 10(3): 111-116. |
| [7] | Corte-Real N M, Moreira R M. Arthroscopic repair of lateral ankle instability[J]. Foot Ankle Int, 2009, 30(3): 213-217. |
| [8] | Nery C, Raduan F, Del-Buono A, et al. Arthroscopic-assisted Brostrm-Gould for chronic ankle instability: a long-term follow-up[J]. Am J Sports Med, 2011, 39(11): 2381-2388. |
| [9] | Kim E S, Lee K T, Park J S, et al. Arthroscopic anterior talofibular ligament repair for chronic ankle instability with a suture anchor technique[J]. Orthopedics, 2011, 34(4): doi: 10.3928/01477447-20110228-03. |
| [10] | Brostrm L. Sprained ankles. Ⅳ. Surgical treatment of “chronic” ligament ruptures[J]. Acta Chir Scand, 1966, 132(5): 551-565. |
| [11] | Karlsson J, Bergsten T, Lansinger O, et al. Lateral instability of the ankle treated by the Evans procedure. A long-term clinical and radiological follow-up[J]. J Bone Joint Surg Br, 1988, 70(3): 476-480. |
| [12] | Pijnenburg A C, Bogaard K, Krips R, et al. Operative and functional treatment of rupture of the lateral ligament of the ankle. A randomised, prospective trial[J]. J Bone Joint Surg Br, 2003, 85(4): 525-530. |
| [13] | Sammarco V J. Complications of lateral ankle ligament reconstruction[J]. Clin Orthop Relat Res, 2001(391): 123-132. |
| [14] | Ahlgren O, Larsson S. Reconstruction for lateral ligament injuries of the ankle[J]. J Bone Joint Surg Br, 1989, 71(2): 300-303. |
| [15] | Evans D L. Recurrent instability of the ankle: a method of surgical treatment[J]. Proc R Soc Med, 1953, 46(5): 343-344. |
| [16] | Girard P, Anderson R B, Davis W H, et al. Clinical evaluation of the modified Brostrom-Evans procedure to restore ankle stability[J]. Foot Ankle Int, 1999, 20(4): 246-252. |
| [17] | Gould N, Seligson D, Gassman J. Early and late repair of lateral ligament of the ankle[J]. Foot Ankle, 1980, 1(2): 84-89. |
| [18] | Karlsson J, Bergsten T, Lansinger O, et al. Surgical treatment of chronic lateral instability of the ankle joint. A new procedure[J]. Am J Sports Med, 1989, 17(2): 268-274. |
| [19] | Chrisman O D, Snook G A. Reconstruction of lateral ligament tears of the ankle. An experimental study and clinical evaluation of seven patients treated by a new modification of the Elmslie procedure[J]. J Bone Joint Surg Am, 1969, 51(5): 904-912. |
| [20] | Watson-Jones R. Fractures and joint injuries, Vol Ⅱ [M]. 4th edn. Edinburgh: E & S Livingstone Ltd, 1955. |
| [21] | Kjaersgaard-Andersen P, Madsen F, Frich L H, et al. Lateral hindfoot instability treated with the Evans tenodesis: a biomechanical analysis[J]. J Foot Surg, 1990, 29(1): 25-32. |
| [22] | Kjaersgaard-Andersen P, Sojbjerg J O, Wethelund J O, et al. Watson-Jones tenodesis for ankle instability. A mechanical analysis in amputation specimens[J]. Acta Orthop Scand, 1989, 60(4): 477-480. |
| [23] | Rosenbaum D, Bertsch C, Claes L E. NOVEL Award 1996: 2nd prize tenodeses do not fully restore ankle joint loading characteristics: a biomechanical in vitro investigation in the hind foot[J]. Clin Biomech (Bristol, Avon), 1997, 12(3): 202-209. |
| [24] | Krips R, van-Dijk C N, Halasi P T, et al. Long-term outcome of anatomical reconstruction versus tenodesis for the treatment of chronic anterolateral instability of the ankle joint: a multicenter study[J]. Foot Ankle Int, 2001, 22(5): 415-421. |
| [25] | Ferkel R D, Chams R N. Chronic lateral instability: arthroscopic findings and long-term results[J]. Foot Ankle Int, 2007, 28(1): 24-31. |
| [26] | Hintermann B, Boss A, Schafer D. Arthroscopic findings in patients with chronic ankle instability[J]. Am J Sports Med, 2002, 30(3): 402-409. |
| [27] | Hua Y, Chen S, Li Y, et al. Combination of modified Brostrm procedure with ankle arthroscopy for chronic ankle instability accompanied by intra-articular symptoms [J]. Arthroscopy, 2010, 26(4): 524-528. |
| [28] | Komenda G A, Ferkel R D. Arthroscopic findings associated with the unstable ankle[J]. Foot Ankle Int, 1999, 20(11): 708-713. |
| [29] | Van-Dijk C N, Bossuyt P M, Marti R K. Medial ankle pain after lateral ligament rupture[J]. J Bone Joint Surg Br, 1996, 78(4): 562-567. |
| [30] | Jung H G, Kim T H, Park J Y, et al. Anatomic reconstruction of the anterior talofibular and calcaneofibular ligaments using a semitendinosus tendon allograft and interference screws[J]. Knee Surg Sports Traumatol Arthrosc, 2012, 20(8): 1432-1437. |
| [31] | Ibrahim S A, Hamido F, Al-Misfer A K, et al. Anatomical reconstruction of the lateral ligaments using Gracillis tendon in chronic ankle instability; a new technique[J]. Foot Ankle Surg, 2011, 17(4): 239-246. |



